より良い喘息コントロール(トータルコントロール)を目指して
『アレルギー週間(2/17 〜 2/23)に因んで』

豊見城中央病院呼吸器内科
松本 強
1.はじめに
喘息は治癒は難しいが、気道の炎症を抑える ことにより症状の「コントロール」を達成し、 それを維持することが重要な疾患である。抗炎 症薬の中心である吸入ステロイド(以下ICS) は喘息治療の第一選択薬であり、喘息症状の改 善、QOL の改善、肺機能の改善、気道過敏性 の改善、気道炎症のコントロール、急性増悪の 頻度や重症度の軽減、および喘息死を減少させ るとされている,1)。実際、わが国における喘息 死亡率は、近年のICS 処方率の増加や診療ガ イドラインの普及と共に着実に減少している2)。 2009 年は全体で2,139 名(男934 名、女1,205 名)と史上最低を記録した。しかし、沖縄県の 喘息死亡率は全国平均よりはるかに高く、今年 もワースト3 位に名を連ね(図1)3)、さらに他 府県と比較し発作薬の使用頻度が高いことが指 摘されている4)。
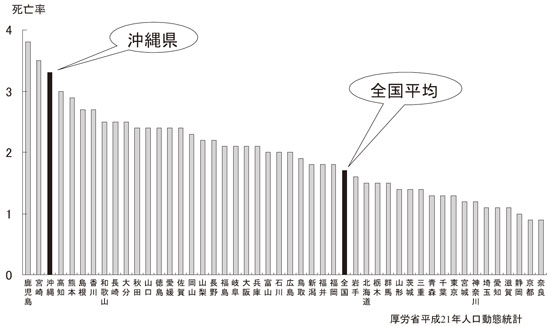
図1.平成21 年度 都道府県別喘息死亡率(人口10 万対)
2.喘息のコントロールとは
喘息診療ガイドラインの治療目標は「現在の コントロール」と「将来のリスクを減らす」こ とである(表1)。
表1.喘息治療の目的喘息治療の目的

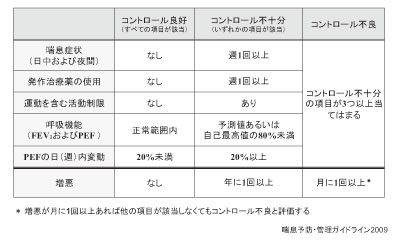
「現在のコントロール」とは、夜間や早朝の 咳、呼吸困難がなく、良好な夜間睡眠、正常に 近い肺機能を維持し、健常人と変わらない日常 生活が可能であることなどである。症状を中心 とした治療の状況である。喘息の症状として、 咳や痰、胸苦しさ、走ったり運動時など の労作時の息切れ、喘鳴などがあり、特 に夜間から明け方に頻発する。夜間の症 状は睡眠障害をきたし、喘息コントロー ルの悪化を示す重要な症状である。発作 薬の使用や頻度の増加も、気道の炎症の 悪化と捉えるべきである5)。しかし、患 者側の考えるコントロールと医師側の認識は大きく解離しており、 喘息患者は往々にして自らの症状を過大評価し ている6)。患者は喘息症状があり、発作薬を毎 日のように使用していても、自身の喘息は良く コントロールできたと答えているのが現実であ る。わが国ガイドラインでのコントロール良好 (トータルコントロール)とは、日中・夜間の 症状なく、発作薬の使用なく、運動含む活動制 限なく、呼吸機能が正常、および急性増悪がな いことの全てを達成していることであり、欧米 ガイドラインと比較して厳しい基準となってい ることが特徴である(表2)2)。
表2.喘息のコントロール状態の評価
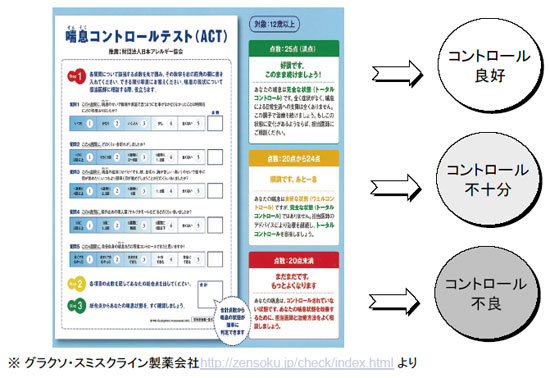
『コントロール』の『達成と維持』には、 ICS の定期吸入が必要で、日本では治療ステッ プ1 より推奨されているが、わが国のICS 吸入 率は欧米に比較して低い7)。日常診療では、喘 息コントロールテスト(ACTTM)などを利用し て客観的に患者のコントロール状況を評価し (表3)、過少治療とならないように注意すべきである。
「将来のリスクを減らす」とは、喘息発作が 起こらず、喘息死を回避し、治療薬による副作 用がない、非可逆的な気道リモデリングへの進 展を防ぐことである。ICS による安定したコン トロールを達成し、それを維持することで、将 来的な喘息増悪のリスクを軽減することが可能 となる。逆に不安定なコントロールは、喘息増 悪、入院、救急室受診のリスクを増大させるこ ととなる。
表3.喘息コントロールテスト(ACT)
3.県内の救急室を訪れる喘息患者の実態
喘息治療の最大の目標は喘息死の回避である が、その前段階として日常の症状がなく、発作 薬の使用がなく、喘息発作による救急室受診の ないことが望まれる。そこで最近、県内呼吸器 専門医の集まりである『沖縄県における喘息死 ゼロ作戦検討会』により、県内多施設の救急室 を受診した喘息増悪患者の実態調査が行われた (ER プロジェクト)8)。2008 年12 月の2 週間 に、124 例(男性63 例、女性58 例)、平均年 齢40 ± 18 歳の患者が上記8 施設の救急室を受 診した(図2)。
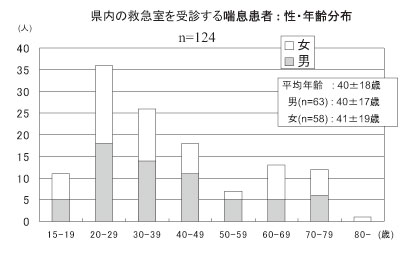
図2.ER プロジェクト
期間内に喘息死はなかったが、患者年齢は 20 〜 30 歳代が最も多く、さらに60 〜 70 歳に 小さなピークが見られた。かかりつけ医を有す る者は42 %、しかし定期受診者はその25 %に 過ぎず、約半数(48 %)は発作時のみの受診 であった。ICS は40 %に処方されていたが、 実際毎日吸入しているのは約半数に過ぎなかっ た。(表4)。
表4.県内の救急室を受診する喘息患者の実態(ER プロジ ェクト)と介入による3 ヶ月後の効果
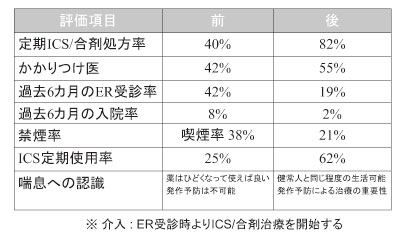
ICS の併用なく発作薬(短時間作用性β 2 刺 激薬:SABA)のみ処方されていた患者は約1 割(13 %)に認められた。注目すべきは喫煙 率であり全体で38 %と高く、特に女性患者の 3 割が喫煙者であった。過去6 ヶ月以内の救急 室受診が42 %(内、67 %は複数回受診)、喘 息入院歴が8 %に認められた。以上より県内の 救急室を受診する喘息増悪患者の特徴は、若く (20 〜 30 歳代)、喫煙率が高く、かかりつけ医 やICS 処方が少なく、発作時のみ受診、一部 にSABA 単独使用のみの頻回受診者(リピー ター)が存在することが判明した。
最近の喘息ガイドラインでは、発作による救 急室受診時においてICS 導入がその後の再発 率を減少させることより、「ICS 導入を考慮す べき」とされている9)。今回、急性増悪時に救 急室でのICS/合剤の導入開始は、その後のか かりつけ医によるICS 治療継続率を高め、救 急再受診、入院頻度を減少し、予防治療の認識 を向上させた。
医療側の問題点として、救急室退出時の全身 ステロイド処方率の低さ(55 %)が挙げられ る。ガイドラインでは中等度以上の増悪の場 合、退出時に全身ステロイドの投与が推奨され ている1,2,9)。今後、救急室を担当する医師の再 教育、喘息治療プロトコール標準化が検討され るべきと思われる。さらに喫煙は非常に重要な 問題であり、喘息治療における禁煙対策の重要 性を再認識させる結果であった。
4.まとめ
本県の喘息死は高く全国ワースト3 位である が、80 歳以上の高齢者が6 割を占めている6)。 一方、救急室を受診する増悪患者は若く(20 〜 30 歳代)、喫煙率が高く、かかりつけ医や ICS 処方率が少なく、発作時のみ受診(コンビ ニ受診)、一部にSABA 単独使用のみの頻回受 診者(リピーター)が存在する。急性増悪時に 全身ステロイドと共にICS/合剤を導入するこ とは、その後のかかりつけ医によるICS 治療継 続率を高め、救急再受診、入院頻度を減少し、 予防治療の認識を向上させた。
今後、本県においては急性増悪を契機として 救急室を受診した患者を、定期ICS を中心と した外来での継続治療に流れを転換し、喘息患 者のより良いコントロールの達成を維持し、喘 息死の低下を目指さなければならない。
【引用文献】
1)Global Strategy for Asthma Management and prevention2009.www.ginasthma.org.
2)社団法人日本アレルギー学会: 喘息予防・管理ガイドライン2009.協和企画、東京、p184-186、2009.
3)厚労省平成2 1 年人口動態統計http://www.e-stat.go.jp/SG1/estat/List.do?lid=000001066473
4)藤田次郎、嘉数朝一:沖縄県喘息死0、および喘息発作による救急受診0 を目指して。沖縄医報44(12):70-73, 2008.
5)Jatakanon A,Lim S,Barnes PJ. Changes in sputum
eosinophils predict loss of asthma control. Am J
Respir Crit Care Med. 161: 64-72, 2000.
6)美濃口健治、横江琢也、田中明彦、他。患者調査から
浮かび上がる喘息治療の現状と課題−成人喘息患者を
対象としたインターネット調査より−。アレルギー・
免疫. 16: 72-81, 2009.
7)足立満、大田健、森川昭廣、他。本邦における喘息の
コントロールと管理の変化― 2000 年度と2005 年度
の喘息患者実態電話調査(AIRJ)より。アレルギー
57( 2 ),107 ― 120, 2008.
8)松本 強、藤田次郎、名嘉村 博、他。『ER プロジ
ェクト』: ER 受診時の患者教育、吸入ステロイド薬
/合剤導入の有用性の検討.沖縄県医学会雑誌.第48 巻
(4): 35-38,2010 ,2009.
9)National Asthma Education and Prevention
Program.Expert Panel Report 3:Guidelines for the
Diagnosis and Management of Asthma.Summary
Report 2007.Supplement to the Journal of Allergy
and Clinical Immunology.J Allergy Clin Immunol
120:S93-S138,2007.