壂撽導偵偍偗傞歜懅媧擖巜摫偵娭偡傞
栻嵻巘傾儞働乕僩寢壥
乮昦堾栻嬊偲挷嵻栻嬊偺堘偄偵偮偄偰乯

拞摢昦堾1乯丄朙尒忛拞墰2乯丄棶媴戝妛戞堦撪壢3乯丄孮惎尋廋僙儞僞乕4乯
壂撽導憤崌曐寬嫤夛5乯丄棶媴戝妛堛妛晹晬懏昦堾 栻嵻晹6乯
埳巙椾挬旻1乯丄徏杮丂嫮2乯丄摗揷丂師榊3乯丄媨忛丂惇巐榊4乯
徏嶳丂挬梇5乯丄奜娫丂堃晇6乯
亂梫巪亃
壂撽導撪偺昦堾撪栻嬊偲挷嵻栻嬊偱丄偳偺傛 偆側媧擖巜摫偑峴傢傟丄壗偑栤戣偲側偭偰偄傞 偺偐傪柧傜偐偵偡傞偨傔丄導撪568 巤愝偵嬑柋 偡傞栻嵻巘偲巤愝挿偵懳偟丄媧擖巜摫偵娭偡傞 傾儞働乕僩挷嵏傪峴偭偨丅夞廂棪偼23亾偱偁偭 偨丅夞廂偱偒偨栻嵻巘偺強懏偼昦堾栻嬊偑159 恖乮42.4亾乯丄挷嵻栻嬊偑150 枃乮13.0亾乯丄晄 柧偑19 枃乮1.3亾乯偱偁偭偨丅
挷嵻栻嬊偺栻嵻巘偼昦堾栻嬊偺栻嵻巘偵斾 偟偰1 僇寧偺媧擖巜摫恖悢偑懡偔乮巜摫恖悢 0 恖/ 寧偺妱崌偼50.3亾vs5亾乯丄亀媧擖巜摫偵 帺怣偑偁傞亁偲摎偊偨妱崌偑懡偐偭偨乮41.3亾 vs31.4亾乯丅傑偨丄媧擖巜摫偵娭偡傞姵幰忣曬 偺堛巘偲偺忣曬嫟桳偵偮偄偰偼丄挷嵻栻嬊傛傝 昦堾栻嬊偺曽偑亀忣曬嫟桳偟偰偄傞傑偨偼昁梫 偵墳偠偰偟偰偄傞亁偺妱崌偑崅偐偭偨乮47亾 vs87亾乯丅姵幰偑張曽偝傟偨媧擖栻傪媧擖偱偒 偰偄側偄偲敾柧偟偨応崌偱傕挷嵻栻嬊偼昦堾栻 嬊傛傝傕堛巘偵忣曬採嫙傪峴偆栻嵻巘偑彮側 偐偭偨乮51亾vs91亾乯丅偙偺傛偆偵丄挷嵻栻嬊 偱偼媧擖巜摫偺悢傕懡偔丄巜摫帺懱偵偼帺怣傪 帩偭偰偄傞偑丄昦堾懁偺堛巘傊偺昁梫側忣曬採 嫙偑廫暘偱偒偰偄側偄幚懺偑敾柧偟偨丅偙偺偙 偲偼桳岠側帯椕傪峴偆忋偱丄戝偒側栤戣偱偁傞丅 崱屻偼婄偺尒偊側偄挷嵻栻嬊偐傜昦堾懁偺堛巘 傊丄婥寭偹偺側偄忣曬採嫙傪峴偆僣乕儖傪妋棫 偡傞偺偑媫柋偲峫偊傞丅
亂弿尵亃
婥娗巟歜懅偼丄媧擖僗僥儘僀僪偑晛媦偡傞傛偆偵側偭偨1990 擭戙屻敿偐傜偦偺巰朣悢偑媫 懍偵尭彮偟偰偒偰偄傞1乯丅壂撽導偱傕摨條偵歜 懅偵傛傞巰朣偼尭彮偟偮偮偁傞偑丄慡崙暯嬒偲 斾妑偟丄忢偵懡偔丄儚乕僗僩5 埲撪偵擖傞偙偲 偑懡偄2乯丅偦偙偱丄導撪庡梫昦堾丄僋儕僯僢僋 偺屇媧婍愱栧堛偑廤傑傝歜懅巰0 嶌愴偲偟偰丄 條乆側庢傝慻傒傪偟偰偒偨丅
弶擭搙偼亀ER 僾儘僕僃僋僩亁3乯偲偟偰丄媬 媫幒傪庴恌偡傞姵幰偺摿挜傗丄帯椕撪梕偵偮偄 偰専摙偟傑偟偨丅偦偺屻丄near fatal asthma 徢 椺偺専摙傪庡梫昦堾偱峴偭偨丅偦偺拞偐傜丄1乯 媬媫幒庴恌傪偡傞姵幰偼歜懅巰朣偺懡偔傪愯傔 傞崅楊幰偱偼側偔丄20 乣 30 嵥戜偺庒擭幰偱偁 傞偙偲丅2乯ER 庴恌屻偺帯椕僾儘僩僐乕儖傪摑 堦偡傋偒偱偁傞偙偲3乯near fatal asthma 徢椺 偼ER 庴恌傛傝偼彮偟崅楊偺40 乣 50 嵥戙偑懡 偄偙偲丅側偳偑暘偐偭偰偒偨丅
傑偨丄歜懅偺揔愗側帯椕傪孾栔偡傞偨傔偵丄 旕愱栧堛偺愭惗曽傊偺抧堟偱偺島墘夛傕愊嬌揑 偵峴偭偰偒偨丅偦偺拞偱丄姵幰偝傫帺恎偺媧擖 庤媄偺弉楙搙崌偄傗丄偦傟傪僒億乕僩偡傞栻嵻 巘偺巜摫撪梕偵丄嵎偑偁傞偙偲偑暘偐偭偰偒偨丅 歜懅傪恌椕偡傞愭惗曽傊偺孾敪偼傕偪傠傫廳梫 偱偁傞偑丄歜懅偺栻嵻偑媧擖嵻拞怱偱偁傞偙偲傪 峫偊傞偲丄揔愗側媧擖庤媄偑宲懕偟偰峴偊傞偐 斲偐偑帯椕岠壥傪妋幚側傕偺偵偡傞傕偭偲傕戝 偒側梫慺偱偁傞丅変乆偼丄幚嵺偵媧擖巜摫傪峴 偆栻嵻巘偺巜摫撪梕偲堄幆挷嵏丄昦栻楢実偺幚 懺挷嵏偺昁梫惈傪姶偠傞傛偆偵側偭偨丅偦偙偱丄 崱夞丄壂撽導栻嵻巘夛偺慡柺揑側偛嫤椡傪摼偰 壂撽導偵偍偗傞媧擖巜摫傾儞働乕僩傪峴偭偨丅
嘥懳徾偲曽朄
2012 擭8 寧1 擔偐傜8 寧31 擔偺娫傪挷嵏婜 娫偲偟偰壂撽導撪偺568 巤愝傪懳徾偲偟偨丅
壂撽導栻嵻巘夛丒昦堾栻嵻巘夛偵夛堳搊榐偝 傟偰偄傞忋婰巤愝偵嬑柋偡傞1,427 柤乮悇寁乯 偵懳偟偰偲丄奺巤愝挿偵媧擖巜摫偵娭偡傞傾儞 働乕僩挷嵏傪峴偭偨乮恾1乯丅
嘦寢壥
曉怣偺偁偭偨丄328 柤偺廤寁夝愅傪偍偙側偭偨丅
夞廂偱偒偨栻嵻巘偺強懏偼昦堾栻嬊偑159 恖乮42.4亾乯丄挷嵻栻嬊偑150 枃乮13.0亾乯丄晄柧偑19 枃乮1.3亾乯偱偁偭偨乮恾2乯丅
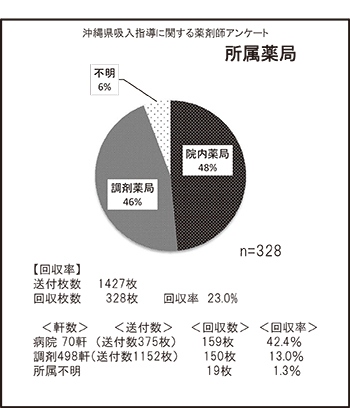
恾2 傾儞働乕僩夞廂枃悢偺撪栿
埲壓偺寢壥偺廤寁偼慡懱偺寢壥偺懠偵昦堾偲 挷嵻偺栻嬊暿偺廤寁偼強懏枹婰擖偺19 審傪彍 偔309 審偺寢壥偐傜廤寁偟偨丅
亂歜懅丒COPD 帯椕偺巜摫偵帺怣傪傕偭偰偄 傞偐亃偺幙栤偵亀旕忢偵帺怣偑偁傞亁亀帺恎偑 偁傞亁偲摎偊偨偺偼112 柤乮35.6亾乯偱偁傝丄 昦堾偲挷嵻偱偼挷嵻栻嬊偺栻嵻巘偺曽偑帺怣傪帩偭偰偄傞孹岦偑偁偭偨乮恾3乯丅
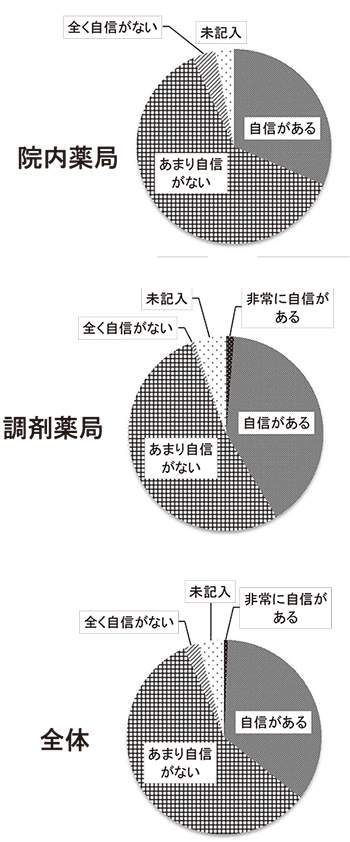
恾3丂亀歜懅丒COPD 帯椕偺巜摫偵帺怣傪傕偭偰偄傑偡偐丠亁
偲偄偆幙栤偵懳偡傞夞摎
亂寧偵壗恖偔傜偄偺媧擖巜摫傪偍偙側偭偰偄 傞偐亃偺幙栤偵偼亀巜摫恖悢0 恖亁偑昦堾栻嬊 偱偼80 恖乮50.3亾乯傪偟傔偨偑丄挷嵻栻嬊偱偼6 恖乮5亾乯偱偁傝丄亀巜摫恖悢6 乣 30 恖亁 偑昦堾栻嬊偱偼10 恖乮6.3亾乯丄挷嵻栻嬊偱偼 6 恖乮26亾乯偱偁偭偨丅埑搢揑偵挷嵻栻嬊偺媧 擖巜摫偺恖悢偑昦堾栻嬊偵斾傋偰懡偄偙偲偑暘 偐偭偨乮恾4乯丅
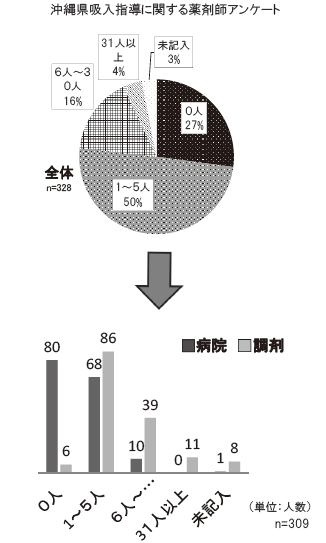
恾4丂亀寧偵壗恖偔傜偄媧擖巜摫偝傟偰偄傑偡偐丠亁
偲偄偆幙栤偵懳偡傞夞摎
亂弶夞偺媧擖巜摫偱偐偗偰偄傞帪娫亃偼慡懱 偱偼5 乣 15 暘偱慡懱偺70亾傪愯傔傞寢壥丅偲 側偭偨丅偙偙偱偼昦堾栻嬊偱挿帪娫偺巜摫傪峴 偆孹岦偑偁偭偨丅
亂媧擖巜摫偱幚巤偟偰偄傞崁栚亃偵偮偄偰偼丄 弶夞偼亀媧擖憖嶌丄摦嶌偺巜摫亁偑傎傏慡椺偱 偁傝丄懕偄偰亀暃嶌梡偵偮偄偰亁亀傾僪僸傾儔 儞僗偺廳梫惈亁側偳偱偁偭偨乮恾5乯丅擇夞栚 埲崀偺巜摫撪梕偱廳帇偝傟偨偺偼亀暃嶌梡偵偮偄偰亁亀傾僪僸傾儔儞僗偺廳梫惈亁偱偁傝敿悢 嬤偔偺栻嵻巘偑巜摫崁栚偵嫇偘偰偄偨乮恾5乯
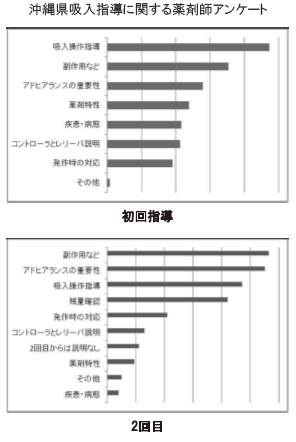
恾5丂亀媧擖巜摫偱幚巤偡傞崁栚亁偲偄偆幙栤偵懳偡傞夞摎
亂媧擖巜摫偺幚墘亃偵娭偟偰偼丄懡偔偑帺傜 幚墘乮90亾乯偟丄姵幰偝傫偵傕幚墘乮81亾乯 偝偣偰偄偨丅偳偪傜傕100亾傪栚巜偟偨偄偲偙 傠偩偑丄姵幰偝傫偐傜偺偍抐傝傕偁傞傛偆偱偁傞乮恾偼徣棯乯丅
亂姵幰偝傫偑廫暘棟夝偱偒傞傑偱偺媧擖巜 摫夞悢亃偼1 夞偑14亾丄2 夞偑42亾丄3 夞偑 23亾偲3 夞傑偱偑栺8 妱偲側偭偨乮恾6乯丅
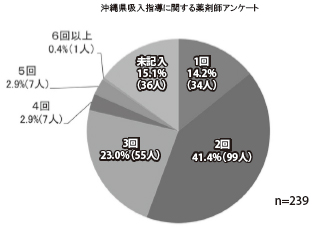
恾6 亀姵幰偝傫偑廫暘棟夝偱偒傞傑偱偺媧擖巜摫夞悢偼丠亁
偵懳偡傞夞摎
亂栻嵻巘偐傜傒偨姵幰偝傫偺媧擖庤媄偺棟夝 搙亃偼亀傎偲傫偳偺姵幰偑棟夝偱偒偰偄傞亁傑 偨偼亀偁傞掱搙偺姵幰偑棟夝偱偒偰偄傞亁偑崌 寁偱栺9 妱偲側偭偨乮恾7乯丅
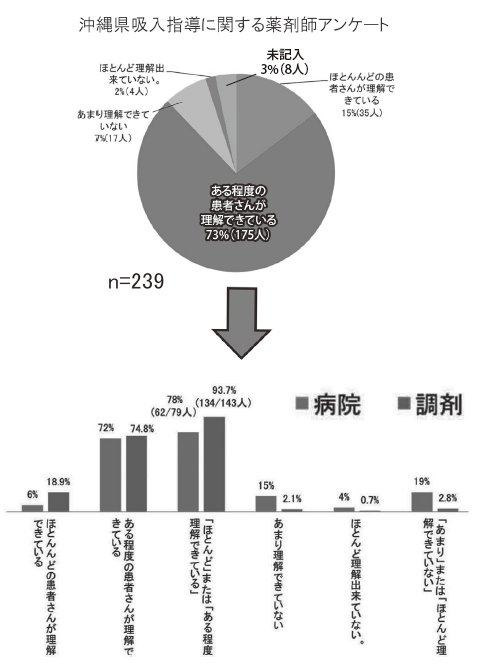
恾7 亀栻嵻巘偐傜傒偨姵幰偝傫偺媧擖巜摫偺棟夝搙亁
偵懳偡傞摎偊
亂姵幰偝傫偺媧擖棟夝搙偵偮偄偰偺庡帯堛偲 偺忣曬嫟桳亃偼亀嫟桳偟偰偄傞亁偲亀昁梫偵墳 偠偰嫟桳偟偰偄傞亁偑59亾偲側偭偨丅嬑柋栻 嬊暿偱傒傞偲昦堾栻嬊偱偼87亾偱昁梫帪偵偼扴摉堛偲偺忣曬嫟桳傪峴偭偰偄偨偑丄挷嵻栻嬊 偱偼52亾偱亀忣曬嫟桳傪偟側偄亁偲摎偊偰偄 偨乮恾8乯
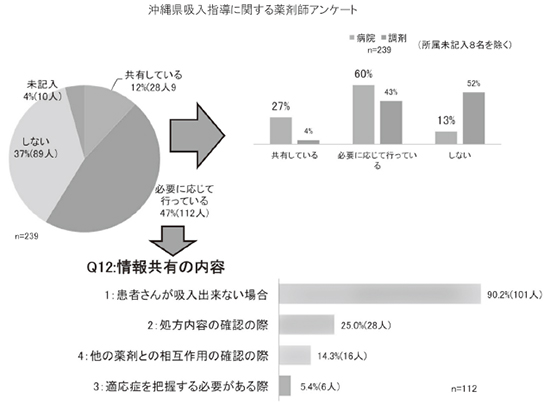
恾8 亀堛巘偲偺忣曬嫟桳傪偟偰偄傞偐亁偵懳偡傞摎偊
亂姵幰偝傫偑媧擖偱偒偰偄側偄応崌偺堛巘傊 偺憡択亃偼昦堾栻嬊偱偼亀憡択偡傞亁偑91亾偱 偁偭偨偑丄挷嵻栻嬊偱偼51亾偱偱偁偭偨乮恾9乯丅
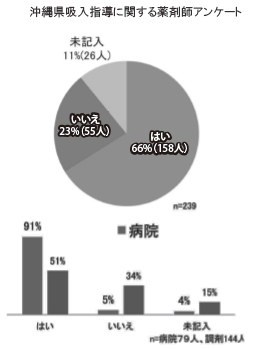
恾9 亀姵幰偝傫偑媧擖偱偒偰偄側偄応崌偺堛巘傊偺憡択傪偟偰偄傞偐亁偵偮偄偰偺摎偊
亂忣曬嫟桳偺曽朄亃偼亀揹榖亁偑75亾偲嵟 傕懡偔丄亀捈愙榖偡亁偑17.9亾丄亀儊乕儖亁偑 11.4亾偱偁偭偨乮恾10乯丅
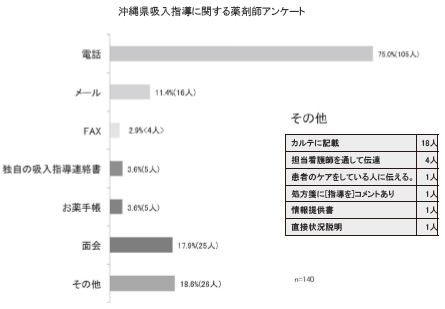
恾10 亀忣曬嫟桳偺曽朄亁偵偮偄偰偺摎偊
亂峫嶡亃
崱夞偺専摙偱丄摨偠栻嵻巘偱傕偦偺強懏偡傞 慻怐偵傛偭偰丄媧擖巜摫偵実傢傞昿搙傗帪娫偵 堘偄偑偁傞偙偲偑暘偐偭偨丅挷嵻栻嬊偺栻嵻巘 偼媧擖巜摫偵実傢傞婡夛偼懡偔丄媧擖巜摫偵帺 怣傕偁傞丅偟偐偟丄姵幰偝傫偑媧擖媄傪廗摼偟 偰偄側偄偙偲側偳偺忣曬傪庡帯堛偵僼傿乕僪 僶僢僋偟側偄妱崌乮昦堾栻嬊13亾丄挷嵻栻嬊 52亾乯偑偍偍偔丄偣偭偐偔偺昿夞偺媧擖巜摫偱 摼偨桳塿側忣曬傪堛巘偲嫟桳偱偒偰偍傜偢丄幘 姵偺僐儞僩儘乕儖忬嫷夵慞偵栶棫偰傜傟偰偄側 偄壜擻惈偑帵嵈偝傟偨丅
偦偺棟桼偲偟偰丄堛巘偲偺忣曬嫟桳偼75亾 偱亀揹榖亁偱峴傢傟偰偍傝丄朲偟偄堛巘偵婥寭 偹偟偰僼傿乕僪僶僢僋偱偒側偄偙偲偑悇嶡偝傟 偨丅傑偨丄奺堛巘偲偺擔偛傠偺娭傢傝偑懡偔婄 偺尒偊傞昦堾栻嵻巘偲擔崰揹榖偱偟偐堛巘偲偺 柺幆偺側偄挷嵻栻嬊偲偱偼僼傿乕僪僶僢僋偡傞嵺偺婥寉偝偵傕戝偒側堘偄偑偁傞偙偲偼梕堈偵 悇應偝傟傞丅
偦偙偱丄変乆偼丄亂FAX 偵傛傝忣曬嫟桳亃傪 悇彠偟偰偍傝丄崱屻慡導儗儀儖偱悇彠偟偰偄偒 偨偄偲峫偊偰偄傞丅FAX 偵偡傞偙偲偱丄憡庤 偺巇帠偺幾杺傪偟側偄婥寉偝偐傜昁梫側僼傿乕 僪僶僢僋傪揔愗偵峴偆偙偲偑壜擻偵側傞偲峫偊 偰偄傞丅摨帪偵丄昦堾偲挷嵻栻嬊嫟摨偱峴偆曌嫮夛側偳偱婄偺尒偊傞堛栻楢実傕偙傟傑偱埲忋 偵廳梫偵側偭偰偔傞丅
媧擖巜摫偺幚懺偵娭偟偰偼丄栻嵻巘120 柤 偐傜偺傾儞働乕僩傪傕偲偵帥搱4乯偑曬崘偟偰偄 傞丅媧擖巜摫偼栻嵻巘偵偲偭偰傕楯椡傪梫偡傞 傕偺偱偁傝丄弶夞巜摫偱傕10 暘掱搙偟偐偐偗 傜傟偢丄巜摫懳徾偺姵幰偑崅楊偵側傞傎偳丄媧 擖巜摫偺崲擄偝偑憹偡忬嫷傪曬崘偟偰偄傞丅堦 曽偱偄偭偨傫摫擖偱偒傟偽崅楊幰偱傕傾僪僸傾 儔儞僗偼椙偄偲偺報徾傕傕偭偰偄傞傛偆偱偁偭 偨丅媧擖偱偒偰偄側偄姵幰偵娭偡傞忣曬偺扴摉 堛偲偺嫟桳偵偮偄偰偺専摙偼側偐偭偨丅
堛栻楢実偵娭偡傞挷嵏偼彮側偔丄搶尦5乯傜偼丄幁帣搰偱偺亀歜懅僛儘嶌愴亁偺妶摦偺拞偱丄栻 嵻巘偵傾儞働乕僩挷嵏傪峴偭偰偄傞丅
亀張曽堛偲偺娫偱丄姵幰偺忬懺丄媧擖巜摫曽 朄傗姵幰偺媧擖巊梡忬嫷偵偮偄偰偺忣曬岎姺 傪偍偙側偭偰偄傑偡偐丠亁偲尵偆幙栤偱偼丄忣 曬岎姺傪偟側偄妱崌偑挷嵻栻嬊偱6 妱偱昦堾 栻嬊偱5 妱偲崅棪偱偁偭偨丅変乆偺崱夞偺傾 儞働乕僩寢壥偲偺堘偄偼昦堾栻嬊偺忣曬採嫙 偺妱崌偑9 妱偲崅偔丄抧堟偵傛傞堘偄偑偁傞 偙偲偑傢偐傞丅
崱夞偺栻嵻巘傾儞働乕僩偐傜傢偐偭偨尰忬傪 奺栻嵻巘偺曽偵僼傿乕僪僶僢僋偟丄嬑柋偡傞巤 愝偵傛傞摿挜傪攃埇偟偰偄偨偩偗傟偽丄亂傛傝 椙偄媧擖巜摫偲揔愗側僼傿乕僪僶僢僋亃偵壗偑 懌傝側偄偺偐偑柧妋偵側傞偲峫偊傞丅
歜懅丒COPD 偺帯椕偵偍偄偰丄偦偺岠壥傪 嵟戝尷偵摼傞偨傔偺嵟傕戝帠側梫慺偺堦偮偑媧 擖巜摫偱偁傞偙偲偼堎榑偺側偄偲偙傠偱偁傠偆丅媧擖巜摫偑惉岟偡傞偐斲偐偼摉慠側偑傜堛 巘偲栻嵻巘偺楢実偑廳梫偱偁傞丅偳偪傜傕堦曽 揑側張曽傗丄嫵堢丄巜摫偱偼側偔丄憡屳偵曗偆 宍偺堛栻楢実偑媮傔傜傟傞丅
亂嶲峫暥專亃
1乯 幮抍朄恖擔杮傾儗儖僊乕妛夛丗歜懅梊杊丒娗棟僈僀僪
儔僀儞2012. 嫤榓婇夋丄搶嫗丄p25-31,2012.
2乯 摗揷師榊丄壝悢挬堦丗壂撽歜懅巰0丄偍傛傃歜懅敪
嶌偵傛傞媬媫庴恌0 傪栚巜偟偰丄壂撽堛曬44乮12乯丗
70-73,2008.
3乯 徏杮丂嫮丂懠丗亀ER 僾儘僕僃僋僩亁乗ER 庴恌帪偺姵
幰嫵堢丄媧擖僗僥儘僀僪栻/ 攝崌嵻摫擖偺桳梡惈偺専
摙乗丄壂撽堛妛帍48乮4乯丗1-4,2010.
4乯 帥搱丂婤丗媧擖椕朄偺幚懺挷嵏乗栻嵻巘偍傛傃姵幰傾
儞働乕僩寢壥偺専摙乗丄傾儗儖僊乕丒柶塽 19乮6乯丗
98-108,2012.
5乯 搶尦堦峎丄堜忋攷夒丗亀歜懅巰僛儘嶌愴亁偵偍偗傞
庢慻乣幁帣搰戝妛屇媧婍撪壢妛乣丄Int Rev Asthma
COPD 14乮4乯丗37-42,2012.
