平成24年度 第1回マスコミとの懇談会
「臓器移植」について

理事 玉井 修

平成24 年5 月24 日(木曜日)午後7 時半 より沖縄県医師会館2 階会議室において第1 回 マスコミとの懇談会が開催されました。今回の テーマは「臓器移植について」という事で、こ の4 月から新しく沖縄県移植コーディネーター になったばかりの平川達二さんに臓器移植の現 状、特に沖縄県の現状に関してお話し頂きまし た。平川さんはこれまで救急やICU での勤務 を通して、ドナー側の状況を見つめ続けてきた 経歴の持ち主で、今後移植コーディネーターと して活動するにおいて非常に幅の広い考え方が できるという希有な方です。プレゼンの前にお 話しした時、熱い情熱が伝わりました。臓器移 植については様々なご意見があり、一概に移植 を推進するという立場だけではなく、様々な考 え方をお持ちの方々の意志を尊重しながら移植 医療は一つ一つのステップを確実に踏みながら 行われています。移植医療には死生観、倫理観、 社会的なコンセンサス、医療側の環境整備など 多くの課題が山積しており今後も議論を拡げて いかなければならないと思います。自分自身の 意志をどう伝えるか、どう残すか、そして家族 との意志共有をどの様にやっていくべきかをし っかり議論すべきだと思います。マスコミの皆 さんの力を借りながら、この様な議論をしっか り家族で出来るような雰囲気作りを県医師会で も取り組んでいく必要性を感じました。
懇談内容

懇談事項
「臓器移植について」
沖縄県保健医療福祉事業団 沖縄県移植コーディネーター 平川 達二

臓器移植とは、重い 病気や事故などにより 臓器の機能が低下し、 移植でしか治療出来な い方と死後に臓器を提 供してもいいという方 を結ぶ医療です。それは、第三者の善意による臓器の提供がなければ 成り立たない医療です。
臓器提供の方法には、生体間移植の他に、2 回の法的な脳死判定後に提供できる脳死下臓器 提供と心臓が止まってから提供する心停止後の 臓器提供があります。臓器移植法により提供で きる臓器はそれぞれで異なっています。(図1)
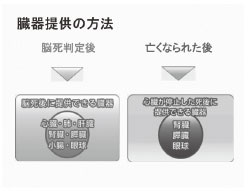
図1
沖縄県で移植できる臓器は、腎臓と眼球(角 膜)のみです。2011 年(1 月1 日〜 12 月31 日) の提供数は、脳死下提供が44 件で心臓停止後 が68 件、計112 件となっています。沖縄県の 透析患者は、2011 年12 月の時点で、約4,300 名余りにのぼり、県民325 名に1 人が透析を 受けていることになります。それに比べ、腎移 植希望登録者数は2012 年3 月の時点で、261 名と少数です。なぜ、少ないのかと言いますと、 2011 年の移植までの平均待機期間は約14 年と 長く、中には、20 年以上待機している患者も います。一昔前まで、腎移植は「宝くじに当た るようなもの」と言われていたのがよくわかり ます。実際、沖縄県での提供数は、ここ数年を みても平均1.5 件しかなく年間約3 名の登録者 しか移植を受けられないのが現状です。
次に、費用負担の面ですが、日本臓器移植ネ ットワークに新規登録するためには、外来受診 料、HLA(組織適合性抗原)検査費用25,000 円(申請すれば沖縄県腎バンクから20,000 円の助成あり)、新規登録料30,000 円、毎年更新 料として5,000 円の費用がかかります。登録料、 更新料について免除規定はありますが、免除さ れない患者にとってはそれも負担と考えます。 また、2 年連続で更新しない場合登録は抹消さ れてしまいます。他にも理由ありますが、やは り、提供者(ドナー)が少なく平均待機期間が 長いということが最大の原因と考えます。
それでは、脳死判定後臓器を提供してもいい という人は、どれくらいいるのでしょうか?
平成20 年の内閣府の世論調査では、43.5%の 人が「提供したい」というデータがあります(表1)。
表1
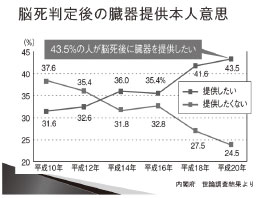
それにも関わらず、提供数が少ないのはなぜ でしょうか?日本では、年間約110 万人の方 がお亡くなりになりますが、脳死を経て亡くな るのがその内の1%(11,000 人)で、「提供し たい人」の割合を重ねると、単純に提供数は年 間約4,700 件あってもおかしくないのですが、 実際には、112 件(約2.9%)しかありません。 その理由として、提供意思はあっても殆どの方 が意思表示をしていないのが現状と考えます。
意思表示の方法としては、図2 と図3 があり ますが、いざという時、残された家族が思い悩 まないためにも、何かのきっかけで家族と話し ておくのもひとつの方法です。
臓器「提供する」「提供しない」どちらも、 本人の権利ということを理解し、そして、その 権利が尊重されるためにも、意思表示および意 思確認は重要と考えます。そうすることで、「臓 器提供したい」という方の意思が反映され、お のずから臓器提供数は増加し、救われる命も多 くなるでしょう。
「あなたの意思で救える命があります。」ゆい まーる精神の強いこの沖縄から移植医療を変え てみませんか。
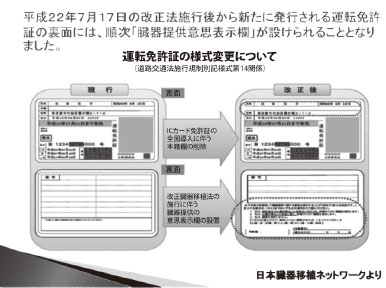
図2

図3
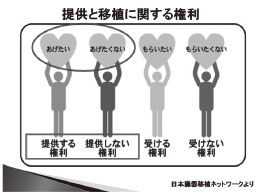
図4
質疑応答
○玉井理事 これから質問を受けたいと思い ます。まず始めに、日本では移植医療が進んで いない現状がありますが、欧米ではかなり臓器 移植が行われているようです。これは日本の法 的な問題が整備されたのが遅かったのか。それ とも死生観の感覚について欧米人と違うのかど うお考えでしょうか。
○村上先生

確かに、日本に比べ て、アメリカの方が臓 器提供数は多いです。 それは提供に賛同する 人が多いこともありま すが、機械的に提供が 行われるシステムがあ るからです。例えば免許証の更新では、臓器提 供意思のチェック項目があり、否が応でも必ず 選択をしなければなりません。その時はあまり 深く考えないと思いますが、その判断がそのま ま尊重されます。また、アメリカの病院には脳 死患者が発生した場合の報告義務が課せられ ています。報告を怠れば保険の支払いが削減 され病院経営に大きく影響します。そのため、 臓器移植を仲介するネットワークへ、脳死患者 の情報が入りやすい環境になっています。
最近、韓国でもアメリカと同様な制度を導入 し爆発的に臓器提供が増加しています。このよ うなシステムには感情の入る余地はなく、機械 的に事が進められているのがポイントです。
○屋良氏(沖縄タイムス)

臓器移植については、 家族の意思もあると思 いますが、アメリカで は本人の意思のみで移 植が決定されるのでし ょうか。家族側への説 明はどのように行って いるのでしょうか。
○村上先生 アメリカでも基本的に本人の意 思が最優先されます。家族の意思も確認します が、本人の意思に反対することはほとんどあり ません。また、最近改正された日本の法律と同 様に、本人の意思がなくても、家族の同意で提 供可能です。
○玉井理事 腎臓や膵臓、角膜は亡くなった 方から移植が可能との話しでしたが、実際に提 供する場合、心臓が止まってからどのような流 れで移植が行われるのでしょうか。
○平川氏 まず患者をポテンシャルドナー と判断した場合、自発呼吸がない、臨床的脳 死などの確認をしてカミュレーションといっ て股の付け根の太い血管から腎臓を保護する 処置をします。腎臓は血流が豊かな臓器です ので、そんなに長くもちません。死亡確認後5 〜 10 分と短い間ですが家族と過ごしてもらい、 その後臓器摘出に入ります。1 〜 2 時間で摘出 手術をし、その後傷口を処置してお部屋にお帰 りになります。
○玉井理事 以前開催した県民との懇談会で は、亡くなる前にカミューレを入れるなどの腎 臓を保護するため処置に対して、家族は非常に 辛かったとの発言もありました。臓器移植はド ナー側も配慮しないといけないと感じました。
○村上先生 現在のところ、沖縄県立中部病 院は生体肝移植、生体、脳死、心停止下腎移植 の認定施設であり、沖縄県では脳死肝移植の認 定施設はまだ存在しません。
○照屋氏(琉球放送)

家族の想いについて ですが、法改正後は本 人の意思に拘わらず家 族の同意があれば移植 できるということで、 家族側に意思が委ねら れますが、それが負担 とならないでしょうか。提供した場合、あの判 断がよかったのかという想いが残ってしまうと 思います。そういったケアをどのようにしてい るか教えて頂きたいです。また、今後移植を進 めていく上で看とる体制についてですが、脳死 が判定されて、1 週間後には死がくるわけです から、その短い間にどのようにケアをするのか 教えて頂きたいです。
○平川氏 沖縄県では未だ脳死下での移植 はなく事例もありません。心停止下での臓器提 供は7 例経験しましたが、コーディネーター としては未だ活動したばかりなので、グリーフ ケアを未だ経験していません。現場では提供さ れるまでの間に家族の話しを献身的に聞いて あげたり、どこまで受け入れられているのかを みています。
実際の提供後ですが、半年後(定期的)に訪 問し、家族側から話を聞くのがコーディネー ターの仕事と伺っています。
○照屋理事

個人的な意見になり ますが、最近、私はい ろいろな方々に“エン ディングノート” を勧 めています。自分自身 も書いているところで すが、それには「看と りの希望」や「臓器移植の意思表示」なども可 能です。自分の最期について家族と話し合いを 持つこともできます。重要なことは啓発です。 もちろん、拒否する権利もありますので、啓発 するところまではマスコミも医師会も積極的に 動いていいと思います。それが“エンディングノート” を勧めている理由です。
○徳氏(タイムス住宅新聞社)

法改正後は本人の意 思がなくても家族の判 断があれば提供できる ということですが、県 内においては脳死下に おける事例がないとい うことでしたが、例え ば心停止後の提供可否については家族に考える 時間が頂けるのか教えて頂きたいです。
また、臓器提供の意思確認をするしないに ついては医療機関側の判断になりますでしょ うか。
○平川氏 家族に考える時間はあります。ま ず、患者さんの状態にもよりますが、患者さん が運ばれてきて、最短では既に厳しい状態であ り、24 時間で提供になったケースがありまし た。これは稀だと思います。通常では3 日〜 1 週間になると思います。一概にどれぐらいの時 間というお答えはできません。極論ですが、急 性期が1 〜 2 時間でその後は終末期といった 患者もいるので患者さんによって変わってきます。
病院側の意思確認ですが、医師の先生方に委ねられています。
○平良氏(FM 那覇)

医師会はどう思って いるかを聞きたいです。 いわゆる需給のバラン スについては著しくと れていない状態ですが、 村上先生がおっしゃっ ていたように制度化す ることはドライに制度化し、啓発については分 けて考えた方がいいと思いました。そうすれば 提供者も増えると思いますが、どのようにお考 えでしょうか。
○村上先生 私は、たくさんの移植医療に関 わってきましたが、やはり移植医療には不自然 さがつきまとうことは否定できません。心不全、呼吸不全、肝不全、腎不全など、通常であれば 死に至る状態を、他から臓器をもってきて、埋 め込むことで生き返る。やってる自分でも不自 然だと思います。しかし、現代の医学はそのよ うな不自然な事が可能になるほど進歩していま す。また一方、脳死下での臓器提供も不自然さ は否めません。そもそも脳死は、人工呼吸器の 普及などの医学の進歩によりできてしまった状 態です。必ず死に至る病態ですが、どうせ死ぬ のだからこれ以上傷つけないでと思うのが自然 だと思います。
しかし、大切なのは、そのような不自然な 形であれ“生きたい、生きてほしい” という患 者さんやその家族がおり、また、そのような 不自然な形であれ“自分が役に立てるのならば” と提供を希望される方が現実にいるというこ とです。
これから移植医療を考えていくうえで、移植 医療の持つこの“不自然さ” が社会に受け入れ られるか否かが大きなポイントになると思い ます。そんな不自然なことには関わりたくない し、そんな不自然なことをせずに寿命とあきら めなさいというのも、納得できる見解です。し かし、そのような不自然なこと、無理にやらな くても多くの人には被害が及ばないことをあ えて社会として受け入れようと考えるなら、皆 の想像力を上げることが不可欠だと思います。 皆が“こんな不自然なことをしてでも生きたい 人がいること”、“自分はどのような形で死にた いか”、“大切な人や家族が脳死の状態になったらどうするか” など、ふつうなら考えないよう なことに思いを馳せ、その為に何ができるかを 考える。一段階意識を上げた社会が必要となる と思います。そのような社会を選択するか否か は別として。
そして、平良さんがおっしゃるとおり、最終 的には行政が責任を持って制度化することが不 可欠だと考えます。医学の恩恵を存分に受けて いる我々には、その医学の生み出した不自然な 状態にも責任をとるべき義務があると考えてい ます。

○玉井理事 考え方はいろいろあり難しいと 思います。臓器移植そのものの理解が深まらな いと、乱暴に制度化しようとしても理解を得ら れないですし、社会のコンセンサスも得られま せん。社会の十分な理解が得ることが先決だと 思います。
村上先生、アメリカへの渡航移植で数億の費 用がかかるとのことですが、日本では実際どう なのでしょうか。
○村上先生 単純に医療費で計算すると、肝 臓移植では1,500 万円、心臓移植では2,500 万 円程かかります。アメリカで数億円かかるのは、 多くの人が関わっていたり、医療費の単価も高 いからです。日本では健康保険が適用されます ので、どれだけ医療費がかかっても、患者さん が実際支払うのは多くても30 万円程度になります。
○平良先生

以前は救急で仕事を しておりました。現在 は臓器の提供側と受け る側のギャップが非常 に大きいと感じます。 諸外国と比べると国民 への啓発を問題とする よりもはるかに臓器提供が少ないです。その原 因は医療現場の役割として患者への意思確認が ありますが、ドクターに非常に大きな責任と労 力が課せられているのが現状です。現在の状況 で救急を担当する医師にそこまで余裕があるのかと思います。救急の現場では患者さんの家族 がなんとか助かるのではないかという微かな希 望を持っている状況で、救急担当医が確認でき る状況ではありません。できれば専属のスタッ フがいて、ドクターが指示を出したときに、確 認をとるシステムがなければ救急では難しいと 思います。村上先生は臓器移植をする側ですか ら、どのように考えていますか。
○村上先生 そのとおりです。医療現場では 何が何でも助けることしか考えていません。し かし、やれる事を全てやってもやはり助からな いという患者さんも残念ながら存在します。そ んな時、終末期を後悔なく過ごすために、助か らない状態であること、脳死の状態であれば、 脳死であり必ず死にいたること等は、きちんと 医学的に説明すべきと考えています。多忙を極 める救急の現場においても同様で、全国的にも そのような方向性です。家族が受け入れられる かどうかは別にして、適応があれば臓器提供に 関しても説明し考えてもらう。ご家族が臓器提 供に関心があれば、コーディネーターの方に連 絡して、詳しい話はコーディネーターの方から ということになります。
○平良先生 実際その時動けるコーディネーターは平川さんになりますか。
○平川氏 私になります。院内コーディネー ターを設置しているところでは院内コーディネ ーターから私に連絡が入ったり等、初動は病院 によって違ってきますが、最終的には私です。
○出口先生

教育現場からの質問 ですが、意思表示がさ れていないことで提供 数が伸びない状況があ るというお話しでした が、学生に臓器移植に ついて話しをする機会 があります。そこでは脳死移植賛成か反対の立 場においては中立の立場で話をしていますが、 臓器提供をするかしないかの意思表示をした方 が何故良いのかと、学生が納得するのにはどのような話をするのが良いのでしょうか。
○平川氏 臓器提供のときは予測できませ んので、どのように考えるかを元気な時から家 族と話をしていたりとか、意思表示のカードな どいろんな方法で意思表示をしていた方がい いと思います。もし家族に選択肢を迫られたと き、思い悩むのは家族なので、予め意思表示を やっていた方がいいと説得した方がいいと思います。
○新崎氏(沖縄タイムス)

資料の「脳死判定後 の臓器提供本人意思」 で「提供したい」とい う人が43%で伸びてい るデータですが、最初 の議論で脳死は人の死 かどうかというものが ありましたが、日本人の感覚では人はたとえ死 であっても、自分の体をあの世までもっていく 等、死生観の話しもありますが、昔からその考 えは変わっていないと思います。それなのにな ぜ伸びているのでしょうか。また、村上先生ど のように想像力を上げるのか具体的に聞きたい です。
○平川氏 平成10 年から平成20 年の10 年 間で提供したいという意思が伸びてきたのは臓 器提供に対する国民の認識が上がってきたから だと思います。
○村上先生 脳死に関しては昔から議論され ていますが、医学的には、脳死は確実に死に至 ります。誤って診断することは今の日本の医療 技術ではほぼありません。
先ほどの「提供したい」の意思が伸びている ことに関しては、私は年に一回、中学生と移植 医療に関して討論会をしているのですが、そこ でも8 割ぐらいの学生が提供したいと言ってお り驚きました。本来人間が持っている、人の役 に立ちたいという想いがそこにあるんだと思い ます。
想像力を上げるには、きっかけが大切だと思 います。生死や臓器移植に関する新聞記事やテ レビ番組を見たり、親戚が亡くなった時など に、自分の身近ではない、“重い病を煩ってい る人のこと”、“自分や自分の大切な人が死ぬ時 のこと” などに想いを馳せて、家族みんなで話 し合ってみてはと思います。マスコミの方には そういう機会を是非上手に提供していただきた いです。
○玉井理事 意思表示カードはすぐ手に入り やすいですし、インターネットでも意思提示できます。
マスコミの皆さんには臓器提供について考え てもらえるように情報を提供していってほしい と思います。それでは、第1 回のマスコミとの 懇談会を終了します。皆さん遅い時間からあり がとうございました。