鋁娻恌椕偵偍偗傞嵟嬤偺恑曕
塝揧憤崌昦堾徚壔婍昦僙儞僞乕奜壢丂摨撪壢仏
埳嵅丂曌丄埳巙椾挬惉丄婽嶳崃堦榊丄徏懞晀怣丄屆攇憅巎巕丄挿椾媊揘丄
彫嫶愳壝愹仏丄拠懞彨愹仏丄奜娫愥栰仏丄撪娫梖暥仏
亂梫巪亃
杮朚偵偍偗傞鋁娻偺巰朣悢偼擭娫26,791 恖偱丄埆惈庮釃晹埵暿巰朣尨場偺戞5 埵偱偁傞丅擄帯惈娻偺戙昞偲偟偰抦傜傟偰偄傞偑丄崱屻傕偝傜偵憹壛偡傞偲悇應偝 傟偰偍傝丄帯椕惉愌夵慞偺偨傔偺恌椕懱宯偺妋棫偑媫柋偱偁傞丅壗傛傝傕憗婜恌抐 偑戝愗偱偁傞丅鋁娻偺婋尟場巕傪桳偡傞崅婋尟孮偵懳偟偰暊晹僄僐乕偵傛傞彫擷朎 傗鋁娗奼挘側偳偺娫愙強尒偱廍偄忋偘丄挻壒攇撪帇嬀専嵏丄鋁娗憿塭丄鋁塼嵶朎恌 側偳偺惛嵏傪峴偆偙偲偵傛偭偰1cm 埲壓偺彫鋁娻傗鋁忋旂撪娻偺敪尒偑憹壛偟偰偍 傝丄鋁娻憗婜敪尒偺巺岥偵側傞偲巚傢傟傞丅帯椕偵娭偟偰偼丄Gemcitabine 偺弌尰 偱壔妛椕朄偺帯椕惉愌偑岦忋偟丄奜壢帯椕傕愗彍弍偺埨慡惈傗弍屻QOL 偺岦忋丄 曗彆壔妛椕朄偺恑曕側偳偵傛傝彊乆偵帯椕惉愌傕夵慞偟偰偄傞丅擄帯惈娻偱偁傞鋁 娻傪崕暈偡傞偵偼丄崅婋尟孮偺弶婜恌椕偐傜愱栧帯椕巤愝傑偱偺楢実偑廳梫偱偁 傝丄抧堟偵偍偗傞懱宯揑側恌椕僔僗僥儉傪峔抸偡傞昁梫偑偁傞偲巚傢傟傞丅
偼偠傔偵
鋁娻偼擭乆憹壛孹岦偵偁傝丄2009 擭偺杮朚 偵偍偗傞埆惈庮釃晹埵暿巰朣悢偱偼抝惈偑戞5 埵丄彈惈偑戞4 埵偵儔儞僋偝傟丄擭娫偵26,791 恖偑巰朣偟偰偄傞丅嬤擭丄擕娻偺憹壛偑幮夛栤 戣偵側傝丄僺儞僋儕儃儞塣摦側偳偺妶摦偑惙傫 偵側偭偰偄傞偑丄2009 擭偺擕娻偵傛傞巰朣悢 偼11,918 恖丄彈惈偺鋁娻偵傛傞偦傟偼12,697 恖偱偁傝丄巰朣悢偐傜傒傞偲擕娻傛傝傓偟傠鋁 娻偵傛傞巰朣偑懡偄丅偝傜偵崱屻傕鋁娻偼憹壛 偡傞偲悇應偝傟偰偄傞偵傕偐偐傢傜偢丄幮夛揑 拲栚搙偼崅偔偼側偄偲巚傢傟傞丅鋁娻偼埆惈庮 釃晹埵暿5 擭惗懚棪偑嵟傕掅偔丄嵟傕梊屻偺埆 偄娻偲偟偰傕抦傜傟偰偍傝丄恌抐帪偵偼愗彍晄 擻徢椺偑懡偔桳岠側曗彆椕朄傕側偐偭偨偙偲偐 傜丄Best Supportive Care 傪慖戰偟丄愊嬌揑 側帯椕偑峴傢傟側偄偙偲傕懡偐偭偨丅偦傟偑丄 堛椕廬帠幰偺娫偵傕鋁娻憹壛傪幚姶偟側偄堦場 偱偁傞偲巚傢傟傞丅
偟偐偟丄嬤擭偱偼Gemcitabine乮GEM乯傗 S-1乮堦斒柤丗僥僈僼乕儖丒僊儊儔僔儖丒僆僥 儔僔儖僇儕僂儉乯側偳偺桳岠側峈偑傫嵻偺弌尰 傗奜壢帯椕偺恑曕偵傛偭偰丄鋁娻偺帯椕惉愌傕 彊乆偵岦忋偟偰偍傝丄崱屻擔忢恌椕偱傕鋁娻姵 幰傪恌椕偡傞婡夛偑憹偊丄弶婜恌椕偺廳梫惈傕 崅傑傞傕偺偲巚傢傟傞丅尰嵼偺昗弨揑側鋁娻恌 椕偵偮偄偰偼鋁娻恌椕僈僀僪儔僀儞乮2009擭斉1乯偑巜恓偲側傞偑丄杮峞偱偼弶婜恌椕偵娭 楢偡傞偲巚傢傟傞崁栚傪丄僈僀僪儔僀儞偺夝愢 偲偲傕偵嵟怴偺抦尒傗帺尡椺傕娷傔偰曬崘偡傞丅
嘥恌抐
1丏婋尟場巕丄崅婋尟孮
娻偺憗婜恌抐偵偼婋尟場巕偺棟夝傗崅婋尟孮偺拪弌偑廳梫偱偁傞偑丄鋁娻偱偼崅婋尟孮偺愝 掕偑崲擄偲偝傟偰偒偨丅2006 擭斉偺鋁娻恌椕 僈僀僪儔僀儞偱偼丄壠懓楌乮鋁娻丄堚揱惈鋁娻 徢岓孮乯丄崌暪幘姵乮摐擜昦丄枬惈鋁墛丄堚揱 惈鋁墛乯丄歯岲乮媔墝乯傪婋尟場巕偲偟偰嫇偘 偰偄偨偑丄2009 擭斉偱偼偝傜偵旍枮偲鋁娗撪 擕摢擲塼惈庮釃乮IPMN乯傪捛壛偟偰偄傞丅
IPMN 偼鋁娗撪偵擕摢忬憹怋偟丄擲塼嶻惗傪 摿挜偲偡傞庮釃偱偁傞丅椙惈偺態庮偐傜怹弫丄 揮堏傪偒偨偡IPMN 桼棃怹弫娻傑偱偁傞偑丄偦 偺埆惈搙恌抐傕梕堈偱偼側偔丄鋁幘姵偺僩僺僢 僋僗偺堦偮偱偁傞丅偝傜偵丄IPMN 徢椺偵堎帪 惈傑偨偼摨帪惈偺捠忢宆鋁娻偺崌暪偑懡偄偙偲 偑曬崘偝傟丄僈僀僪儔僀儞偵傕婋尟場巕偲偟 偰婰嵹偝傟傞傛偆偵側偭偨丅椙惈偲恌抐偟宱 夁娤嶡偟偨IPMN 徢椺偺専摙偱丄IPMN 帺 懱偺娻壔傛傝傕暿偺応強偵捠忢宆鋁娻偑敪 尒偝傟偨徢椺偑懡偐偭偨偲偄偆曬崘偑偄偔偮 偐尒傜傟偰偍傝2,3乯丄IPMN 偺庤弍揔墳偺栤 戣偲偲傕偵丄捠忢宆鋁娻偺憗婜恌抐偺庤偑 偐傝偵側傞偺偱偼側偄偐偲拲栚偝傟偰偄傞丅
2丏夋憸恌抐
鋁娻傪媈偭偨応崌偺夋憸専嵏偲偟偰偼挻 壒攇専嵏偍傛傃憿塭CT 専嵏傪峴偄丄昁梫 偵墳偠偰MRCP丄挻壒攇撪帇嬀乮EUS乯丄 撪帇嬀揑鋁娗憿塭乮ERCP乯丄PET 専嵏傪 慻傒崌傢偣傞傛偆悇彠偝傟偰偄傞丅
庮釒宍惉惈鋁墛側偳偲偺娪暿偑崲擄側徢 椺偱偼丄挻壒攇撪帇嬀壓慂巋媧堷惗専 乮EUS-FNA乯偑2010 擭偐傜曐尟廂嵹偲側 傝丄愱栧巤愝偱摫擖偝傟巒傔偰偄傞丅
昦婜恌抐偵娭偟偰偼丄懡楍専弌婍宆CT 乮MDCT乯偺弌尰偵傛傝丄奿抜偺恑曕傪悑偘 偨傕偺偺丄庤弍揔墳偵娭傢傞怹弫斖埻偺恌抐 偵偼尷奅偑偁傞偺偑幚忣偱偁傞丅杮朚偵偍偗 傞慡崙懡巤愝嫟摨柍嶌堊壔斾妑帋尡乮RCT乯 偵偍偄偰丄鋁慜曽怹弫丄屻曽怹弫丄栧柆怹 弫偵懳偡傞惓恌棪偼偦傟偧傟65 亾丄84 亾丄 86 亾偱偁偭偨偙偲傛傝4乯丄僈僀僪儔僀儞偱偼 帯椕朄偺寛掕偼奐暊強尒傪婎弨偵峴偆傋偒 偱偁傞偲偟丄夋憸偺傒傪崻嫆偵埨堈偵帯椕曽 恓傪寛掕偡傋偒偱偼側偄偲採尵偟偰偄傞丅
揔愗側帯椕傪峴偆偵偼丄惓妋側幙揑恌抐偲昦 婜恌抐偑昁梫側帠偼尵偆傑偱傕側偄偑丄夋憸恌 抐偑岦忋偟偨尰嵼偱傕偦傟偑崲擄側徢椺傕偁 傝丄埨堈偵旕愗彍偲敾抐偟側偄傛偆偵偟側偗傟 偽側傜側偄丅帺尡椺傪採帵偡傞丅
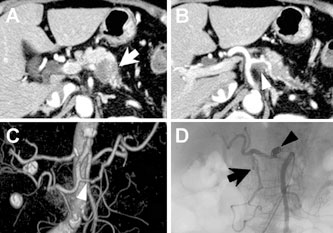
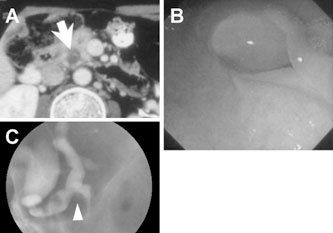
亂徢椺1亃39 嵨丄彈惈丅
嬤堛偱鋁懱旜晹娻丄栧柆怹弫丄懡敪惈娞揮堏 偲恌抐偝傟壔妛椕朄傪姪傔傜傟偨偑丄僙僇儞僪 僆僺僯僆儞傪婓朷偝傟庴恌偟偨丅夋憸専嵏偱恄 宱撪暘斿娻傪媈偄乮恾1乯丄慂巋媧堷惗専偵偰 恌抐偟丄旜懁鋁垷慡揈丄栧柆崌暪愗彍丄娞晹暘 愗彍弍傪巤峴偟偨乮恾2乯丅鋁恄宱撪暘斿娻偼娞揮堏徢椺偱傕愗彍偡傞堄媊偑偁傞偲偝傟偰偍 傝丄杮徢椺傕3 擭埲忋宱夁偟偨尰嵼丄娞揮堏偼 偁傞傕偺偺柍徢忬偱奜棃捠堾壛椕拞偱偁傞丅
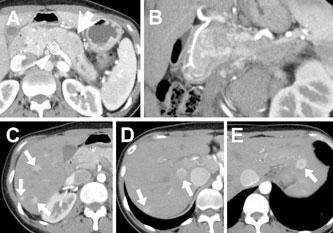
恾1丏徢椺1丗憿塭CT
A 丗鋁懱晹偐傜摢晹偵偐偗傞庮釒堿塭乮栴報乯偲栧柆怹弫乮栴摢乯傪擣傔偨丅B 丗庮釃偼堓廫擇巜挵摦柆嵍墢傑偱払偟偰偄偨丅C 乣 E 丗娞憻偵偼懡敪惈揮堏傪擣傔偨乮栴報乯丅
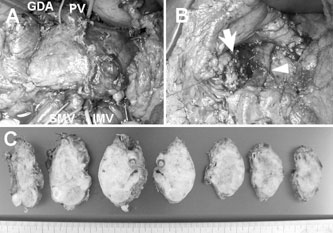
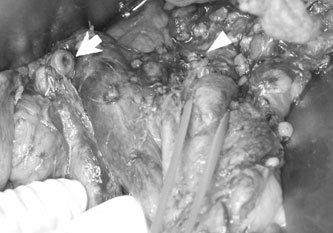
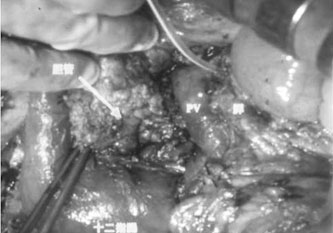
恾2丏徢椺1 丗弍拞幨恀丆愗彍昗杮
A 丗鋁愗棧慜乮GDA 丗堓廫擇巜挵摦柆丆PV 丗栧柆丆SMV 丗忋挵娫枌惷柆丆
IMV 丗壓挵娫枌惷柆乯丅B 丗旜懁鋁垷慡揈弌屻偺鋁愗棧抐抂乮栴報乯偲栧柆暙崌晹乮栴摢乯丅C 丗愗彍昗杮丅
3丏鋁娻偺憗婜恌抐
擔杮鋁憻妛夛偺鋁娻搊榐曬崘2007 偱偼丄庮 釃宎2cm 埲壓偺彫鋁娻偺斾棪偼10 亾慜屻偱偁 傝5乯丄偦偺側偐偱傕stage 嘥偱偁偭偨偺偼鋁摢 晹娻偱15 亾丄鋁懱晹娻偱33.3 亾偺傒偱偁傞丅 偮傑傝丄2cm 埲壓偺彫偝側鋁娻傪恌抐偡傞偺偼 梕堈偱偼側偄偆偊偵丄昦曄偑彫偝偔偰傕偡偱偵 恑峴娻偑懡偄偲偄偆偙偲偱偁傞丅偝傜偵彫偝側 庮釃宎1cm 埲壓偺鋁娻偱偝偊傕5 擭惗懚棪57 亾偲曬崘偝傟偰偍傝丄偱偒傞偩偗彫偝側偆 偪偵敪尒偡傞昁梫偑偁傞丅
夋憸専嵏偵傛傞彫鋁娻偺昤弌偼僄僐乕専嵏 傗MDCT 傛傝EUS 偑桪傟偰偄傞偲偺曬崘偑 懡偄6乯丅偟偨偑偭偰丄僄僐乕丄MDCT 偵偰庡 鋁娗奼挘傗彫擷朎側偳偺娫愙強尒傪廍偄忋偘丄 愊嬌揑偵EUS 傪峴偆昁梫偑偁傞偲偝傟偰偄 傞丅偝傜偵憗婜偺忋旂撪娻傪敪尒偡傞偵偼 ERCP 傗鋁塼嵶朎恌傪峴偆昁梫偑偁傞丅
壴揷傜7乯偼抧堟堛巘夛偲楢実偟偰乽憗婜鋁娻 恌抐僾儘僕僃僋僩乿傪敪懌偟丄抧堟昦恌楢実偵 傛傞憗婜鋁娻敪尒偺惉壥傪曬崘偟偰偄傞丅慜弎 偺僈僀僪儔僀儞偵婰嵹偝傟偰偄傞鋁娻婋尟場巕 傪桳偡傞姵幰偵偼楢実巤愝偵偍偄偰暊晹僄僐 乕丄CT 専嵏傪巤峴偟丄鋁娗奼挘傑偨偼鋁擷朎 惈昦曄傪擣傔傞姵幰偼愱栧巤愝偱MRCP 偍傛 傃EUS 傪巤峴偡傞丅偦偟偰庮釒惈昦曄偺桳柍 偵傛偭偰ERCP 壓鋁塼嵶朎恌丄撪帇嬀揑鋁娗 僪儗僫乕僕丄EUS-FNA 傪捛壛偟偰偄傞丅偦偺 寢壥丄3 擭3 僇寧偺娫偵1cm 埲壓偺鋁娻偑11 椺丄偆偪鋁忋旂撪娻5 椺傪恌抐偟摼偰偄傞丅
嘦帯椕
1丏奜壢帯椕
鋁娻偵懳偡傞奜壢帯椕偺堄媊偵偮偄偰偼丄杮 朚偵偍偄偰RCT 偑峴傢傟丄墦妘揮堏傗摦柆怹 弫偺側偄恑峴娻乮Stage 嘩 a乯偵懳偟偰傕愗彍 孮偼壔妛曻幩慄椕朄孮傛傝桳堄偵梊屻椙岲偱偁 偭偨3乯丅恑峴娻偱偼崻帯偼崲擄偱偼偁傞偑丄桳 堄偵梊屻偑夵慞偝傟丄庤弍偺埨慡惈傕崅傑偭偰 偄傞偙偲傕偁傝丄愗彍偑姪傔傜傟偰偄傞丅
擔杮偱偼鋁娻偺愗彍弍偼奼戝妔惔偑庡棳偱偁 偭偨偑丄RCT 偵偰奼戝妔惔孮偲昗弨妔惔孮偲 偱惗懚棪偼摨摍偱丄傓偟傠弍屻崌暪徢敪惗棪傪 憹壛偝偣傞孹岦偵偁傝丄奼戝妔惔偼峴偆傋偒偱 偼側偄偲偝傟偰偄傞8乯丅
偟偐偟丄栧柆崌暪愗彍偵娭偟偰偼丄僄價僨儞 僗儗儀儖偼崅偔偼側偄傕偺偺愗棧抐抂偍傛傃攳 棧柺偵偍偗傞娻怹弫傪堿惈偵偱偒傞徢椺偵尷傝 悇彠偝傟偰偄傞丅
偟偨偑偭偰丄摉堾偱偼墦妘揮堏傗摦柆怹弫偺 側偄鋁娻偵懳偟偰偼丄R0乮娻堚巆偑側偄乯傪 栚巜偟偨庤弍傪埨慡偵峴偄丄弍屻曗彆壔妛椕朄 傪偟偭偐傝峴偆偙偲偑廳梫偱偁傞偲峫偊偰偍 傝丄栧柆崌暪愗彍傕愊嬌揑偵峴偭偰偄傞丅徢椺 傪採帵偡傞丅
亂徢椺2亃42 嵨丄彈惈丅
IPMN 桼棃怹弫娻偱丄栧柆偑栺7cm 偺嫹嶓 傪擣傔偨乮恾3乯丅愗彍斖埻偑戝偒偔抂乆暙崌 偵傛傞嵞寶偼偱偒側偄偨傔丄塃奜挵崪惷柆傪愗 彍偟娫抲嵞寶偟偨乮恾4乯丅弍屻宱夁偼椙岲偱偁偭偨偑丄3 擭3 僇寧屻偵尰昦巰偟偨丅
鋁娻偺摦柆怹弫椺乮忋挵娫枌摦柆丄暊峯摦 柆丄憤娞摦柆丄側偳乯偱偼崌暪愗彍偟偰傕梊屻 晄椙偱偁傝丄堦斒揑偵偼愗彍弍偺揔墳奜偲偝傟 偰偄傞丅偟偐偟丄Kondo 傜9乯偼暊峯摦柆丄憤娞 摦柆怹弫椺偵懳偟偰暊峯摦柆崌暪愗彍傪敽偆旜 懁鋁愗彍弍乮DP-CAR乯傪愊嬌揑偵巤峴偟丄5 擭惗懚棪偑42 亾偲曬崘偟偰偄傞丅偝傜偵丄拲 栚偡傋偒偼弍慜偵擣傔傜傟偨暊捝傗攚晹捝傕夵 慞偟丄椙岲側QOL 偑摼傜傟傞偙偲偱偁傞丅傢 傟傢傟傕丄摨條側徢椺偵偼憤娞摦柆嵡愷弍傪巤 峴屻丄DP-CAR 傪巤峴偟偰偄傞丅
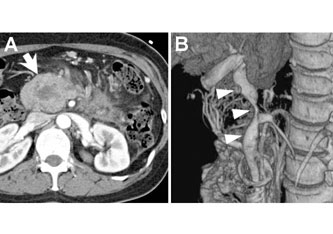
恾3丏徢椺2 丗憿塭CT
A 丗鋁摢晹庮釃乮栴報乯丅B 丗庮釃偵傛傞栧柆嫹嶓乮栴摢乯
恾4丏徢椺2 丗弍拞幨恀
塃奜挵崪惷柆傪梡偄偨栧柆娫抲嵞寶屻乮栴報乯丅
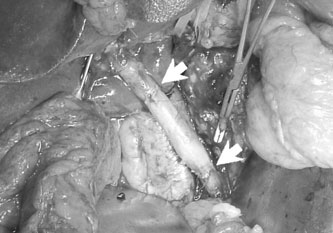
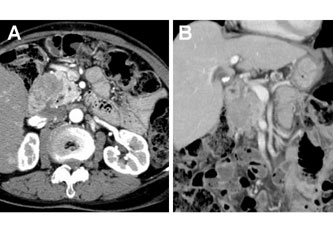
亂徢椺3亃79 嵨丄彈惈丅
鋁懱晹娻偵偰徯夘偲側偭偨丅MDCT 偵偰銪 摦柆崻晹偐傜暊峯摦柆偵偐偗偰娻怹弫偑媈傢傟 偨乮恾5 丗 A 乣 C乯丅憤娞摦柆嵡愷弍傪巤峴偟娞憻偍傛傃堓傊偺寣棳傪妋擣屻乮恾5 丗 D乯丄7 擔栚偵DP-CAR 傪巤峴偟偨乮恾6乯丅栺1 擭宱 夁偟偨尰嵼丄柧傜偐側嵞敪強尒側偔丄奜棃捠堾 拞偱偁傞丅
恾5丏徢椺3 丗夋憸専嵏
A 丗鋁懱晹庮釃乮栴報乯丅B丆C乮3D-CT乯丗銪摦柆崻晹偐傜暊峯摦
柆偵怹弫強尒傪擣傔偨乮栴摢乯丅D乮寣娗憿塭乯丗憤娞摦柆嵡愷弍屻
偺忋挵娫枌摦柆憿塭偵偰懁暃寣峴楬傪妋擣丅
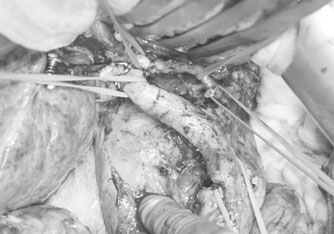
恾6丏徢椺3 丗弍拞幨恀
DP-CAR 巤峴屻偺憤娞摦柆愗棧抐抂乮栴報乯偲暊峯摦柆愗棧抐抂乮栴摢乯丅
鋁慡揈弍偵娭偟偰偼丄僈僀僪儔僀儞偱傕揔墳 偼夰媈揑偱悇彠偡傞僄價僨儞僗偼側偄偲婰嵹偝 傟偰偄傞丅偟偐偟丄庤弍偺埨慡惈傗弍屻娗棟偺 岦忋偵傛偭偰丄鋁慡揈弍傕斾妑揑埨慡偵峴偊傞 傛偆偵側傝丄愱栧巤愝偱偼徢椺偑憹壛偟偮偮偁 傞丅摉堾偱傕崻帯愗彍壜擻側徢椺偵偼鋁慡揈弍 傕巤峴偟偰偄傞丅
亂徢椺4亃79 嵨丄彈惈丅
嬤堛偵偰鋁懱晹IPMN 偵懳偟偰鋁懱旜晹愗 彍弍傪庴偗丄栺4 擭屻偵鋁摢晹娻偑敪尒偝傟丄 徯夘偲側偭偨乮恾7乯丅79 嵨偲崅楊偱偼偁傞偑 帯桙愗彍偑壜擻偲敾抐偟丄巆鋁慡揈弍傪巤峴偟 偨乮恾8乯丅栺1 擭宱夁偟偨尰嵼丄奜棃偵偰曗彆 壔妛椕朄拞偱偁傞丅
恾7丏徢椺4丗夋憸
鋁懱晹娻偵懳偡傞鋁懱旜晹愗彍弍屻偵敪惗偟偨鋁摢晹庮釃乮A,B乯
恾8丏徢椺4 丗弍拞幨恀
巆鋁慡揈弍巤峴屻丅
堦曽丄嫬奅昦曄傗掅埆惈搙偺鋁庮釃偵懳偟偰弅彫弍傕巤峴偝傟偰偄傞丅鋁娗憿塭傗EUS 側 偳偵傛傞惛枾側幙揑恌抐傗昦婜恌抐偑壜擻偱偁 傟偽丄弅彫庤弍偺揔墳偲側傞徢椺傕偁傞丅
亂徢椺5亃47 嵨丄彈惈丅
忋暊晹捝偵偰嬤堛傪庴恌偟丄鋁摢晹偵擷朎惈 昦曄傪擣傔徯夘偲側偭偨丅夋憸専嵏偵偰怹弫傪 媈偆強尒偼側偐偭偨偑乮恾9乯丄鋁塼嵶朎恌偵 偰class 嘨 b 偲恌抐偝傟偨丅鋁摢壓晹IPMN 偱 壓摢巬崻晹乣庡鋁娗偵暻晄惍傪擣傔偨偨傔丄廫 擇巜挵丒抇摴壏懚鋁摢愗彍弍傪巤峴偟偨乮恾10乯丅昦棟専嵏偼旕怹弫娻偱偁傝丄弍屻宱夁傕 椙岲偱偁偭偨丅
恾9丏徢椺5 丗夋憸
A 丗鋁摢晹擷朎惈昦曄乮栴報乯丅B 丗擕摢偺奐戝偲擲塼偺攔弌傪擣傔偨丅
C 丗鋁娗憿塭偱偼壓摢巬偐傜庡鋁娗偵偐偗偰暻晄惍乮栴摢乯傪擣傔偨丅
恾10丏徢椺5 丗弍拞幨恀
廫擇巜挵丒抇摴壏懚鋁摢愗彍屻丅
2丏壔妛椕朄
2001 擭偵GEM 偺曐寬揔墳偑彸擣偝傟偰偐 傜鋁娻偺帯椕惉愌傕岦忋偟丄尰嵼偱偼愗彍晄擻 嬊強恑峴鋁娻偍傛傃墦妘揮堏傪敽偆鋁娻偺昗弨 帯椕偲側偭偰偍傝丄弍屻曗彆壔妛椕朄偲偟偰傕 悇彠偝傟偰偄傞丅GEM 偼崪悜梷惂傗徚壔婍撆 惈偑偁傞傕偺偺斾妑揑廳撃側暃嶌梡偼彮側偔埨 慡惈偑崅偄峈偑傫嵻偱偁傝丄醬捝寉尭側偳偺徢 忬娚榓岠壥傕擣傔傞丅
擇師帯椕偲偟偰偼偼傑偩妋棫偟偨傕偺偼側偄 偑丄S-1 側偳偑婜懸偝傟偰偄傞丅傑偨丄GEM 扨撈偲暪梡椕朄傑偨偼暘巕昗揑栻側偳偺帯椕偲 偺斾妑帋尡偑偄偔偮偐恑峴偟偰偍傝丄偦偺寢壥 偑懸偨傟傞丅
3丏曻幩慄椕朄
愗彍晄擻側嬊強恑峴鋁娻偵懳偡傞壔妛曻幩慄 椕朄偼慖戰巿偺堦偮偲偟偰悇彠偝傟偰偄傞丅偟 偐偟丄弍屻偺曗彆壔妛曻幩慄椕朄偼桳梡惈傪巟 帩偡傞僄價僨儞僗偼摼傜傟偰偍傜偢丄変偑崙偱 偼壔妛椕朄扨撈偱峴傢傟偰偄傞丅
弍拞曻幩慄椕朄偵偮偄偰偼桳梡惈傪帵偡僨乕 僞偑偄傑偩摼傜傟偰偄側偄丅嵟嬤偺崙撪偱偺 RCT 偱傕愗彍鋁娻偺梊屻偵婑梌偟側偄偲偄偆 寢壥偑曬崘偝傟偰偄傞10乯丅
嘨偍傢傝偵
擄帯惈娻偱偁傞鋁娻傪崕暈偡傞偵偼丄崅婋尟 孮偺弶婜恌椕偐傜愱栧帯椕巤愝傑偱偺楢実偑廳 梫偱偁傝丄抧堟偵偍偗傞懱宯揑側恌椕僔僗僥儉 傪峔抸偡傞昁梫偑偁傞偲巚傢傟傞丅
暥丂專
1乯擔杮鋁憻妛夛鋁娻恌椕僈僀僪儔僀儞夵掶埾堳夛
乮曇乯丗壢妛揑崻嫆偵婎偯偔鋁娻恌椕僈僀僪儔僀儞
2009 擭斉丆嬥尨弌斉丆2009丏
2乯Tada M, Kawabe T, Arizumi M, et al: Pancreatic
cancer in patients with pancreatic cystic lesions: a
prospective study in 197 patients. Clin Gastroenterol
Hepatol 4:1265-1270, 2006.
3乯Uehara H, Nakaizumi A, Isikawa O, et al:
Development of ductal carcinoma of the pancreas
during follow-up of branch duct intraductal papillary
mucinous neoplasm of the pancreas. Gut 57:1561-
1565,2008.
4乯Imamura M, Doi R, Imaizumi T, et al: A randomized
multicenter trial comparing resection and
radiochemotherapy for resectable locally invasive
pancreatic cancer. Surgery 2004:136:1003-1011.
5乯峕愳怴堦丆摉娫岹庽丆戝搶峅柧丆懠丗鋁娻搊榐曬崘
2007 僟僀僕僃僗僩丏鋁憻23 丗 105-123丆2008丏
6乯壴揷宧巑丆斞惎抦攷丆暯栰嫄捠丆懠丗 1cm 埲壓偺彫
忈娻恌抐偵偍偗傞EUS 偺埵抲偯偗丏抇偲鋁30 丗 343-
348,2009.
7乯壴揷宧巑丆斞惎抦攷丆曅嶳丂氭丗鋁娻偺憗婜恌抐偵岦
偗偨愴棯-抧堟昦恌楢実傪惗偐偟偨庢傝慻傒-丆擔杮徚
壔婍昦妛夛嶨帍107乮椪帪憹姧崋乯丗 A641丆2010丏
8乯瀷栰惓恖丏嫟捠僾儘僩僐乕儖偵婎偯偔鋁偑傫偺奜壢揑
椕朄偺昡壙偵娭偡傞尋媶丏岤惗楯摥徣偑傫尋媶彆惉嬥
偵傛傞尋媶曬崘廤乗暯惉15 擭搙斉乗丏P288-292丏
9乯Hirano S, Kondo S, Hara T, et al: Distal
Pancreatectomy with en bloc celiac axis resection for
locally advanced pancreatic body cancer. Annals of
Surgery246:46-51, 2007.
10乯Kinoshita T, Uesaka K, Shimizu Y, et al: Effects of
adjuvant intra-operative radiation therapy after
curative resection in pancreatic cancer patients:
Results of a randomized study by 11 institutions in
Japan. J Clin Onco1 27乮15S乯:abstr4622,2009
Q U E S T I O N 両
師偺栤戣偵懳偟丄僴僈僉乮杮姫枛捲偠乯偱偛夞摎偄偨偩偄偨曽偱6妱乮5栤拞3栤乯埲忋惓夝偟偨曽偵丄 擔堛惗奤嫵堢島嵗0.5扨埵丄1僇儕僉儏儔儉僐乕僪乮84.偦偺懠乯傪晅梌偄偨偟傑偡丅
栤戣
鋁娻偵娭偟偰丄師偺愝栤1 乣 5 偵懳偟丄仜偐亊報偱偍摎偊壓偝偄丅
- 旍枮偼鋁娻偺婋尟場巕偺堦偮偱偁傞丅
- 鋁憻偺彫擷朎傗鋁娗奼挘偼鋁娻傪媈偆娫愙強 尒偲偟偰廳梫偱偁傝丄惛嵏傪峴偆昁梫偑偁傞丅
- 鋁娻偼擄帯惈偺娻偱偁傝丄愗彍弍偵偍偄偰 偼奼戝儕儞僷愡丒恄宱憄妔惔偑昁恵偱偁傞丅
- Gemcitabine 偼惗懚婜娫墑挿偲徢忬娚榓岠 壥偑徹柧偝傟丄墦妘揮堏傪敽偆鋁娻偺堦師帯 椕偲偟偰悇彠偝傟偰偄傞丅
- 弍拞曻幩慄椕朄偼桳岠惈偑徹柧偝傟丄巤峴 偡傞偙偲傪悇彠偝傟偰偄傞丅
CORRECT ANSWER!丂11寧崋乮Vol.46乯 偺惓夝
彫帣僱僼儘乕僛徢岓孮偵懳偡傞柶塽梷惂椕朄
栤戣
彫帣摿敪惈僱僼儘乕僛徢岓孮偵娭偟偰師偺1乯乣5乯偺愝栤偵懳偟丄仜偐亊報偱偍摎偊壓偝偄丅
- 弶婜帯椕偺戞堦慖戰栻偼僗僥儘僀僪栻乮僾儗僪僯僝儘儞乯偱偁傞丅
- 彫帣摿敪惈僱僼儘乕僛徢岓孮偺栺30 乣40 亾偑昿夞嵞敪宆偲側傞丅
- 彫帣摿敪惈僱僼儘乕僛徢岓孮姵幰偼丄僗僥儘僀僪栻傗柶塽梷惂栻偵偰壛椕拞偺梊杊愙庬 偼嬛婖偱偁傞丅
- 僔僋儘僗億儕儞偺挿婜搳梌偼枬惈恡忈奞傪 堷偒婲偙偡儕僗僋僼傽僋僞乕偱偁傞丅
- 惉挿偲敪払偺夁掱偵偁傞彫帣婜偵嵟揔側帯 椕朄偼丄嵞敪梷惂岠壥偑崅偔丄暃嶌梡偺側偄 埨慡側帯椕朄偱偁傞丅
惓夝丂1.仜丂2.仜丂3.亊丂4.仜丂5.仜