より安全な中心静脈穿刺:エコーガイド下中心静脈穿刺法
〜どうしてエコーガイドが必要なのか?〜
琉球大学医学部附属病院麻酔科
徳嶺 譲芳、須加原一博
【要 旨】
中心静脈穿刺を安全に行うためには、超音波断層像を観察しながらリアルタイム に穿刺を行う、エコーガイド下中心静脈穿刺が有用である。
本稿では、現在行われている解剖学的指標に基づいたLandmark techniqueの限 界について述べるとともに、エコーガイド下穿刺の有効性と手技上の問題点につい て概説する。
1)従来の方法の限界
中心静脈穿刺は、1952年Aubaniac1)によっ て報告されて以来、安全で確実な輸液法として 確立し、高カロリー・高浸透圧輸液などの輸液 路、昇圧剤や高濃度薬剤の投与経路、中心静脈 圧測定、肺動脈カテーテル挿入、経静脈的心ペ ーシング、血液浄化時の血管確保など、その適 応を広げてきた。
実際、中心静脈穿刺の成功率は、全体で約 90% と高率である。この背景には、多くの先人 の努力があったことは言うまでもない。
中心静脈穿刺の高い成功率は、解剖学的考察 に基づいた実証の成果である。例えば、鎖骨下 静脈穿刺では、肩甲骨下に枕を入れ、上肢を体 側につけ、尾側に軽く牽引する。この一見なに げないことのように思える操作で、鎖骨下静脈 が鎖骨後面を走行する距離が長くなり、さらに 鎖骨に近接するため、鎖骨後面に沿って穿刺針 を進めるだけで、高い成功率が得られるように なる2)3)。
しかし、現在われわれは、超音波断層像を用 いた中心静脈穿刺を主に行っている。それはな ぜか?われわれの経験を話そう。冠動脈バイパ ス術と洞不全症候群の既往のある78歳の女性 が、心不全でICUに入室した。症状は、湿性咳と起坐呼吸であった。主治医の心臓外科医 は、薬剤投与ルートと中心静脈圧測定のため、 左の内頚静脈の穿刺を試みはじめた。数回の穿 刺の後、動脈の誤穿刺に至ったため、穿刺を中 止し、末梢静脈ラインでしばらくしのぎ、後に 大腿静脈からラインを挿入した。さらに急性腎 不全のため、CHDFも開始した。患者の状態は 落ち着いたが、三日後、左頚部に拍動性の腫瘤 が生じた。頚動脈の仮性動脈瘤の診断で手術と なったが、それは実際には、頭側へ屈曲蛇行し た鎖骨下動脈の仮性動脈瘤であり、さらに左内 頚静脈は、非常に細く(直径2mm)、もとより 穿刺困難な静脈であることも判明した4)。
この症例は、最初からエコーガイド下穿刺を 行うつもりで、頚部を超音波で観察していれば、 内頚静脈が細く、到底穿刺できない静脈である ことが、容易に分かったはずである。この症例 から学べることは、現代医療で取り扱っている 患者は、従来の中心静脈穿刺法が開発検討され たころとは比べようもないほど、すでに多くの 合併症をもった高リスクの患者であり、小さな 失敗が大きな危険をまねくということにある。
近年、中心静脈穿刺に伴う合併症は、中心静 脈穿刺の行われている総数からすると極めて少 ない。それにも関わらず、医療事故として取沙 汰されるようになってきた。結局のところ、従 来の中心静脈穿刺法では、現代人の医療に対す る要求に、もはやこれ以上応えることができな くなっているのである。
2)エコーガイド下の穿刺は有効性か?
超音波を補助手段として、中心静脈穿刺を行 うという考えは、実はそんなに新しくはない。 20年以上も前にLeglerら5)は、ドップラーを用 いたエコーガイドによる中心静脈穿刺法を紹介 した。その後今日まで、エコーガイド下中心静 脈穿刺の有効性は多くの論文で報告されてきた が、2001年FDAの下部機関であるAgency for Health Research and Quality (AHRQ)が、 Meta-analysisによって、そのエビデンスを明 らかにした6)。
その内容は以下のようになる。
1)エコーガイド下中心静脈穿刺は、従来の方 法(体表の解剖学的指標により穿刺を行う 方法:landmark technique)に比べ穿刺 成功率が高く、合併症の発生が低い。
2)エコーガイド下中心静脈穿刺の有効性は、 経験のある術者(通常、landmark technique を50回以上施行した経験のあるもの) に比べ、経験の浅い術者でより顕著である。
これらエビデンスをまとめると、「中心静脈 穿刺を円滑に行い、患者の苦痛を減らすため、 あるいは初心者のミスによる中心静脈穿刺の合 併症を防ぐため、エコーガイド下中心静脈穿刺 は有用である」となるだろう。以上のエビデン スは、主に内頚静脈のエコーガイド下穿刺にお いて確立した。内頚静脈のように太く浅いとこ ろにある静脈を穿刺するとき、どこに静脈があ るか分かれば、成功率は高くなり、その結果合 併症の頻度は低下するだろう。経験者なら体表 の解剖からどこに内頚静脈が走っているかだい たい予想がつくのに比べ、初心者ではそうはい かない。となると初心者でのエコーガイド下穿刺の有効性が高まるのは当然である。
しかし、鎖骨下静脈ではどうだろう(超音波 では、鎖骨の後方は観察できないため、エコー ガイド下穿刺でいう「鎖骨下静脈穿刺」は、正 確には腋窩静脈穿刺)。内頚静脈穿刺と比べ、 鎖骨下静脈穿刺では、臨床経験豊富な術者で も、ときとして穿刺できないばかりか、気胸や 動脈誤穿刺などを起してしまう。しかし、エコ ーガイド下中心静脈穿刺では、気胸も動脈誤穿 刺も回避できる。なぜなら、穿刺針の位置を確 認・観察しながら穿刺を行うからである。最 近、どの医療施設でも、鎖骨下穿刺に伴う気胸 は、インシデントとして取り扱われるようにな った。社会的に、鎖骨下穿刺に伴う気胸は、単 なる合併症ではなく、医療過誤という認識にな りつつある。エコーガイド下中心静脈穿刺の本 当の恩恵は、エコーガイド下鎖骨下静脈穿刺に ある。
3)エコーガイド下穿刺法のピットフォール
超音波断層像を見ながらリアルタイムに穿刺 するというのは、とても魅力的にきこえる。し かし、実際にリアルタイムなのだろうか?超音 波のつくる断層像は、非常に薄い平面である。 その中に、針が位置するように操作するのは至 難のわざである。このことを、まず理解しなけ ればならない。エコーガイド下穿刺を行おうと する術者が、最初に陥る間違いは、超音波断層 像と全くかけ離れたところで、針を動かすことにある。つまり、術者は、超音波断層像を見て いるかもしれないが、穿刺針は見ていない(図 1)。観察せずに、無頓着に針を動かす、これほ ど危険なことはない。従来の方法(landmark technique)では、気胸や動脈誤穿刺、腕神経 叢損傷を防ぐため、体表の解剖学的指標に基づ いて論理的に、穿刺針を操作した。しかし、超 音波の特徴を全く無視したエコーガイド下穿刺 は、錯覚に基づいた怪しい手技である。
では、エコーガイド下にリアルタイムに穿刺 を行うということは、所詮絵に描いた餅なのだ ろうか?

図1.エコーガイド下盲目的(?)穿刺 穿刺針の進行を、超音波の走査線が捉えることができない ので、穿刺針が超音波走査線を通過する際に、突然高エコー の点(穿刺針)が出現する。
4)エコーガイド下穿刺法のコツ
先に、超音波断層像は薄い平面であり、この 平面の中に穿刺針を進めることが難しいことを 説明した。しかし、超音波断層像の平面のなか でなければ、なにも分からないというわけでは ない。穿刺針の存在を知る方法に針の動かし方 がある。ちょうど啄木鳥が木を突つくように針 を動かすと、針が断層像の近くにあれば、牽引 された組織の動きによって、その存在にすぐに 気が付く。また、超音波断層像のすぐ近くまで 穿刺針が近づくと、動かしてなくても針の存在 がわかる。なぜだろうか。針は金属なので超音 波を強く反射する、この散乱によって、走査線 の外であっても、断層像の近くに針があれば、 針の存在が分かる。さらに、針が血管の上に到 達した時、うまい具合に走査線のなかに穿刺針 があれば、針が血管壁を押している様子や、血 管前壁を貫く瞬間も観察できる(図2)。
このように、間接的所見と実際の映像をとり まぜて、皮膚の穿刺から血管の穿刺まで、針の 位置が確認できるのが、いわゆる“リアルタイ ム”である。そのために大事なことは、超音波 断層像を常に意識すること、つまり、プローブ の持ち方やその角度に細心の注意をはらい、さ らに穿刺針をできるだけ、走査線に近づけて操 作することにある。聞けば非常に難しいように きこえるが、この操作法は、シミュレーター (超音波透過性物質に血管モデルを埋め込んだ練習器具)を使った練習を行うことで、短時間 で習得できる。
一方、下手な穿刺では、超音波断層像と針の 位置に全く関係がないので、針を動かしても画 像には見えてこない。最悪の場合、むきになっ て針を動かしているうちに、気胸や動脈誤穿刺 をおこすことになる。
エコーガイド下穿刺で成功率を上げるために は、もう一つ重要なことがある。それは、血管 の走行の把握とそのための体位の取り方であ る。超音波断層像は、平面である。平面の画像 を基に立体を取り扱おうとするわけだから、立 体構造はできるだけ単純な方が良い。内頚静脈 や大腿静脈はほとんど、直進しているため問題 はないが、腋窩静脈は、腋窩から鎖骨に向かっ て、湾曲しながら後方から前方に向かって進 む。また、腋窩静脈は、内頚静脈や大腿静脈に 比べ皮膚からの距離が遠く、深い位置にある。 先に述べたように超音波断層像にできるだけ穿 刺針を近付けて上手に操作しても、穿刺針がほ んの1〜2ミリ離れれば、血管が湾曲している ため、容易に外してしまう。しかし、もしこれ が直進する血管だったらどうだろう。数ミリ外 れても、血管を穿刺することができる。
以上をまとめると、エコーガイド下穿刺のコ ツは、第一に、超音波断層像にできるだけ近づ けるように穿刺針を操作する。第二に、穿刺す る血管走行を把握する、あるいは、把握しやすい (血管の直進化)体位にもっていく、ということ である。この2点を厳守すれば、ほぼ1回の穿刺 により合併症無く中心静脈を穿刺できる(この 方法による腋窩静脈穿刺自験例58症例での平均 穿刺回数は1.2回、最小1回、最大3回であった)。
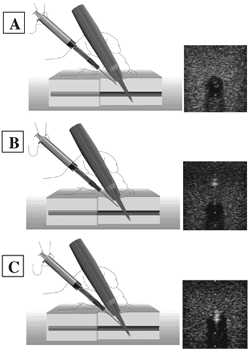
図2.リアルタイム・エコーガイド下穿刺
A)穿刺針をプローブに出来るだけ近づけて穿刺する。この時
点では、超音波断層像とは距離があるため、穿刺針の存在
は直接的には分からない。しかし、針を啄木鳥が木を突つ
くように、あるいはボクサーがジャブをする(jobbing
motion)ように動かすことで、組織の牽引が生じ、間接的
に針の存在を知ることが出来る。
B)穿刺針が、超音波断層像に十分近づくと、超音波の反射・
散乱によって穿刺針を見ることが出来る(しかし、断層像
内にはいっていないので、ぼんやりした画像である)。
C)穿刺針が超音波断層像内に入るため、エコー輝度の高い点
として、針が描出される。針が断層像内に入る前に、血管
に到達した場合、針の存在は不明瞭(B)だが、血管の前
壁を押す様子は観察できる。
5)将来、エコーガイド下中心静脈穿 刺は、第一選択となるか?
この質問に対して、われわれの回答は、「エコ ーガイド下中心静脈穿刺は、近い将来中心静脈 穿刺の第一選択となる」である。正解をえるた めには、命題の詳細な分析が必要であろう。そ のためには、患者や医療における必要性、医学 教育(教育する側とされる側)、医療経済や医学 的歴史観など、種々の点を考慮する必要がある。
まず、患者側の必要性から考えてみたい。患 者の側からすると安全な医療、あるいは安全な 医療を行っている医療機関であるということ は、自分の命を守るために重要である。ことに 最近の患者は医療に対して懐疑的である。鎖骨 下静脈穿刺を行って気胸が発生してしまった場 合、昔なら胸腔ドレーンをいれ、合併症がおこ ったので適切に対処したと患者に伝えるだけで すんだのに、現在では、そうは行かない。中心 静脈穿刺の合併症の発生率はどうであるか、各 医療施設が中心静脈穿刺の合併症に対してどの ように対策を立てているか(CVセンターの設 立やマニュアルの整備等)、あるいは、最新の 方法(エコーガイド下中心静脈穿刺)は?な ど、インターネットを使えば、患者は情報をふ んだんに得ることができる。
医療上の必要性もある。ある医師が、「エコ ーなどいらない。なぜなら、私の鎖骨下静脈穿 刺成功率は100%だからである」といったら真 っ赤な嘘だ。なぜなら、血管走行の解剖学的偏 位が約5%あることは、すでに明らかである。こ のため、体表の解剖を指標にした従来の Landmark techniqueの成功率は、95%以上に はならないのである。それでもまだ、100%と言 い張るなら、それは単に今まで経験した穿刺回 数が少なかっただけであろう。
中心静脈穿刺に伴う重大な合併症が起こった としよう、例えば血気胸などが起こったとす る。患者が助かっても、医師はインシデントの 報告や患者や家族、また他の医療従事者からの 信頼の失墜など、辛い思いをする。一方、患者 が死んでしまったら、それどころではすまな い。私はそんなヘマはしないと思っていても、 指導した研修医が合併症を起してしまったら同 じことである。研修医がなにかしでかしてしま う時には、たいてい指導者のいうことを聞いて いないものである。医療事故にともなう経済的 損失(訴訟での支払い命令は億単位、専用のエ コー装置の価格は、その30分の1)、信頼の失 墜、医師の心の傷と自信の喪失など、払う犠牲 は大きい。
それでは、エコーガイド下中心静脈穿刺では どうだろうか?現代の若者は、抽象的なことよ り、視覚的即物的なことが好きである。エコー ガイド下穿刺を学べば、経験者より上手に穿刺 できると知れば、なおさら学習意欲がわくとい うものである。一方、経験者はどうだろう、こ んなものなくてもできると、うそぶいていられ るのは、せいぜい数年である。エコーガイドが 普及してしまったら、今度は自分が穿刺するの が恐くなる。なぜなら、Landmark technique では、中心静脈穿刺の合併症は回避できないか らである。失敗したら、あの人は古い方法しか 知らないと言われるだけである。
先に、医学的歴史観が必要と述べた。エコー ガイド下中心静脈穿刺は、ちょうど、腹腔鏡下 胆嚢摘出術と似た経過をたどると、われわれは 予想している。腹腔鏡下胆嚢摘出術は1991年 に初めて行われてから、2年後の1993年には日 本に上陸。こんなものはいらないと一部のベテ ラン外科医から、陰口を叩かれながらも、あっ という間に広まった。理由は明白である。第一 に患者の要求に則していたこと、第二に、若い 医師の興味をひいた事である。歴史は繰り返 す。エコーガイド下中心静脈穿刺は、近い将来 中心静脈穿刺の第一選択となるはずである。
しかし、それまでにしなければならないこと があることも、腹腔鏡下胆嚢摘出術と同じであ る。腹腔鏡下胆嚢摘出術が始まって1〜2年の 間、重篤な合併症が相次ぎ、多くの患者が犠牲 になった。理由は、手技が確立していなかった ためである。今後、エコーガイド下中心静脈穿 刺の恩恵を受けるためには、正しい穿刺法と練 習方法の確立が必要である。
まとめ
Landmark techniqueは、洗練され完成され た手技であるが、盲目的方法であるために、合 併症を避けえない。一方、エコーガイド下中心 静脈穿刺は、リアルタイムに中心静脈穿刺が行 えるため、穿刺成功率が高く、合併症が少ない 方法であるが、穿刺操作のピットフォールや穿 刺のコツを知って初めて有用な手技となる。
謝辞
エコーガイド下中心静脈穿刺の手技に関 し、松本廣嗣先生(沖縄県立南部医療センタ ー・こども医療センター)より助言をいただ いた。紙面をかりて感謝の意を表します。
文献
- Aubaniac R. Subclavian intravenous injection; advantages and technic. Presse Med 1952;60:1456.
- Tan BK, Hong SW, Huang MH, Lee ST. Anatomic basis of safe percutaneous subclavian venous catheterization. J Trauma 2000;48:82-6.
- Fortune JB, Feustel P. Effect of patient position on size and location of the subclavian vein for percutaneous puncture. Arch Surg 2003;138:996-1000.
- Koja H, Tokumine J, Sugahara K, et al. Subcutaneous pulsating neck mass after left internal jugular venipuncture. J Cardioth Vasc Anesth 18;806-8, 2004
- Legler D, Nugent M. Doppler localization of the internal jugular vein facilitates central venous cannulation. Anesthesiology 1984;60:481-2.
- AHRQ Publication 01-E058. Making health care safer-A critical analysis of patient safety practices. Chapter 21. Ultrasound guidance of central venous catheterization. Hppt://www.ahcpr.gov/clinic/ptsafety/
著 者 紹 介

琉球大学医学部附属病院麻酔科 徳嶺 譲芳
生年月日:昭和36年4月3日
出身地:那覇市
出身大学:琉球大学医学部 昭和63年卒
略 歴:
平成4 年4 月 小倉記念病院麻酔科
平成5 年4 月 沖縄県立宮古病院麻酔科(医長)
平成7 年4 月 琉球大学医学部附属病院麻酔科(助手)
平成12年1 月 カリフォルニア大学サンディエゴ校(研究員)
平成14年1 月 琉球大学医学部附属病院麻酔科(助手)
平成15年9 月 琉球大学医学部附属病院麻酔科(講師)
同 集中治療部(副部長)
日本麻酔科学会
日本臨床麻酔学会
日本心臓血管麻酔学会
日本集中治療医学会専攻・診療領域
麻酔、集中治療その他・趣味等
読書、音楽鑑賞(クラシック)
Q U E S T I O N !
次の問題に対し、ハガキ(本巻末綴じ)でご回答いただいた方に、日医生涯教育講座 5 単位を付与いたします。
問題:正しいものを選べ。(1つとは限らない)
1)Landmark techniqueとは、解剖学に基づい た論理的な手法であり、穿刺成功率も90%と 高い。
2)Landmark techniqueは、解剖学に基づいた 方法であるため、血管の走行異常があっても 成功する。
3)超音波断層像を用いた中心静脈穿刺を、エコ ーガイド下穿刺と呼び、リアルタイムに静脈 の穿刺が行えるため、穿刺成功率が高く合併 症発生率が低い。
4)エコーガイド下中心静脈穿刺は、血管を超音 波で観察できるため、どのように穿刺しても 安全で成功率が高い。
5)エコーガイド下中心静脈穿刺を正しく行うに は、そのピットフォールと穿刺のコツを知り、 シミュレーターによる練習が必要である。
CORRECT ANSWER! 4月号(vol.42)の正解
論文:正しいのは何れか(一つ)
a.アスベストの規制が行われたことから、ア スベスト関連疾患は今後減少してくる。
b.石綿肺は肺に繊維化をきたす疾患なので ステロイド治療が有用である。
c.胸膜プラークがみられた場合は、一般に 中皮腫の発症の危険性が高いとされる。
d.アスベスト暴露した喫煙者は、暴露のない 非喫煙者に比し肺癌の死亡率が50倍以上も 高い。
e.胸膜中皮腫は胸水を伴う事が多く、胸水細 胞診で診断し易い。
正解 d