平成24年度 第4回 マスコミとの懇談会
「看とり」について

理事 玉井 修

平成25 年3 月14 日(木)午後7:30 より 沖縄県医師会館において第4 回マスコミとの 懇談会が開催されました。テーマは「看とり について」です。超高齢化を迎える日本は、 西暦2030 年には死ぬ場所が無い看とり難民が 約47 万人発生するという試算があります。私 たちは人生の終末をどこでどの様に迎えるべ きかを真剣に議論しなくてはならない時期に 来ています。現在8 割を占める病院での終末 期医療は、様々な管を付けられた状態で心電 図モニターを見ながらのお別れというパター ンが未だに多く行われていると思います。し かし、その様な濃密な終末期医療は今後迎え る超高齢化大量死亡時代に対応する事は出来 ないでしょう。看とりのあり方自体を今一度 社会全体で考え、自分や肉親の死をどの様に 迎えるべきかをもっと率直に語り合える雰囲 気作りが必要と考えています。以前麻生太郎さんが自分の死生観を「逝くときにはさっさ と逝かせてくれなければ困る」と発言して物 議を醸しておりました。確かに言い方は少々 乱暴だったのかも知れませんが、私自身はそ の発言を不謹慎とする社会の風潮に何かしら 違和感を覚えるのです。当然の事ですが、死 は生きている人間であればいつか必ずやって きます。ips 細胞による再生医療の時代がやっ てきても、人はいつか死ぬでしょう。自らの 遺伝子を次代に託して、古い遺伝子は終末を 迎えるという事を生物は延々とやってきたの ですから。死に向き合って考える事は、生き ることを真剣に考える事に繋がります。子供 の虐待や、おぞましい無差別殺人などの報道 を聞くたびに、私たちが遠くに追いやってし まった死の議論を普通に話し合える必要性を 感じるのです。
懇談内容
懇談事項
「看取りについて」
アドベンチスト・メディカル・センター
八浪 祐一 エドウィン

最近では、病院での看 取りが多く自宅での看 取りが少なくなってき ているように思えます。
1960 年台には病院死 の割合が18%自宅死の割合が70%だったのが、2006年には79%病院死、 12%自宅死とすっかり逆転しております。
病院では医療者の視点が中心になってしまい ますが、自宅での看取りは本来患者が中心とな っていました。当院では看取りに際して、なる べく病院にいても患者中心になろうと心がけております。
当院での一人の患者様の看取りのケースを取 り上げながら、それに沿って少しお話したいと思います。

時々気になるのは、残念ながら、治療が治癒 目的なのか、延命目的なのか、はっきり説明を 受けていないことがあることです。治癒(一般 に5 年以上再発がなし)が期待できるのか?あ るいは、延命(治ることは難しいが、治療によ り予後の改善が期待できる)のか?この方の場 合はっきりと延命と言われたため、気持ちの整 理もできたようでした。


現在沖縄にホスピスは4 カ所、オリブ山病院、 アドベンチストメディカルセンター、沖縄病院、 および南部病院です。全部で病床は80 床程度。 すぐには入院できません。
ホスピスケアとは、治癒を目的とした治療は できなくなったとき、症状緩和を目的とした治 療だけに切り替えることです。
一般的に「延命はしない」と言い方をしますが、 呼吸器、AED、心臓マッサージなどをしないと いうのは当然ですが、実際経管栄養は、輸血は、 抗生剤は、点滴は、酸素は、と突き詰めると結 構難しいものです。正しくは「本人の負担のな るような、延命治療はしないで下さい」という い意味となると思いますが、細かいことはやは りケースバイケースになります。

この方はいったん某病院に入院となりました が、現在はホスピス以外の病院でも医療用麻薬 は使用出来るので、麻薬が必要だからホスピス に来るのではなく、麻薬だけでは症状が取り切 れない時に本当にホスピスが必要となります。 (難治性疼痛、不安、療養環境など)


亡くなる1、2 日から数時間前になると、声を かけてもほとんど目を覚ますことがなくなりま す。また尿はほとんどでません。つまり点滴に て水分過剰になる可能性が高いという意味でも あります。傾眠のことが多いのですが、「返事は 出来ないが聞こえていると思います。」と家族に は声をかけます。

亡くなる数時間前〜数分前には無呼吸 家族 には苦しくはないですよと説明。最後は数秒か ら数分、下顎呼吸と言い、横隔膜が停止、口だ けが動いているような呼吸をされます。
心臓はまだ数分動いていることが多いです。おそらく、モニターをつけると、まだ波形が見 られることと思われます。しかし、当院ではモ ニターはつけないようにしています。
もしモニターがあると家族の意識はモニター に釘付けになってしまいます。
むしろ「まだしばらくは聞こえていると思い ます。ありがとうなどと声をかけてはどうでし ょうか」と伝え、意識を向けるように心がけて います。
家族が十分お別れが言えたのちに医師は入室。 死亡確認をしています。
心臓が止まった時間を一分一秒まで正確に判 断する必要はないと考えます。

湯かん:洗浄とともに、家族の最後のふれあいの場ともなります。
当院では原則全員に行っております。また日 中であれば家族の希望があれば牧師を呼んで賛 美歌を歌いお別れ会をすることもあります。
以上、当院でのホスピスの看取りを例に挙げさせていただきました。
しかし、個人的には全員がホスピスに来る必 要はないと思っています。やはり在宅が理想で しょう。しかし、まだまだ在宅の介護は不十分。 介護力を家族に依存している部分は多いと思い ます。社会全体で有給の介護休暇などがとれ易 くなる、あるいは逆に介護保険が充実しそれだ けで十分の介護が得られる様になる必要がある と思います。
また老人ホームでも看取りは可能だと思いま す。今は医療用麻薬の使用が難しいことが、一 つの障害となっておあります。それでも症状が 取り切れない時に本当にホスピスが必要となると思います。将来的には癌、AIDS 以外の末期 疾患もホスピスでもみれるようになるべきだと も思っています。まだまだホスピスの絶対数も 足りていないのが現状です。
ご清聴ありがとうございました。
「看取り」について
特定医療法人葦の会 オリブ山病院
緩和ケア認定看護師 儀間 昌代

「看取り」とはその人 の臨終に付き添うこと などの意味があり、「看 取り」という言葉には平 穏な死のイメージがあ ると思います。ホスピス に勤務する看護師を対 象に行った「看護師が考える良い看取り」調査 でも穏やかな死に際、有意義に過ごした死など が挙げられています。(図1)また一般市民を対 象に調査した「日本人が考える良い死」でも苦 痛がない、望んだ場所で過ごすなどが挙げられ ています。(図2)

図1
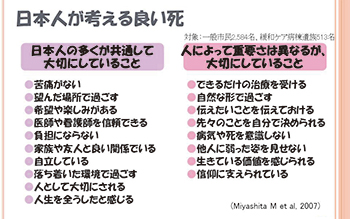
図2
しかし希望する療養場所や死亡場所について は在宅が多いものの、実際の死亡場所は病院が 70%を占め(図3)、死を取り巻く社会状況も変 化しています。(図4)その変化によって人口の 高齢化や単独世帯、核家族世帯が増加し、身近 な人の看取りに立ち会うことが少なく、人がど のようにして死を迎えるのかということに関し て、現代人は経験不足といえます。
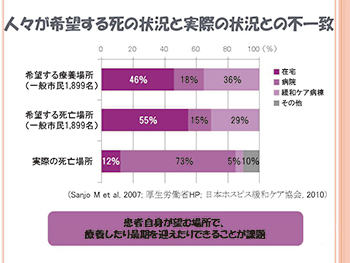
図3
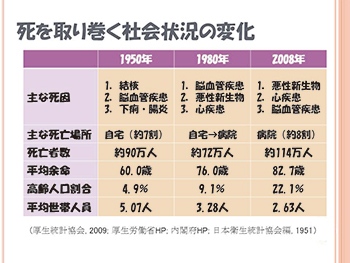
図4
多くの人は余命1 カ月と伝えられると、それ まで元気だと思うことが多いようです。
実際には亡くなる2 週間前まではトイレに行 けますが、10 日を切るとベッド上の生活、5 日 前まで会話が可能ですが、3 日前よりこれらも 急速にできなくなってしまいます。(図5)
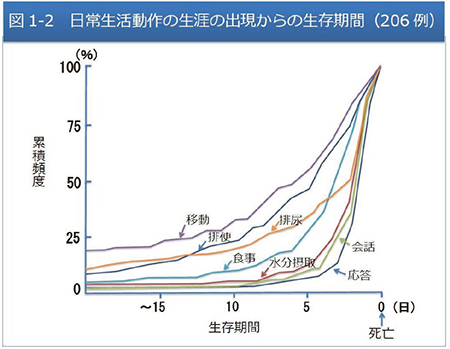
図5
がんの症状においても初期の段階では痛みが 主要な症状となっていますが、亡くなる前にな ると倦怠感や食欲不振のほうが強くなります。 (図6)倦怠感や食欲不振というと患者さん、ご 家族は点滴をして栄養をつけたら元気に、少し でも長く生きられるのではないかと思う方も多いようです。しかし終末期の患者さんにとって は点滴や栄養が全身の浮腫や胸水などを招いて かえって患者さんを苦しめてしまう場合も多く、 その狭間で医療スタッフは苦しみます。
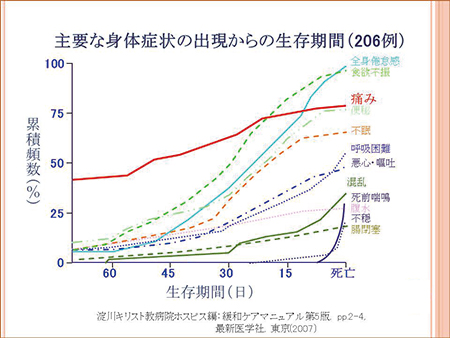
図6
またホスピスへの入院は自分自身で希望して くる患者さんは少なく、今の病院を退院しない といけない、だが家でも看ることができないと、 行く場所がなく仕方なく入院するという方や、 いつかは訪れる死を予見しながら不安や複雑な 思いを抱えて入院する方が多く、関わる医療ス タッフは緊張を伴います。
そのため入院時のインタビューには時間をか け、その後も何度も細かい話し合いをもち、お 茶の時間を設けるなどしてさりげなく患者さん やご家族に話しかけ、信頼関係を築いていきま す。そして患者さんとご家族の望む事、今でき る事をどうすれば最大限にできるかをいっしょ に検討していきます。
しかし一方で終末期の患者さん、ご家族とも今 の病状や現状をすぐに受容できる方はほとんどいません。否認や怒り、抑うつといった過程を何度 もいったりきたりしながら受容していきます。
怒りの矛先となった医療者はつらく、落ち込 みますが、患者さんやご家族の苦しみや感情は その人にしかわからないという謙虚さと、怒り をそのまま受け止めるのではなく、その裏に隠 れた病気に対する想いを理解し、かかわり続け たいという気持ちを持つことが求められます。
また看取りの準備として当病棟では、最期の 時に一番近いご家族が、心を落ち着けて看取る ことができるように旅立ちの時についての話し 合いを前もって行っています。病状の説明だけ ではなく、その中での患者さん、ご家族の受け 入れ状況や気持ちを伺い、今後の事や家族の付 き添い方などを話し合います。しかしそういっ た話し合いを行うことは、私たちスタッフにも 経験や覚悟、死生観が必要とされます。看取り は「ケアの通信簿」とも言われており、看取り の瞬間だけを大切にするのではなく、こういっ た看取り以前からのかかわり、積み重ねが重要 となります。
今私たちには、人生最期の時に立ち会う人と しての教育が求められており、その環境下での セルフケアも課題となっています。その双方と も今後、早急に積極的に取り組んでいくべき課 題であると考えています。
質疑応答
○玉井理事
講話をお聞きになって何かご質問、等はございますでしょうか。
○徳氏(タイムス住宅新聞社ほーむぷらざ)

今日は看取りについ てお話頂きありがとう ございます。
八浪先生にお伺いし たいのですが、治療が目 的なのか延命が目的な のか、はっきり説明を受 けていないことが多いとおっしゃっていました が、なぜそれができていないのか。またアドベ ンチスト・メディカル・センターではなぜできているのか、お伺いしたいです。
また、患者としてどのようなところに注意し て確認すればいいのか。意思疎通ができるのか アドバイス頂きたいです。
○八浪先生
私たちは癌の積極的な治療は行っていないの で、基本的にはホスピスで診ています。私たち が別にできているわけではないです。やはり医 者として絶対治らないという言葉は使い辛いで す。それを恐がって使わないことが患者さんを 苦しめていることになっているなと、後から診 る側としては感じます。
患者さんとしては、恐いと思いますが、「治る んですか?」と率直に聞くしかないと思います。 率直に聞かれないから、患者さんが「死ぬ」とい う言葉を恐がっていると思ってドクターも話せな いという悪循環になっています。お互いに正直に 話したいんだけど、話せてないと思います。
○玉城副会長

今は告知をかなりや るようになりました。私 は乳癌を扱っていますか ら、乳癌は治療効果が上 がりやすいです。薬はた くさんあって新しい薬に 反応していくことがあり ますから、もうダメだというところをどこに見極 めるかが難しいです。
実は乳癌の場合は再発して5 年生存率が50% あります。ということは永遠と5 年間抗癌剤を打 つというわけでなく、本人の苦しみとバランスを 取りながらやります。なるべく、再発させないた めに、治療のための薬は100%注射します。再発 すると本人の症状に合わせながら7 かけ、半分と いうかたちで症状が取れるように治療します。
薬を上手く使えれば、10 年間再発しないで生 きる方もいます。最終的には10 年間同じ薬を使 うと、副作用が出ます。そういう意味で告知はあります。
ただ、膵臓癌は治らないですが、ある病院で もう治らないと最初から言われたという人がい ます。それも告知ではありますが、患者さんとしてはものすごくショックであったという人も います。
もう一つは、患者さんとの信頼関係ができて いないと癌治療はできません。常に不信感をも たれると我々も何もできません。最初に何を言 うかが大切です。そして最後はホスピスに行き たいというときの見極めです。自分で病勢もわ かっていて、ご本人から言われたら一番ですが、 短期で悪くなる病気のときは非常に難しいです。
○玉井理事
見通しというのは、なかなか難しいもので5 年持つと思ったら1 日しか持たないということ もあります。軽々しくそういう言葉は使えない のですが、だからと言っていつまでも大丈夫だ と言ってしまうと患者さんのライフプランがあ りますから、ケースバイケースで、インテリジ ェンスが高い人にこの人は大丈夫だろうと告知 すると。翌々日に自殺することもあります。
インテリジェンスとかと関係なしの部分があ り、我々はどこまで見極めて人の命を口にして いいのか、本当に現場で悩ましい問題を突きつ けられています。
○石川氏(沖縄ラジオ)

看取りということで 題材を頂いたときに、果 たして自分はどうだろ うかと考えながら伺い ました。ご家族には「も うダメですよ」と仰るけ ども、患者ご本人にはお 伝えしていないという例を聞いたことがありま す。これだけの情報がある中で、伝えなくて家 族に希望をもたせるのは無理なんじゃないかと 思います。
その時に大事なのがターミナルケアと言われ ることだと思っています。100 万を超える県民 がいるなかで、なぜ80 の病床しかないのかと思 います。やはり自分がこの世を去っていくとき に怒りがあったり、いろいろあると言いますが、 やはり自分の最期は自分で選びたいと思います。 そのために先生方は生きる希望ではないですが、 患者に対して心の安らぎというか、これから自分の生涯が終わっていくことに対して、どのよ うに患者と接しているのでしょうか。
○玉井理事
僕は在宅で何人か見送ったことがあります。 癌患者には、言葉を選びます。一つ一つの言葉 が患者さんや家族にとって安らぎであったりす るので、言葉を選んでしゃべっています。でき るだけ心がけていたのは、今後こういうことが 起こるでしょうということを事前に話しておく。 事前に話しておくと不安が家族の中から安らい でいきます。事前に情報を提供していくことは 重要だと思いました。
家族でも不仲な方がいらっしゃる場合があり ます。それも不思議なことに臨終前に和解して いきます。そういうことも一つのプロセスで大 事です。家族にとって大事な死なのです。本当 はプライベートな問題なので、死というものを 見つめながら、家族が相互に助け合う。そうい うのを見ているとやっぱり在宅をやってよかっ たなと思います。
○玉城副会長
亡くなるには大きく分けて2 つあります。寝 たきりで植物人間の状態になって何年も寝てい る人がいる、そういう人達を看取っていくと、 家族はほっとします。亡くなってくれたと。私 の両親2 人は脳梗塞で植物状態になって亡くな りました。2 人は癌で亡くなりました。癌の方 は最後まで意識が鮮明なんです。ほんの最後の 1 〜 2 週間意識がなくなってスーッと逝きます。
寝たきりになったら胃瘻をしたりチューブ栄 養をして、私の父も何年も生きました。僕のお じにそれを見てどうにかならんのかと言われた のですが、どうにもなりません。おじの方が先 に癌で亡くなりました。
だから、自分達は人を看とることを考えてい ますが、自分の終末はどうありたいかを考えな がら、人をみないといけません。
最後はどのように死んでいくんだろうという ことをしっかり考える必要があるんだろうと思 います。私はいつもこの話しをしています。
うちの女房の友達は老衰で死にたいと言いま すが、老衰はこの世の中の医療の現場で無くなってきています。1 番苦しいけど綺麗に死ねる のは実は癌で死ぬ方がいいかもしれないと女房 の友達は思い始めています。両親は皆、認知症 になったりするなかで、我々は医療をどこまで みていくかは、看取りという一つの言葉でもい ろんな問題があります。
私もだんだん病気が始まってきます。いつの 日かパタッと倒れた方がいいなと思いながらも 父のように寝たきりは困るなと思っています。 頭の中で倒れたら1 週間で死ぬようにインプッ トしているつもりです。
ですから、自分の終末期を考えながら、周り の看取りを考えることが必要だと思います。
○照屋理事

個人的な話をさせて 頂きますが…、実は、従 姉が某病院で長期間入 院し、検査・治療を行 っておりました。しか し、残念ながら子宮がん が全身に転移し、主治 医の先生から緩和医療を勧められ、沖縄病院の 緩和病棟に転院となりました。緩和病棟に移っ てきて、かなり環境が変わったと話しておりま した。前の病院では「食べられないなら片づけ ますよ!」と言われていたそうですが、緩和病 棟に来たら「食べたい時に食べていいですよ!」 とか、「必要のない検査はしませんから心配しな いで!」とか…。本当に、心穏やかになったと いうことを話していました。“病棟の医療スタッ フみんなに感謝している!” とも言っていまし た。自分の家族に何度も“ありがとう!” と言 っていました。“「ありがとう」の一言は残され る者の心を救う何よりの「遺産」です!(by 日 野原重明先生)” という名言もありますし、“生 きかた上手・死にかた上手” の状況ですから、 最後のお見舞いに行った時、彼女の心からの感 謝の気持ちを私自身実感することができました。 ところで、最近、私は機会がある度に、“エンデ ィングノート” を勧めています。“エンディング ノート” には、訃報連絡(葬式に呼んで欲しい 人)を書く欄もあります。自分史の話、葬式の話、遺産分与の話、医療・介護の話…。書き上 げたノートを子供たちに見せると、いろいろな テーマについて話す機会を持つことができます。 私は“尊厳死” が重要と考えているので、貰え るものは貰って欲しいという“臓器移植” 賛成 の気持ちと、“延命処置” は絶対しないようにと いうことを、常々家族に話しております。ぜひ、 “エンディングノート” を本日の懇談会のキーワ ードの一つとして頂きたいと思います。
○玉井理事
看取り難民47 万人とかすごい数字が出ていま すよね。そういうことで今後看取りは非常に大 きなテーマになると思います。その他ございま すでしょうか。
○石川(沖縄ラジオ)
終末期ケアの病院は増える予定はありますでしょうか。
○八浪先生
ホスピスをやりたい病院はありますので増え てくると思います。やはりスタッフの心構え等、 誰でもできる仕事ではないということもありま すし、ドンドン増えていくことはないと思いま す。看取りはホスピスでないといけないという ことではないので、複雑な症状でなければその 他穏やかに最後を迎えることも可能だと思いま す。その中でも難しい方がホスピスを利用して その他の施設にいければいいと思います。病院 や在宅、老人ホームで良い看取りが出来る事が 目標であって、必ずしもホスピスが増えればい いということではないと思います。
○冨名腰先生

八浪先生がおっしゃ ったことに尽きると思い ます。施設はそれなり に増えるかもしれません が、流れとしては在宅で どうにかしようと、その 環境をどう整えていくか だと思います。私は小児科専門で実際に関わっ ていませんが、同僚の内科の医者はグループを 組んで24 時間対応できるように体制を整えてい っています。選択肢は広がっていくと思います。
○玉井理事
家族力という問題があります。在宅でも今は 看取りに関わる家族は少なく、昔は大家族で一 人の人を見送っていましたが、今は核家族で見 送っています。その状況はひとり一人に対する 負担が非常に大きいです。在宅で看とるのは家 族が非常に疲弊しやすい、そこを十分納得して 頂いて、誰と誰が組むかを話しておかないと、 家で送ることは大変ということを話しておかな いとなかなか増えていかないと思います。
○八浪先生
在宅が理想ですが、マスコミとの懇談会とい うことでもありますので、どうやったら介護休 暇を取りやすくなるのかとか、どうしたら訪問 看護が来てくれて家族が安心して家で診てくれ るのか等、考えて頂ければと思います。家族は 恐いんですが、実は環境さえ整えば結構できる んです。でも環境が整っていなかったり、家族 2 人だったらできたかもしれないけど、1 人だか らできないとか、それが理由でもう一捻りあれ ばできたけど、というのが問題の一つだと思います。
○玉井理事
麻薬という言葉が出てきましたが、今は飲み 薬もあるし坐薬もあるし貼り薬もあります。例 えば口から食べられない状況でも貼り薬で麻薬 を使って痛みを緩和することが出来ます。緩和 ケアというのはツールが豊富に使えます。我々 も緩和ケアに関してのレクチャーを受けます が、苦しみをとるツールが増えてきました。た だ問題はその前に家族でよく死について議論を していない場合が多いことです。それで急に起 こるとビックリして救急車を呼んでしまう。本 人は何もしないでほしいと言っても、家族が救 急車を呼べば救急車で運ばれてそこで心肺蘇生 をして挿管をするのです。場合によってはICU に入ります。酷いのはそれから検死になってし まうこともあります。家族で話し合っておかな いと本人の意思が尊重できない。死ぬという事 について話し合う事はタブーではないです。そ のことについてフランクに話しあう事は健全な ことです。
○徳氏(タイムス住宅新聞社ほーむぷらざ)
儀間さんの先ほどの看取りの話しで、病状の 変化や説明を細かくしていると、患者もご家族 も気持ちがついていきやすいのかなと思います が、患者さんと看とる側の看護師の方々の意識 のズレが大きいというのが印象的でした。専門 家との意識のズレを解消していくのはどのよう にコミュニケーションをとっていったらいいのでしょうか。
○儀間氏
やはり自分の死に対することをご家族と話し 合っていくことは大切だと思います。自分が元 気な時はいいと思いますが、だんだんトイレが できなくなって人の手を借りる段階になると、 家族も本人も最初の考えとは違ってきたりしま す。その都度の本人、ご家族、医療者との話し 合いが大事になってきます。例えば輸血一つに しても、適切な時期であれば呼吸苦が軽減した り、色々な動作ができるようになることもあり ます。それを超えると逆に心臓に負担がかかっ て障害が出てしまうこともあります。先ほどお っしゃったように信頼関係が鍵になってくるの で、日々の関わりが大切で、率直に先生方に聞 いていいと思います。聞き辛いと思っても先生 方もどんなことを心配しているのか理解したい と思っているので、自分たちで勇気をもって聞 くことも大事だと思います。
○玉井理事
全てが穏やかな死を迎えていることはないと 思います。病気と闘って疲れ果てて敗れ去った という落ち込みの中で亡くなった方もいらっし ゃるということも事実です。なかなか現実は難 しいところがあります。
○照屋氏(琉球放送)

受け入れることがで きなくて、最後まで苦 しい思いをして死を迎 える人もいれば、すん なりと受け入れて前向 きに穏やかに死を迎え る人もいると思います。 その過程はいろいろあると思いますが、最終的に何が分かれ目になっているのか、受け入 れた方はなぜ前向きに受け入れられたのか。 それは経験からどのように感じますか。
○八浪先生
一番難しい質問です。必ずしも最後まで受け 入れられずに闘った方が間違っているという事 ではないと思います。受け入れて治療して下さ ることをもちろん理想としておりますが、そう じゃない生き方もあると思いますし、それを受 け入れないといけないというのは私たちの驕り と思っております。
見極めよりもその方の本心かどうかが大事じ ゃないかと思います。本当は受け入れたいけど 受け入れられないのか。その方が最後の最後ま で闘っていきたいのか。その方に受け入れなさ いというアプローチは間違っていて、頑張りた いけど辛いよねという声のかけ方が必要な時も あるので、どちらが正しいというよりもその方 の性格を見極められればと考えております。
○玉井理事
日頃から死について話し合っているか、それ が大きいと思います。死ぬということ生きると いう事、日頃から子供たち、孫たちと話し合う、 そういう死生観をしっかりもっている方は元気 なうちに言葉を残していく。家族に残していく 使命感があります。最後の大仕事という風に言 うこともあります。
○出口先生

オリブ山病院もアド ベンチスト・メディカ ル・センターの両施設と も、キリスト教関係の病 院ですね。元々国内での ホスピス病棟は淀川キ リスト教病院が始めと 聞いていますので、少し宗教的な背景もあるよ うなイメージを持っています。今日の話の中で 信仰という言葉が出ていましたが、一般に信仰 心がしっかりしている方とか強い方と、それが 全くない方との受容の仕方で違いがありますか。
○儀間氏
患者さんは信仰を持っていても、もっていな くてもあまり変わらないという印象をもってい ます。ですが牧師が関わることによって罪の意 識が消えたり、死の恐怖から解き放たれたり、 心が和んだりする方は多いと思います。
○八浪先生
私も同意見です。ただ、無宗教も宗教心の一 つだと思いますので、アプローチの仕方が違う ということであって、宗教があるから強いとか 弱いとかではないと思います。
○冨名腰先生
徳さんの質問で、医療者との信頼関係ですが、 非常に難しいことです。今患者さんは権利意識 が強くなってきてはいますがそれをもっと持っ ていいと思います。今の時間は私との時間だか ら、全て私に情報なり治療なりしてくださいと 言って頂きたい。実際はそういう意識を持って いる人でも、お医者さんや看護師さんに言えな い現状があります。
また、日頃からかかりつけの医者をもつこと。 大病院志向の反省や弊害も出てきています。何 でも相談できるところ、特にお年寄りだったら、 パッと行っておしゃべりして帰ってくるでもい いと思っています。日本は医師が過剰と言われ ていますが、僕自身は足りないと思います。語 弊があるかもしれませんが、もっと暇なクリニ ックがあってもいいのかなと思います。経済的 な問題もあってなかなかうまくいっていません が、話を聞いているだけでも医者が飯をくって いけるような世の中になれば患者さんも気軽に できるのかなと思います。そこを少し啓発して 頂ければと思います。
○玉井理事
それでは、時間となりましたので、これで会 を閉じさせて頂きます。皆様、どうもありがと うございました。