肺炎診療ガイドライン
琉球大学大学院医学研究科感染症・呼吸器・消化器内科学講座(第一内科)
比嘉 太
【要旨】
肺炎の病態と起炎微生物は極めて多様である。エビデンスに基づいた診療の標準 化をめざして、1993 年に米国胸部疾患学会が市中肺炎の診療ガイドラインを公表 したのを契機に各国でガイドラインが公表されている。日本の現状に沿ったガイド ラインを目指して、日本呼吸器学会より、市中肺炎(2007 年)、院内肺炎(2008 年)、医療・介護関連肺炎(2011)に関する診療ガイドラインが公表された。肺炎 は発症の場によって疫学や病態が大きく異なり、その診断・治療方針も異なるもの となっている。
はじめに
肺炎はcommon disease の一つであると同時 に、致命的な状態に陥る可能性のある重要な疾 患群である。肺炎の病態と起炎微生物は極めて 多様であり、抗菌薬にも多くの種類があるた め、臨床現場での対応は医療者や医療施設によ って異なるのが現状である。
これに対して、エビデンスに基づいた診療の 標準化をめざして、1993 年に米国胸部疾患学 会が市中肺炎の診療ガイドライン1)を公表し た。しかし、1 9 9 8 年には米国感染症学会 (IDSA)の市中肺炎診療ガイドライン2)が公表 され、両ガイドラインはいくつかの点で異なっ た内容のガイドラインとなったため、混乱がも たらされた。2007 年にIDSA/ATS 合同のガ イドライン3)が発表され、米国内ガイドライン での不一致は解消された。日本では日本呼吸器 学会(JRS)により、我が国の現状に沿ったガ イドラインを目指して、市中肺炎4)(2007 年)、 院内肺炎5)(2008 年)、医療・介護関連肺炎6) (2011)が公表された。
肺炎診療は米国内でのガイドラインが複数あ った経緯からも判るとおり、多様な病態を反映 して一律的な治療ガイドラインにそぐわない側 面がある。JRS はガイドライン作成の理念とし て、優れた臨床判断による診療を制限するもの ではないこと、これらのガイドラインは診療の 目安であってガイドライン通りに治療すること を義務付けるものではないこと、と明記してい る4)が、これらのガイドラインは実地臨床に多 くの示唆を与えるものであり、本稿でその概要 を紹介したい。
Ⅰ.市中肺炎
(CAP: Community-acquired pneumonia)
A)起炎微生物
これまでに多くの市中肺炎の起炎菌サーベイ ランスがなされてきており、臨床ガイドライン を構築する上でも必要不可欠のエビデンスであ る。近年、我が国においても、いくつかの市中 肺炎サーベイランス7 ~ 9)がなされている(表 1)。肺炎球菌の分離頻度が最も高く、インフル エンザ菌、マイコプラズマ、肺炎クラミジアの 3 種の病原微生物が類似した頻度で見られてい る。これらのデータは欧米のサーベイランスと 大きな差はみられていない。インフルエンザ桿菌は高齢者で慢性呼吸器疾患を有する患者に多 く、マイコプラズマは若年者に、肺炎クラミジ アは若年者と高齢者に2 峰性の分布が見られ る。一方で、このような起炎菌サーベイランス は精力的な検査が行われているにも関わらず、 残念ながら半数近くの症例が起炎菌不明である ことにも留意する必要がある。
表1.わが国における市中肺炎サーベイランス(文献7~9)
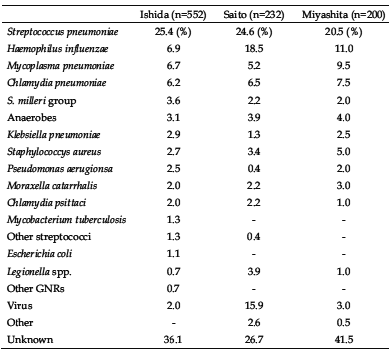
こうしたガイドライン作成の背景には、肺炎 球菌の多剤耐性化がある。全世界から分離され た病原細菌の抗菌薬感受性サーベイランスであ るAlexander project による報告10)では、ペ ニシリン耐性肺炎球菌(PRSP)の分離頻度が 香港で69.9 %、メキシコで22.2 %、米国で 25.0 %、西欧で13.4 %であった。日本はペニ シリン耐性化が最も進行している地域の一つで あり、中等度(P I S P)および高度耐性株 (PRSP)が各々22.3、28.5 %に達している。 マクロライド系薬に対する耐性頻度は東アジア で最も高く、エリスロマイシン耐性(MIC 0.5 μ g/ml以上)が日本で71.0%、香港で80.3%、 その他の地域では欧米でもばらつきがあり、フ ランスで53.2 %、スペインで27.5 %、米国で 28.8 %、ドイツで6.9 %、などであった。日本 におけるマクロライド耐性およびペニシリン耐 性は世界の中でも極めて高といわざるを得ない。
B)患者群別および重症度分類
市中肺炎は重症度や患者背景など多様であ り、その起炎微生物の頻度や予後も大きく異な る。そのため、診療ガイドラインに基いた empiric therapy をすすめるにあたり、市中肺 炎の重症度の評価基準が重要となる。米国 IDSA/ATS ガイドラインは大規模市中肺炎研 究に拠るスコアリング・システムPneumonia Severity Index(PSI)3)を用いており、evidence に基づいた患者群別と入院基準を示している(表2)。
表2.Pneumonia Severity Index(文献3 より改変して引用)

2007 年改定JRS ガイドラインでは重症度分 類を刷新した。A-DROP(図1)システムは、 年齢、脱水、呼吸状態、意識障害、血圧、の5 項目を用いて重症度を判定する。これらの5 項 目はバイタルサインおよび血液検査で結果が得 られるものであり、初版の重症度判定基準に比 較して、より簡明かつよりPSI に相関する判定 結果が得られている(図2)。
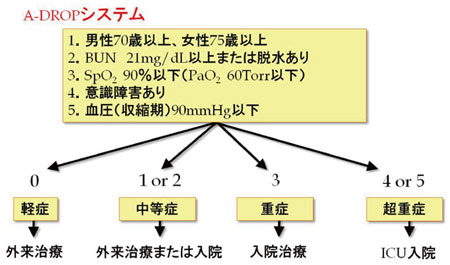
図1.JRS 市中肺炎ガイドライン:肺炎の重症度と治療の場の目安
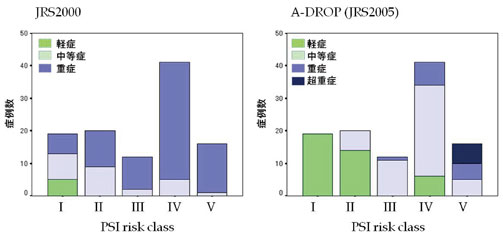
図2.JRS 市中肺炎診療ガイドラインの重症度分類の改訂:PSI との比較(琉球大学第一内科入院症例)
2007JRS ガイドラインでは、軽症と判定され、 外来治療が適応となる症例の割合が増加するこ ととなり、結果として市中肺炎の外来診療の推 進が示されたこととなる。これは医療コスト削 減および患者ニーズに合致した方向性である。
C)非定型肺炎の臨床診断
日本のJRS ガイドラインの大きな特徴の一つ は、細菌性肺炎群と非定型肺炎群の鑑別診断 (図3)を挙げ、抗菌薬の使い分けを推奨した点 である。前者はβラクタム系薬、後者はマクロ ライド系薬を使い分けることになる。その背景 には広域スペクトラムを有するレスピラトリー キノロンの濫用を抑制したいとの意図がある。

図3.JRS 市中肺炎ガイドライン:細菌性肺炎と非定型肺炎の鑑別
これらの5 項目のうち、4 項目以上合致した場 合の感度および特異度は77.9 %および93.0 %で あり、優れた有用性が確認されている。
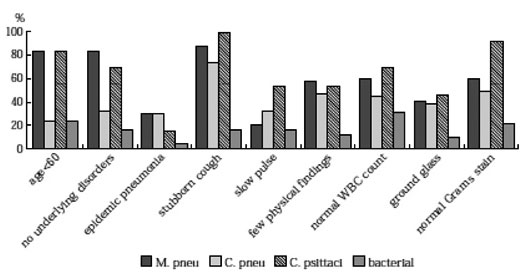
図4.非定型肺炎症例における臨床所見の陽性率(文献11より引用)
石田ら11)はこれら図4 に示す9 項目について マイコプラズマ肺炎、クラミジア肺炎および細 菌性肺炎における臨床所見の陽性率を比較検討 し、特に年齢、基礎疾患、頑固な咳、胸部理学 的所見の有無、白血球数、喀痰塗抹グラム染色 所見の6 項目に違いがみられることを確認して いる(図4)。さらに詳細な解析により、細菌性 肺炎と非定型肺炎の鑑別には白血球数を除く5 項目がより重要であることが示された。一方、 肺炎クラミジアによる肺炎では高齢者でも発症 が少なからず認められるので、本基準では充分 な感度が得られてはいない。また、レジオネラ 肺炎の臨床像は一般細菌性肺炎と大きな違いは ないことが示されてきており12)、この基準では 正しい鑑別はできない。
D)初期診療のフローチャート
JRS ガイドラインでは、重症度による治療の 場の目安を提示し、原因菌不明の場合と原因菌 推定の場合にわけて、初期治療推奨薬を提示し ている。原因菌不明の場合には、前述の細菌性 肺炎疑い群と非定型肺炎疑い群の鑑別法を用 い、両者を区別して初期治療を行うことが推奨 されている。前者ではペニシリン系の高用量お よび静注セフェム系薬が推奨され、後者ではマ クロライド系やテトラサイクリン系薬が推奨さ れている。
わが国では、細菌性肺炎の多くを占める肺炎 球菌にマクロライド耐性が高頻度にみられるこ とから、細菌性肺炎および非定型肺炎をカバー する薬剤としてはレスピラトリーキノロンが挙 げられる。しかしながら、本剤の濫用はキノロ ン耐性菌の増加をもたらす危険性がある。JRS ガイドラインでは、細菌性肺炎疑い群と非定型 肺炎疑い群に分けて初期治療の推奨薬を提示す ることによって、キノロン薬の濫用を抑制する 意図が示されている。
E)起炎菌検索の意義
肺炎患者を適切に治療するにはまず起炎微生 物の特定と、患者の重症度、臓器障害の程度、など病態を的確に把握することが必須となる。 起炎菌特定に関して、特に喀出痰の塗抹・培養 検査の評価が確立されていない。これまでの臨 床研究の多くが精力的に起炎微生物を特定しよ うと試みたにも関わらず、約半数が起炎菌不明 であることをどう解釈するかということも評価 の違いの一因であるものと推測される。
JRS ガイドラインでは起炎菌同定の信頼性お よび簡便性を考慮して、尿中抗原検査の積極的 利用を推奨している。外来診療では肺炎球菌尿 中抗原検査の利用、入院症例では、肺炎球菌お よびレジオネラ尿中抗原検査、喀痰の塗抹培養 検査、血液培養検査、等による起炎菌検索の重 要性を強調している。
Ⅱ.院内肺炎
(HAP : Hospital-acquired pneumonia)
1)院内肺炎の定義と疫学
院内肺炎とは入院後48 時間以後に発症した肺 炎と定義される。肺炎は、すべての病院感染症の 約15 %を占める(図5)。肺炎はICU における院 内感染の27 %を占める。欧米では院内肺炎の死 亡率は20 ~33 %に達する。院内肺炎の第一の危 険因子は「気管内挿管を必要とする機械的人工 換気」である。人工呼吸器を装着する患者の肺炎 発症のリスクはその他の入院患者の6 ~ 21 倍高 い。院内肺炎の86 %は人工呼吸器関連である。
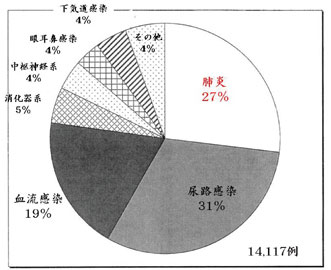
図5.米国における病院感染症サーベイランス(1992 ~ 1997):肺炎はICU における院内感染の27 %を占める。院内肺炎の86 %は人工呼吸器関連である。(文献13)
2)人工呼吸器関連肺炎(VAP)の疫学と病態
VAP は気管内挿管による人工呼吸開始48 ~ 72 時間以降に発症する肺炎と定義される。た だし気管内挿管、人工呼吸管理前には肺炎がな いことが条件となる。VAP は挿管患者の9 ~ 27 %に発症する。内科系成人対象のICU での VAP 発症率は1 %/日で上昇するとされる。 VAP 発症のリスクは最初の5 日間が3 %/日、 5 ~ 10 日までが2 %/日、その後は1 %/日と推 定される14)。
3)院内肺炎の診断
肺炎の臨床診断は感染徴候と新たに出現した 肺病変の存在に基づいてなされる。市中肺炎の 診断は問診、身体所見、画像所見、検査成績よ り比較的容易である。一方で、院内肺炎の診断 は必ずしも容易ではないことを強調したい。胸 部異常陰影の出現に加えて、発熱、白血球数異 常、膿性分泌物のうち2 項目を満たす症例を院 内肺炎と診断する。画像所見における新たな肺 陰影の出現も多様な病態を反映し、必ずしも肺 炎の存在を示すものではない(表3)。発熱は主 たる感染徴候の一つであるが、入院患者における発熱の原因は多岐にわたる(表4)。院内肺 炎の臨床診断には、こうした多様な病態を鑑別 することがまず重要となる。
表3.肺炎と鑑別を要する胸部X 線異常の原因

表4.肺炎と鑑別を要する発熱の原因

病変部位から起炎微生物が確認されれば肺炎 の確定診断となる。また、起炎微生物を特定す るための細菌学的検査は適正な抗菌化学療法を すすめるにあたって極めて重要である。ただ し、検体採取法と細菌学的検査法によって診断 の精度が異なる事に注意すべきである。VAP を例に挙げると、protected specimen brush 等を用いて病変部位である下気道から直接得ら れた検体を用いる方がさらに高い特異性が得ら れる。気管内採痰検体では特異性はやや低下す るが、グラム染色所見と定量培養法を用いると 検査の信頼性が改善される。喀出痰の場合には 口腔内常在菌の汚染に注意しながら細菌学的検 査結果を評価する必要がある。
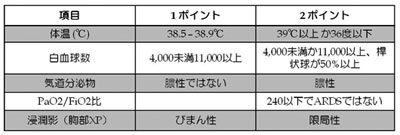
臨床肺感染スコア(Clinical pulmonary infection score: CPIS)はVAP 臨床診断法 として開発され、6 ポイント以上あれば感度 93 %、特異度100 %であると報告された15)。 その後の追試では、感度は72 ~ 77 %、特異度 は42 ~ 85 %と報告されている。さらに、吸引 痰の代替に、気管支肺胞洗浄や透視下カテーテ ルによる検体採取を行った研究では感度が75 ~ 84 %に改良されたと報告されている。こう した指標を用いることも院内肺炎診断の助けと なる。
表5.臨床肺感染スコア(文献15)
4)院内肺炎の治療
院内肺炎の起炎微生物を迅速に特定すること は容易ではない。したがって、起炎微生物を推 定して抗菌薬を選択する必要が生じる。疫学調 査に基づく抗菌薬選択をempiric therapy 経験的 治療と呼称する。Empiric therapy は医師個人の経験に基づく治療という意味ではなく、感染症 の起炎微生物とその薬剤感受性に関する疫学調 査成績に基づき病態に合わせて抗菌薬を選択す るシステムを意味する。Empiric therapy の例と して、American thoracic society/Infectious Diseases Society of America、日本呼吸器学会 等による院内肺炎診療ガイドラインや米国の Sanford Guide、日本感染症学会/日本化学療法 学会による感染症治療ガイドなどが挙げられる。 実際には、Empiric therapy の根拠となる疫学 (起炎微生物とその薬剤感受性)は各施設によっ て異なるので、公的ガイドラインを施設毎に modify して使用することが望ましい。
Empiric therapy において考慮すべき点とし て、1)多剤耐性菌のリスク、2)患者の重症度 が挙げられる。初期抗菌薬治療が培養結果判明 後に不適切であった場合、その後治療薬を変更 しても死亡リスクを減らせないという報告があ り、多剤耐性菌のリスクを考慮することは治療 薬選択に重要である。多剤耐性菌の関与が推測 される症例(表6)においては、これらをカバー する広域スペクトラムの抗菌薬を用いる(表7)。
表6.多剤耐性菌のリスク因子(文献16)

表7.院内肺炎の治療薬選択(文献16)

日本では入院患者の在院日数が欧米に比較し て長い。入院患者の臨床背景も様々であり、院 内肺炎症例の病態と重症度も極めて多様であ る。日本における軽症の院内肺炎例では多剤耐性菌のリスクよりも原疾患の病態が予後を左右 することが判明している。したがって、日本呼 吸器学会の院内肺炎診療ガイドラインでは院内 肺炎症例の重症度に応じたempiric therapy が 提唱されている(図6)。すなわち、重症度の高 い中等症B 群から重症群C 群では多剤耐性菌 を考慮した広域の抗菌スペクトラムを有する治 療を行うが、軽症群(A 群)では比較的狭域の 抗菌薬を選択するなどの使い分けが推奨されて いる。

図6.院内肺炎の重症度分類(文献5)
Empiric therapy だけでは抗菌薬適正使用の 観点からは充分ではない。ここで、De-escalation strategy はempiric therapy を行う際に 忘れてはならないkey word である。重症例に おけるEmpiric therapy では推測される起炎微 生物を全てカバーできる広域スペクトラムの抗 菌薬あるいは複数の抗菌薬併用が選択される が、起炎微生物が特定された時点で、より狭域 の抗菌薬あるいは単独の抗菌薬投与に変更す る。逆に、抗菌化学療法のDe-escalation を的 確に行うためには適切な検体採取が不可欠であるということになる。米国の院内肺炎診療ガイ ドラインでは、院内肺炎疑い症例では、下気道 からの検体を採取して定量的培養検査を実施す ることを推奨している(図7)。
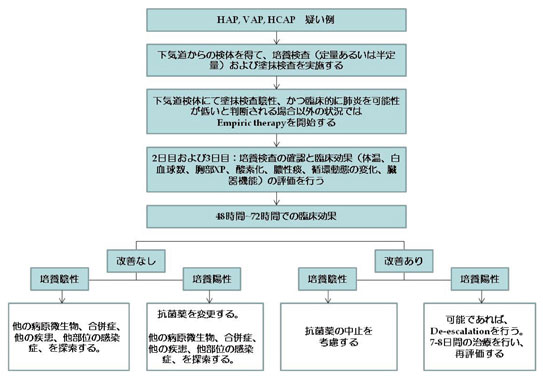
図7.肺炎疑い症例の対応戦略の概要(文献16)
日本では下気道検体採取の実施率が低く、代 替として喀出痰が検体として用いられているの で、喀痰培養検査の信頼性の限界を考慮して評 価する必要がある。日本呼吸器学会の院内肺炎 診療ガイドラインでは、喀痰培養検査を実施し た場合のDe-escalation 戦略の流れを呈示して いる(表8)。
表8. De-escalation 戦略の概要(文献5)

5)抗菌薬無効例への対応
院内肺炎の診断のもとに実施した初期治療に 反応しない場合には、様々な病態を考慮する必 要がある。感染症以外の疾患、特殊な病原微生 物、耐性菌、宿主側の難治化要因、不適切な薬 剤投与(投与量、投与回数、相互作用)などを 考慮する。
感染症の病原微生物側の要因として、一般抗 菌薬無効の微生物による肺感染症を鑑別する必 要がある。特に、免疫能低下した入院患者にお ける肺結核は非典型的な画像所見をもたらす場 合も多いので、どのような病態や画像所見であ っても常に考慮すべき感染症である。結核の診 断が遅れた場合には発症者の経過を悪化させる だけではなく、医療従事者を含めた接触者に二 次感染をもたらす恐れがある点から格段の注意 が必要である。
Ⅲ.医療ケア・介護関連肺炎(NHCAP : Nursing and Healthcare associated pneumonia)
医療ケア関連肺炎(HCAP : Nursing and Healthcare-associated pneumonia)は市中肺 炎と院内肺炎の間に位置する病態を示し、市中 肺炎に比較して耐性菌の関与が大きく予後不良 であり、治療にあたる際に注意を要する肺炎で ある。米国では多剤耐性菌関与のリスクとして HCAP を挙げている(表6)。日本では我が国の 保険制度を考慮して、医療・介護関連肺炎 NHCAP(Nursing and Heathcare-associated pneumonia)の概念が提唱されている6)(表9)
表9.NHCAP の定義(文献6)

おわりに
日本呼吸器学会の肺炎診療ガイドラインを中 心に概説した。市中肺炎、院内肺炎、医療・介 護関連肺炎(医療ケア関連肺炎)は異なる病態 と疫学を有し、異なる治療戦略で対応する必要 が示されている。肺炎の疫学は地域や医療施設 で異なるものであり、内外のガイドラインを参 考に各医療施設にて治療指針を定めることが望 ましい。
文献
1)Niederman MS et al.: American Thoracic Society
guidelines for the initial management of adults with
community aquired pneumonia: diagnosis, assessment
of severity, and initial antimicrobial therapy. Am Rev
Respir Dis 148:1418-1426, 1993
2)Bartlett JG, et al.: Guidelines from the Infectious
Diseases Society of America. Community-acqured
pneumonia in adults: guidelines for management. Clin
Infect Dis 26: 811-838, 1998.
3)Infectious disease socity of America/American
thoracic Society consensus guidelines on management
of community-acquired pneumonia in adults. Clin
Infect Dis 44:S27-72, 2007.
4)日本呼吸器学会呼吸器感染症に関するガイドライン作
成委員会(委員長 河野 茂): 成人市中肺炎診療
ガイドライン. 日本呼吸器学会, 東京, 2007.
5)日本呼吸器学会呼吸器感染症に関するガイドライン作
成委員会(委員長 河野 茂): 成人院内肺炎診療
ガイドライン. 日本呼吸器学会, 東京, 2008.
6)日本呼吸器学会呼吸器感染症に関するガイドライン作
成委員会(委員長 河野 茂): 医療・介護関連肺
炎診療ガイドライン. 日本呼吸器学会, 東京, 2011.
7)Ishida T, et al.: Etiology of community-acquired
pneumonia in hospitalized patients. A 3- year
prospective study in Japan. Chest 114:1588-1593,
1998.
8)Saito A, et al.: Prospective multicenter study on the
causative organisms of community- acquired
pneumonia in Japan. J Infect Chemother 2006.
9)Miyashita N, et al.: Etiology of community-acquired
pneumonia requiring hospitalization in Japan. Chest
119: 195-1296, 2000.
10)Jacobs MR, et al.: The Alexander project 1998-2000:
susceptibility of pathogens isolated from communityacquired
respiratory tract infection to commonly used
antimicrobial agents. J Antimirob Chemother 52: 229-
246, 2003.
11)石田 直、他: 日本呼吸器学会市中肺炎ガイドライ
ンの検討:細菌性肺炎と非定型肺炎の鑑別について.
日呼学会誌40: 929-935, 2002.
12)Sopena N, et al.: Comparative study of the clinical
presentation of Legionella pneumonia and other
community-acquired pneumonias. Chest 113: 1195-
1200, 1998.
13) Richards MJ et al., Nosocomial infections in medical
intensive care units in the United States. Crit Care
Med 27: 882-92, 1999
14)Cook DJ, et. al. Ann Intern Med 129: 433-440, 1
15)Pugin J, et al. Am Rev Respir Dis 143: 1121-9, 1991
16)ATS/IDSA guidelines for the management of adults
with hospital-acquired, ventilator- associated, and
healthcare-associated pneumonia. Am J Respir Crit
Care Med 388-416, 2005
Q U E S T I O N !
次の問題に対し、ハガキ(本巻末綴じ)でご回答いただいた方で6割(5問中3問)以上正解した方に、 日医生涯教育講座0.5単位、1カリキュラムコード(84.その他)を付与いたします。
問題
○×で解答しなさい。
- 市中肺炎の起炎菌は肺炎球菌が最も多い
- 肺炎の重症度判定は胸部単純X 線所見による
- 市中肺炎ガイドラインでは非定型肺炎の鑑別を呈示し、βラクタム系とマクロライド・テトラサイクリン系の使い分けを推奨している
- 院内肺炎の治療ではDe-escalation 戦略が重要である
- 医療ケア・介護関連肺炎は市中肺炎と院内肺炎の間に位置する病態を呈する
CORRECT ANSWER! 11月号(Vol.47)の正解
上肢末梢神経障害
問題
次の設問1 ~ 5 に対して、○か×でお答え下さい。
- 問1.回内筋症候群は肘から前腕近位部の耐え難い鈍痛と正中神経領域のしびれが特徴である。
- 問2.前骨間神経麻痺では母指と示指で正円をつくらせるとうまくできない。
- 問3.手根管症候群では母指対立運動が困難となる。
- 問4.肘部管症候群では母指から環指橈側のしびれを生じる。
- 問5.後骨間神経麻痺では下垂手(drop wrist)を生じる。
正解 1.○ 2.○ 3.○ 4.× 5.×
※解説
問4:環指尺側と小指、および手背尺側のしびれである。
問5:drop finger を生じる。