テーマ:移植医療について

- 日 時 平成22年11月8日(月)19:00 〜
- 場 所 沖縄県医師会館 会議室3
出席者
司 会:玉井 修(沖縄県医師会理事、広報委員)
出席者
○宮城 信雄(沖縄県医師会会長)
○和氣 亨(沖縄県立南部医療センター・こども医療センターリウマチ科診療部長)
○豊見山直樹(那覇市立病院脳神経外科部長)
○村上 隆啓(沖縄県立中部病院外科医師)
○宮島 隆浩(沖縄県移植コーディネーター)
沖縄県医師会理事 玉井修

平成22 年に臓器移植 法が改正され、マスコ ミにも頻繁に家族の同 意による臓器移植が取 り上げられるようにな りました。しかし、現 場医師である我々にも その改正点がハッキリとは理解、浸透していな いのが現状だと思われます。今回座談会でこの テーマを取り上げましたのは、今回改正されま した脳死による臓器移植が、今後我々実地医家 にとって遠い存在ではなく、様々な場面で直面 する問題であると思われたからであります。
遅ればせながら、私も今回臓器提供意思表示 カードを作成しました。意思の確認が容易にな るので、インターネットで仮登録し、更に後日 郵送されてきたカードを使用してホームページ でID 番号を入力し本登録をするという方法で した。実際に出来上がった意思表示カードを見 せながら妻にこの事を話すと、事も無げに了承 されました。今度は子供達に話をすると、複雑 な表情をして、うん、と頷くのでした。
父親が脳死状態になる、父親が死んだ際に移 植医療に自分の臓器を提供するという事態を想 像する事はまだ子供には無理でしょう。しか し、いずれ私の気持ちは解ってくれるはず。
私が医学部に合格した時、私の両親は揃って 「でいご会」に入会しました。医学生であった私 自身、両親が死んだ際に医学部の解剖遺体とし て献体するという事は、とても複雑な思いで受 け取ったものでした。死の意味、生きる意味を 考えないではいられませんでした。今回の座談 会でも意志を表示する事、また臓器移植につい て考える事、そして死について生について考え る事が大事なのだなと思いました。
座談会「移植医療について」
○司会(玉井) それでは、宮城信雄会長か らご挨拶をいただきたいと思います。よろしく お願いいたします。
○宮城会長

皆さん、こんばんは。
この座談会を開催す るにあたり、玉井先生 が私を指名してきまし た。移植問題で理事会 のときにいろいろ発言 をしたというので私を 指名してきたものと思います。
私は患者さんを紹介して移植をしていただく という立場で、長年臓器移植、特に腎臓移植に かかわってきたということがありますから、そ ういう立場で医師会の中ではできるだけ発言を してきたというところがあります。
医師会が臓器移植を直接推進するということ ではなくて、医師会としては移植医療の置かれ ている状況をできるだけ国民みんなに知らせて、 それを理解していただくという立場をとりたい ということです。それを正確に専門家から発言 をしていただいて、移植医療そのものができる だけ普及していければいいと考えております。
医師会としてまとめてそれを推進するかどう かというのは、いろいろ医師会によって立場が どうも違うようです。そういう意味では、沖縄 県医師会としては側面から援助していくという 立場をとっていきたいと考えておりますので、 きょうの座談会は、ぜひ専門家の立場で発言を していただきたいと思います。
○司会(玉井) ご存じのとおり、臓器移植 に関連しては様々な見方、考え方がございま す。それを議論していただくために、きょうは多方面の分野から専門の先生にこちらに来てい ただきました。
○和氣

沖縄県臓器移植推進 協議会という団体の広 報委員長をしています ので、今日のお声がか かったものと思います。 私は腎臓内科医として 大勢の透析患者さんを 見ており、腎臓移植で社会復帰した方々にもた くさん会ってきました。そういう経験を通じ て、移植という医療が患者さんたちにとって社 会復帰のための非常に有効なツールであると感 じているものです。私自身は臓器移植を推進し たい立場ですが、今やっている一般啓発活動と いうのは、まず移植がどういうことなのかを正 しく県民に知っていただくための活動といった ところです。
○宮島

移植コーディネータ ーの宮島です。よろし くお願いします。
私は、沖縄県の仕事 として移植コーディネ ーターをしており、県 に1 人という状況で活 動しております。移植の推進はもちろん重要な 仕事ですが、今あるルール、決まり事をきっち り守って、その中で移植医療を進めていくこと が1 つ大きな使命だと考えております。今日 は、よろしくお願いします。
○豊見山

私自身は脳神経外科 医なので、いわゆる脳 死の患者さんに関して は比較的ほかの科の先 生方よりは多く見てい ます。
実は、私自身が移植 というものに直面したのは研修医時代、もう 20 年近く前です。その頃は竹内基準が出てい まして、私たちの教室では病棟で脳死に陥った 患者さんに対して、判定法の確立のために脳死 判定しておりました。ただし、その頃の考え方 の中には、脳死というのは脳外科医にとっては 敗北を意味するので、携わるべきではないとい うものもありました。
そういう中で、あるとき腎臓を患って透析を していた患者さんが、脳出血を起こして脳死の 状態に陥いりました。そのことを家族に伝えた ときに、家族のほうから申し出たんですね。私 のお父さんの腎臓を使ってくださいと。苦しん だので分けてください。これは、医学的には正 しいことではないことですが、そういう気持ち があるんだと初めて知りました。結局角膜の提 供をいただきました。移植の問題が社会的に取 り上げられることが少ない時代の私自身の移植 医療との関わりのスタートになります。
自分自身としては、時々この場所から逃げた くなります。しかし避けては通れないものです し、私は脳死というものを判定する人間とし て、こういう問題に目を向けていきたいと思っ ています。よろしくお願いします。
○村上

沖縄県立中部病院外 科の村上です。中部病 院での外科研修後、2 年間の米国での移植外 科研修を経て帰国し、 現在腎臓、肝臓移植を はじめとした、一般外 科診療を行っています。今日はよろしくお願い します。
1.臓器移植法改定:何が変わったか?
○司会(玉井) まず、平成21 年の国会で 通り、1 月に家族内移植に関しては動いていま したが、その後、7 月12 日に完全施行という形 でなってますが、どこがどう変わったのか、宮 島さん、ご説明いただけますか。
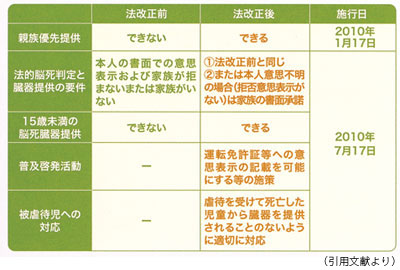
○宮島 時系列で見ますと、1 月17 日に部 分施行になった親族の優先提供があります。こ れは世界にも類を見ない、日本が初めてという法律です。
一般感覚からすれば、親族というと兄弟、も うすこし広い範囲で甥っ子、姪っ子などの親戚 も含めて考えるところですが、今回の法律は夫 婦と親子間、この範囲に限定して、その範囲に 移植の必要な方があり、かつ本人(ドナー)が 書面で親族を優先したいというお気持ちを示し ていれば、そのお気持ちを重視して優先するこ とが可能になりました。
それから、7 月17 日に動き出したもので、一 番大きいのが旧法では本人の意思表示というの を書面で示さなくてはいけないという部分、こ れも世界で日本だけが採用していた法律です。 例えば口頭で提供したいといった場合は認めら れなかったのが旧法ですが、改正法は書面がな ければ本人の意思についてご家族に質問をしま す。例えばテレビを見たときに話していなかっ たか?など、本人の意思をご家族が類推し、そ の結果を踏まえたご家族のお気持ちでご提供が できるようになったところが一番大きな変更点 です。
次に、運転免許証と保険証の裏面に臓器提供 の意思表示欄が新しく印刷されることになりま した。免許証は12 月以降更新、取得される方 の免許証に印字された状態でお手元に来ること になりますし、保険証は各市町村やその団体に よって時期が違うのですが、更新をする時には 刷られたものが手元に来るので、一般の方も目 にする機会が増えてくるということがもう1 つ あります。
また、よく話題になるのは年齢制限の部分 で、これまでは臓器提供についても、通常の資 産を残す遺言と考えられたので、遺言可能年齢 は民法で決まりがあり、15 歳未満のお子さん に関しては臓器提供の意思は残せないというの が以前でしたが、今回本人の書面による意思表 示が必須ではなくなりましたので、年齢制限も 同時に撤廃されました。
最後に法律の中で1 つ話題になったのが脳死 の取り扱いをどうするかということについてで すが、旧法では臓器提供する場合に限定して脳 死を人の死とするというような記載がありまし た。ただ、改正された法律ではその部分の記載 が削除され、脳死を人の死とすると記載があり ます。ですから、マスコミでもセンセーショナ ルに取り上げられ、脳死を人の死とする法律が 通ったということで報道されましたが、国会審 議でも、あくまで臓器移植の法律との前提に立 ち、臓器移植の場合に限ってのみ、脳死を人の 死とするということの審議がされています。文 面的にはその部分は削られましたが、実際の現 場の対応としては旧法と変わらず臓器提供の場 面に限定して脳死を人の死とする取り扱いがな されています。
ここまでが今回の法改正の大きなポイントに なっています。
法改正前と法改正後の比較
○司会(玉井) この中で意思表示のことで すが、これは例えば運転免許証とか保険カード もそうですが、ホームページで今意思表示がで きますね。
和氣先生、このあたりどうですか。結構アクセ スするのは簡単だし、今後はこういう流れが一般 化するのではないかという気がします。かなり浸 透していますか。
○和氣 残念ながら僕はまだそのホームペー ジを見ていませんので、トレンドに追いつけて いないですね。
ホームページで意思を登録することのメリッ トというのは、玉井先生がおっしゃったよう に、気持ちが変わったときにも最新の意思がそ こに反映されるということにあると思うんで す。従来の方法だと、前に持っていたカード と、後から書き換えたカードと、もしかしたら見つかってない未確認のカードがあるかもしれ ないという不安がついてまわったんですが、ネ ット上で管理することで、常にその人の最新の意思を残しておくことができるというメリット は大きいと思います。
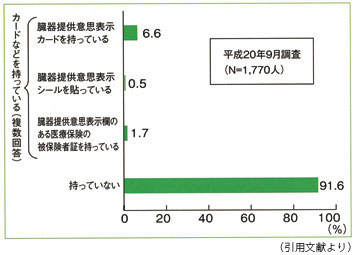
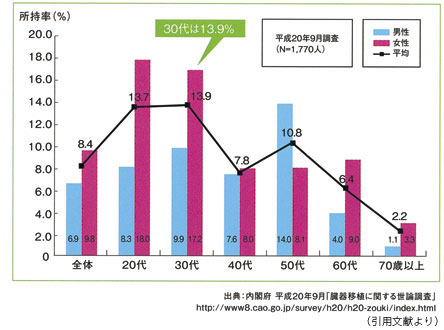
数年前の世論調査で8 %ぐらいの人は既に臓 器提供意思表示カードを持っていたんです。若 い人ほど所持率が高い。ところがよく調べてみ ると、カードは持っていてもそこにちゃんと臓 器提供意思の有無が記入されている人はその半 分ぐらいだったんですね。そこに何も書かれて いなければ意思表示をしたことにはならないわ けですが、その方々というのは移植医療につい て知るチャンスがなくて、イエスかノーかを判 断できずに保留しているという面もあると思い ます。
今後、新しい法律のもとでは、意思表示カー ドにかわるものが保険証や運転免許証などにな り強制的に持たされることになりますから所持 率は100 %。後はそこに各自が提供意思を書く か書かないかということです。臓器を提供する もしないも個人個人の考えであって、どっちが 正しいとか、善・悪の問題ではなく各個人の判 断なんですよね。その判断のためには移植につ いて知ることが必要ですし、カードを持たされ ても何も知らないままではそこに意思を書くこ とはできません。
僕は臓器移植の広報活動というのは、意思表 示カードにイエス・ノーを記入するために必要 な情報・知識を正しく伝えることが務めと思っ ています。
ノーの人を説得してイエスに変えさせるんじ ゃなくて、正しく知ってもらって自分で考えた 結論をカードに書いてもらいたい。よく考えた 結果であればイエスもノーも両方とも尊重され るべきです。そうはいっても今回の保険証や免 許証の裏というのは、移植医療にとってかなり の追い風になると思いますね。国民の全員が持 っていて、その半分が書いてくれれば実際には 圧倒的な数の人たちが意思表示をすることにな るわけですから、臓器提供イエスという方の数 も当然多くなり、移植のチャンスは増えるはず です。
新しい意思表示カード

世論調査 意思表示カードなどの所持率の内訳
世論調査 性別・年齢別所持率(平成20 年)
○司会(玉井) 村上先生は、沖縄県立中部 病院の外科ということで臓器移植に第一線でかかわっていらっしゃるということですが、先生 が実際に現場にいらっしゃってそういう意思表 示、オプションを提示することも含めて、今現 場は変わりつつありますか。
○村上 法律上そのように変わったとはい え、臓器提供においては、本人の意思表示が大 前提と思います。和氣先生がおっしゃったよう に、最近、意思表示するための機会が増えてい るので、提供するにせよ、しないにせよ、自分 で意思表示をしっかり行い、身近な家族にその 意思を示しておくということが一番大切です。
その上で、一生懸命頑張って治療したけど、 残念ながら力が及ばずに救命の可能性はないだ ろうと考えられる患者さんのご家族に対し、最 後の社会貢献として臓器提供という方法もあり ますよということを、医療従事者側からも伝え ていくべきだと考えています。
具体的には、毎朝のミーティングで各病棟間 で、残念だけど脳死になりそうな患者さんがい る、あるいは救命できそうにない患者さんがい るといった情報を共有します。次にその患者さ んに医学的に臓器提供が可能か否かということ を確認し、可能であればオプション提示を行い ます。一昔前では非難されそうな場ですが、こ れは米国でも日本でもDonor detection program として正式に認められている方法です。
○司会(玉井) 現場でも考え方が少しずつ 変わってきたと。
○村上 そうですね。
○司会(玉井) 豊見山先生は、実際に脳死 というものを目の前にされる機会が多いかと思 いますが、実際に現場において意思表示、例え ば本人が明文化していなくても家族と話してい たとか、家族間で議論があったとか。そういう ことは今広がってきているんですか。
○豊見山 私自身の経験では本人がカードを 持っていた、あるいは文書として出していたと いう人はいません。
心停止下移植に限ってですが、ご家族がこの 人なら多分こう考えたんだろうという善意で考 えて、提供された方ばかりでした。このような ことから今回の臓器移植法の改正は、残された ご家族の選択肢に乗っとりかなり増えることに なったのではないかなと思います。
○司会(玉井) 村上先生、実際にゆっくり 時間をかけていろいろなオプションを細かく提 示していくというのは現場は結構ストレスだと 思うし、時間もかなりかかるでしょうし、そう いうものに対して割ける労力、また時間という のは現場にはありますか。
○村上 たしかに皆忙しいです。ただ、法改 正もあり、医療レベルが上がり移植医療がかな りの率で成功していることは認識されてきてお り、そういった移植医療を受ける機会を増やし ていくべきではないかと考えてくれる医療従事 者は増えています。
当然のことですが、我々の医療現場で臓器提 供のオプションを提示する前に一番大切なこと は、“助けられるものは何としても助ける”と いう救命への姿勢です。しかし、全ての手を尽 くして頑張ったけれど、どうしても医学的には 助からない状況となった患者さんに対しては、 適応があれば臓器提供のオプションを提示しま す。その頃は、患者さんのご家族は、我々の救 命への姿勢と救命できないことへの無力感を肌 で感じられており、十分な信頼関係が確立され ています。その上で、救命できない事実と、最 後の社会貢献として臓器提供という方法もある ということを主治医からお話し、“興味があれ ば、沖縄県移植コーディネーターにお話しを聞 いてみますか?”とご家族に伝えています。
○司会(玉井) そういうときに宮島さんが 呼ばれるんですか。
○村上 はい。基本的には、その後は宮島さ んに説明してもらうことになります。そこまで だったら忙しい医療従事者でも比較的協力しや すいのではないかと感じています。
○豊見山 そういう意味では、最近、沖縄県 がつくったパンフレットは非常によくできたと 思っています。
○和氣 「ご確認いただきたいこと」という 沖縄県のロゴ入りのパンフレットがありまし て、患者さんが亡くなりそうなときにお渡しで きるようになっているんですね。
○豊見山 うるさくない形で必要な要項が載 っています。
○和氣 亡くなりそうな患者さんのご家族 に、これをそっと渡すだけで話のきっかけがで きるわけです。○○さんはもしかしたら元気な ときに臓器提供したいと言ってませんでした か?とか、お財布に意思表示カードが入ってい ませんでしたかとか、それについて専門の立場 からのお話を聞いてみる気はありますか、そん なことが書かれていたと思います。臨終の場で なかなか言い出しにくいことをこのパンフレッ ト(下記参照)が、しかも沖縄県がバックアッ プしてやってくれるので非常にやりやすくなり ました。
○司会(玉井) これは誰が渡すんですか。
○豊見山 主治医です。
○司会(玉井) やっぱり信頼関係がない と、こういうのってなかなか渡しにくいんです よね。
○和氣 いきなりこういうのを渡されたら、 もう医者に見捨てられたと思う人もいるかもし れないので、そこはやはりタイミング。先ほど 村上先生がおっしゃったように、信頼関係がで きてから、これだけ頑張ってやっているけれど も、もう救命できないというときに渡すんです。
○司会(玉井) そうですよね。やはり臓器 移植というものは、オプション提示に至るまで にどれだけ信頼関係が現場で築けているかとい うのは大きいと思うんですよね。それがない と、そういうお話というのはご理解いただけな いことが多いのではないかなと思います。



2.臓器移植の現状:世界的な流れ、日本の現状、沖縄の現状
○司会(玉井) ご家族の意思ということが 尊重されての移植というものが走り出して、欧米との差というのがあまりなくなってきた部分 があるとは思うんですけれども、それでも日本、 沖縄は移植そのものの件数が少ないですよね。
○宮島 沖縄は、欧米などと比べるとやはり 絶対数としては少ないのが現状です。国内の全 く同じ法律の中で他の都道府県と比べると、沖 縄は日本国内では上位にあり、大体毎年上位5 位に入ってくる提供数、移植数があります。
これまで沖縄では心停止後の提供において、 少ない年で1 人、2 人。また多い年で4 人、5 人。最大は1994 年に年間8 人の臓器提供があ り、全国でも一番多い年でした。2000 年前後に 少ない状況でしたが、ここ数年は臓器提供され る方が少しずつ増えてきています。
○村上 沖縄県内では肝臓病で亡くなる患者 さんが毎年200 人から300 人ぐらいいます。そ のうち年齢や原因疾患などで移植の適応となる のは20 人程度です。従って、沖縄県内では年 間20 人ぐらいは肝臓移植で助かる事になりま す。現在、僕のところに肝臓移植目的でお話を いただくのが年間10 数例です。しかし、患者さ んが重症すぎて移植までたどり着けなかったり、 生体ドナーとしての提供者に問題があったりで、 実際に移植までたどり着けるのは1 人か2 人と いう状態です。このように、生体移植は非常に ハードルが高くなっています。ところで沖縄県 の年間の透析導入件数はどれくらいですか?
○宮島 年間の新規透析導入は400 人程度です。
○村上 60歳以下の導入件数はどれくらいですか?
○宮島 透析導入時の平均年齢が62 歳から 64 歳ですから、半分以下は60 歳以下ではないですか。
○村上 では毎年200 人ぐらいが60 歳以下 の生産年齢で透析導入されており、腎移植の適 応があると考えられます。それに対してどれく らい提供できるかですが、一般的に人口100 万 人で計算した場合、脳死を経て亡くなる患者さ んというのは、年間100 人ほどおられます。さ らに、そこから年齢や死亡原因で、臓器の提供 に適した状態の方というのは10 人程度となり ます。従って、どんなに一生懸命頑張っても脳 死下からの提供は沖縄では年間10 人程度とな ります。これは生物学的統計から考えての最大 値です。心停止下からの提供はこの2 〜 3 倍ぐ らいは可能であると推測されます。
従って、僕らが将来的に沖縄県の移植医療の 具体的目標を考える場合、肝臓移植に関しては 年間20 例の需要に対し、脳死下からの移植で 10 例、残りは生体移植が可能であれば行うと いう形になります。腎臓移植に関しても需要は 年間200 例ぐらいで、それに対し、脳死、心停 止下からの提供が25 例程度と考えて、腎移植 が受けれるのは年間50 人程度(腎臓は一人当 たり2 つ提供できるため2 倍になります)で残 りを生体移植で行うか、透析をしながら移植を 待つということになります。数に関してはこの 程度が限界となるので、今後右肩上がりに無限 に増えて、年間に100 例も200 例も行うような ものではありません。
臓器移植を行うためには施設認定が必要とな ります。沖縄県で脳死下提供からの腎臓移植を 行えるのは県立中部病院と琉大、同仁病院だけ になります。また、肝臓移植に関しては、県立 中部病院は生体肝移植のみ認定されており、脳 死下からの肝移植の認定施設はまだ沖縄県には ありません。沖縄で脳死下の肝移植を希望され る場合は、本土に紹介して登録してもらいま す。しかし、離島県であるという沖縄の地域性 を考えると、将来的にはやはり県内で完結する 必要があると考えています。そのためには生体 移植で実績を積まなければなりません。
○司会(玉井) そんな基準があるんですね。
3.脳死判定の今
○司会(玉井) 脳死というものの定義が、 どうしても一般の死とは日本は扱いが違うよう な、このあたりで受け入れがたい1 つの壁があ るような気がします。そのあたりは豊見山先生 いかがですか。
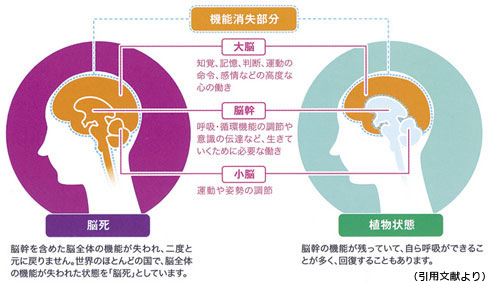
○豊見山 日本のみならず、一番受け入れら れている死の認識は心拍の停止です。法医学的 には三兆候。瞳孔が開くこと、呼吸がとまっていること、心臓がとまること。それが一般的 で、ほぼ世界中に認められている死の認識で す。それでは脳死というものがどういうものか ということなんですが、脳幹を含めた全脳の機 能が止まっていること。そういう患者さんを、 人工呼吸器につなぐことで少なくとも心臓の停 止まで時間をのばすことができるようになりま した。人工呼吸器が使える時代になって初めて 生まれてきた現象の1 つが脳死の状態です。
その人工呼吸器と昇圧剤の投与の仕方がうま くかみあわせることで、ある限定的な期間、ほ とんどは2 週間以内ですが、脳死の状態を維持 できるようになった。だから、この状態をどう 理解していただくかということだと思います。
マスコミとかで混同されやすいのが、いわゆ る植物状態と言われる状態ですけれども、それ とは明らかに違う。脳死は全脳死。脳死に至る ための条件としては全脳、脳幹から小脳、大 脳、すべての機能が失われてますということが 大前提になります。
○司会(玉井) 脳死という言葉そのものは だいぶ市民権を得ていると思うんですけれど も、脳死ということについて具体的にわかって いるかというとなかなか難しいところがあるん ですよね。
○豊見山 そうですね。
○和氣 10月に「臓器移植を知るシンポジウ ム」という市民向けイベントを開催しましたが、 そのときにも参加者からその質問があって、「脳 死って一体どうやって決めるんですか?具体的 な方法を教えてください」というんです。
我々医療者は本を読んだり文献を調べること で知り得るんだけど、一般の人の場合、脳死判 定の実際を知る機会はないと思うし、でも知ら なきゃ納得して脳死判定なんて受けられないで すよね。脳波がフラットである、人工呼吸器を 停めたら呼吸しない、痛みにも光刺激にも反応 しない、その他にも厳密な条件があって、しか もそれを2 回調べて2 回目も同じ結果だったと きが脳死だというふうに、一般の人が聞いて納 得できるような啓発活動を通して、こうだった ら脳死だよね、こうなったらもう助からないん だよねということを皆さんに理解してもらわな いといけない。一般の人たちがその脳死という ものを受け入れてはじめて、その次のステップ の臓器提供をどうしようかという議論に進んで いけるのではないかと思います。
○司会(玉井) 例えば、今、村上先生がさ れている肝臓移植。肝臓移植は脳死でなければ できないですか。
○村上 そうですね、生体移植以外であれ ば、心臓、肺、肝臓、膵臓移植は基本的に脳死 からの提供でなければ困難です。
米国では脳死下からの提供例を中心に、多く の摘出手術も行いました。先ほど、心臓、肺、 肝臓、膵臓は基本的に脳死下からの提供が必要 と言いましたが、米国でも臓器提供数が不足し ており、その解決策として最近では、心停止下 からの肝臓移植や膵臓移植が行われています。 しかし、日本とは法律が異なり、米国で心停止 下からの提供を行う場合、手術室で人工呼吸器 をはずします。すると、酸素飽和度が下がり、 徐脈となり心停止します。心停止後5 分待っ て、変化がなければ、すばやく臓器の摘出を開 始します。この5 分間に何かあれば蘇生をして ICU に帰室しますが、そのような事例は経験し ませんでした。
○司会(玉井) というと、これは脳死と非 常に近いやり方ですね。
○村上 はい。しかし、それでも脳死下での 提供に比べたら移植後の成績はかなり悪くなり ます。
○司会(玉井) たった5 分でも。
○村上 はい。やはり臓器を移植目的で保存 するという観点から考えると、心臓が止まり酸 素が循環していない状態というのは“移植する 臓器”にとっては非常に悪い状態です。よりよ い状態で移植を行うには、可能な限り早く臓器 保存液を流す必要があります。現在、日本で心 停止下で臓器を提供していただく際は、まず病 棟でお亡くなりになった患者さんの死亡宣告を 行い、ご家族に面会していただき、その後手術 室に運び摘出させていただく形になるので、米 国での心停止下からの提供に比べても酸素欠乏時間が長くなります。そういった意味から、日 本では、脳死下提供でなければ、肝臓、肺、心 臓、膵臓の移植はできません。しかし、腎臓は こうした酸素欠乏に比較的強い臓器であるた め、これまで日本でも心停止下からの提供で数 多く行われてきました。現在沖縄で行われてい る献腎移植も、この心停止下からの提供で行わ れています。
○司会(玉井) なるほど。豊見山先生、実 際に現場ではどうですか。
○豊見山 その脳死という状況をどうやって 判断するかということなんです。脳死判定規準 は5 項目です。実はそこに至るまでにも段階が ありまして、脳死の前提条件があり、それを満 たしたうえで、さらに除外項目にあてはまらな い方に脳死判定が行われます。深昏睡である、 瞳孔が散大して固定している、それと脳幹反射 消失、脳波がフラットである、自発呼吸消失。 これらが6 時間以上たってもかわらないと段階 を経て判定されます。日本の脳死判定というの はかなり厳格なものとされています。
脳死と植物状態の基本的な違い
法的脳死判定の検査方法(生後12 週未満の小児については、法的脳死判定の対象から除外)

○司会(玉井) アメリカは基準が違うんですか。
○豊見山 基本的には一緒なんですけれど も、どう運用していくかの問題と思います。ア メリカなんかもオプトインの国ですが、運用の 仕方で差が出ると思います。
ただし、実際には、アメリカの移植に携わる コーディネーターの方と話をしたときに、ラフ な運用と感じました。人工呼吸器をはずした際 は、自発呼吸し始めたのが数パーセント、5 % 近くあるんだよという話を聞きました。ゆるむ ことなく、前提条件、除外項目をしっかり守っ て、その上での脳死を捉えること。厳格な運用 法が求められると思います。
○司会(玉井) 虐待児童の問題 がありますね。虐待児童に関しての 取り決めも非常にシビアなところが日 本にはありますね。これはアメリカに もあるんですか。
○村上 ありますが、日本ほど厳 密ではないと思います。
僕が経験した一番小さい子は、生 後28 日で脳死となり臓器提供されま した。原因は転落後の頭蓋内出血か らの脳死とありました。虐待の除外を 含めて、マニュアルに沿っ た法律的な手続きは十分に 行われていましたが、摘出 する側の気持ちとしては複 雑なものがありました。日 本では、さらに世論が厳し いため、その判定や適応に、 十分に気を使わないといけ ないと思います。
○司会(玉井) しっかりとした扱いのマニュアル。
○豊見山 ただ、それ自 体が法律化されたり、制度化されているということではなくて、各医療機 関が独自の基準でやっています。ある程度先行 している施設の例を見ると非常に厳格にできて います。怪しいもの、虐待が否定できない症例 に関しては、除外に入れます。ほんの少しでも 曇ったものに関しては対象に加えない厳密な対 応になっていると思います。
○司会(玉井) 日本の脳死判定または脳死 に関しての扱い方というのは非常に厳しいとい うこと。これは歴史的な背景も多分にあるとは 思うんですけど、そうでないと今の社会でこれに ついての理解を広げていくということに難しい部 分もあるのかなと思います。いろいろな方のホー ムページとかを見ていると、脳死に関しての考 え方いろいろな意見がありますよね。批判的な 考え方もありますね。その中には、例えば乳児 とか幼児の場合、可塑性を非常に大きく見て、 脳死の判定に対してかなり批判的な向きもあり ますね。このあたりを見ていて、先生方は何か ご意見があれば。
○豊見山 先ほど申し上げましたとおり、選 択肢として幾つかあるということが社会として も成熟していることなのかなと思います。生命 が戻らないということがわかった段階で、少し でも役に立ちたいという気持ちを大事に拾い上 げるというやっとそういう土壌ができたのかな というふうには思います。その中で、もちろん 少しでも怪しいものに関してはノーということ です。
○司会(玉井) 宮島さん、実際に移植コー ディネーターとして、そこでどういうお話をさ れるのか。またはどういう答えがあるのか。そ の辺を聞かせていただけませんか。
○宮島 はい、主治医の先生あるいは病棟の 看護師さんからご連絡をいただいて、家族が臓 器提供についての話を聞きたいという意思が確 認された段階で、病院に伺って情報提供をさせ て頂きます。まずは、その時点でご家族の病状 理解についての確認をさせていただきます。や はり助からないという事を前提に臓器提供につ いてのお話をしないと順番が逆になってしまう ことがあるので、脳死という状況に関しての受 け入れがなされているかの確認をします。次に 私たちが気を使うのは家族関係です。
日本では個人よりも家族という単位で物事を 見ていくので、承諾に必要な家族は誰がいるの か、あるいは現実的対応として、家族でなくて も、遠い親戚の中に意見の強い方がおられる、 場合によっては友人がこのような場面にくる場 合もありますね。説明をする範囲については十 分注意をして、どういった人が今来ていて、提 供候補者の周辺というのはどういう人間関係が あるのかというのを十分把握するように努めま す。その上で最初にお話しするのは、臓器提供 の話は説得、あるいは強制ではないこと、話を 聞くこともいつでもやめられることの話をし て、その後に、仮にもし提供したいということ になった場合どういったことがあるのか。具体 的には手術がどれぐらい時間かかりますとか、 傷はどういう傷がついて、それが手術が終わっ たらどういう状態になっているかということに ついての話をさせていただきます。
○司会(玉井) 例えばドナーアクションプ ログラムというのがあるようなんですが、臓器 移植するということが家族にとっての1 つの癒 しみたいなことを書いてある文章もあったりす るんだけれども、こういう話もされるんですか。
○宮島 私は、提供を検討される家族の前で その話は一切しません。基本的には臓器提供を 検討するにあたって必要な情報だけを話すこと にしています。また、私が関わった家族には、 ご本人と臓器提供の話を全くされたことの無い 家族もいました。そういう家族はどうやって気 持ちを決めたらいいのか悩みます。例えば提供 するにせよ、しないにせよ、今まで関わった家 族はこのように決められた方がいましたよとい う話はしますけれども、臓器提供をしたら皆さ んにとって癒しになりますよとか、そういうこ とは一切お話をしません。
○司会(玉井) そういう話をしても、その 場で理解するのは難しいのではないかという気 がします。
○宮島 そうですね。
臓器提供者数(1997.1 〜 2010.3)
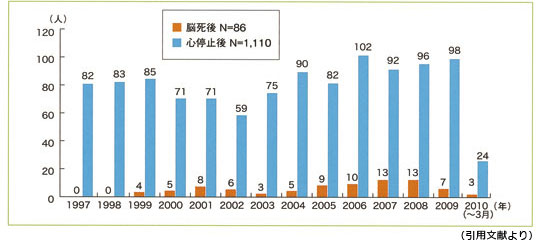
○司会(玉井) 何かご意見のある方います か。その現場に実際いたとかありますか?
○豊見山 その件ですが、私たちも実際に脳 死を判定し、移植のお話をすることができるの は、やはりある程度家族との関係ができた方で す。ご家族が患者の状態を理解するまでの時間 が必要なんですね。もちろん家族は最後まで望 みは持っているんですが、でも駄目かもしれな いという、そういうことが何となく肌でわかっ ていくというタイミングがあります。これが、 お話をする機会かなと思います。その際に、私 達は主治医として話をします。私達は、この方 を助けられませんというお話をします。助けら れないけど、どこか体の一部でも誰かの役に立 つことがあなた方に将来何かをもたらすのであ ればこういう話がありますと伝えます。いわゆ るオプション提示を行います。
ただ、それが必ずしも癒しになるかどうか、 これはわからないです。その後の話をお伺いす ると、やはり悩んだりしている。その中で癒し を感じる人もいれば、そうでない人もいますの で、必ずしもそうではないけれども、こういう オプションがありますよという話をします。
○和氣 今年、私共の臓器移植広報委員会が 全国の移植に関わったことのある人たちに、写 真とメッセージで移植への思いを語ってくださ いと募集したところ、たくさんの作品が集まり、 それを10 月のシンポジウムで披露したんです。
亡くなった息子さんが臓器提供したお父さん からは、臓器提供したことが今の自分の癒しに なっているんだというメッセージがあったし、 別の方からは、あのとき息子の臓器を提供しな かったことが正しかったのかどうか何 年もたった今でも悩んでいるという、 そういうご意見もありました。臓器提 供するも・しないもどちらも正しいと 思うんですけれども、皆さんいろいろ なことを考えてくれているなというの がよくわかりました。
○司会(玉井) 宮城会長、脳死 は人の死だということを声高に言っ てみたり、臓器移植を是とするよう に我々が世論を誘導するような形にしてしまっ たりすると、そのときに「ノー」と言った家族 はかなり苦しむということになりますよね。医 療人としてどういうスタンスであればいいのか なといつも悩むところではありますけれども、 先生はどうお考えですか。
○宮城 移植というのも1 つの治療なんです ね。移植によって助けられる命があるというの は現実なんです。移植は先生方が話をされてい るように選択の1 つだということです。選択の 幅を広げるというのは現場から常にやっていか なければいけないと思います。それを知らない と、移植という治療に携わる、あるいは家族が そういう申し出をするということもないわけで すから。
医療の現場の事実を知らせるというのが非常 に大事だと思います。それを選択するのも強制 ではなくて自由意思に基づく。移植をしなかっ たから罪悪にとらわれるという環境にしてはい けないです。自分の自由な選択、心の問題とし てその選択をする場が提供できたらいいなと思 います。
移植というのは、治療法としては確立してい たとしても、決して強制をしてするようなもの ではないです。そういう環境をつくっておくと いうことが大事だと思いますね。
○司会(玉井) 村上先生。現場で臓器提供 の話をするときに、かなり気を使うでしょう。
○村上 僕は臓器移植は究極の医療と考えて います。移植以外は助からない患者さんは生と 死の狭間で、どうしても生きたいと思います。 しかし、他人の死の上に自分の生があることにとても苦悩しています。医療従事者もそのよう な患者さんをなんとか助けたいと思います。し かし、その患者さんを助けるためには誰かの死 に期待をしなければならない事に強い負い目を 感じています。でも移植医療はそのような葛藤 も十分承知した上で成り立つ医療なのです。先 日、宮島君と一緒に社会科の授業の一環で、中 学生と臓器提供に関して話をしたのですが、中 学生の段階から、みんな“人の役に立ちたい” という気持ちを持っているんですよね。仕事で も、家庭でも、社会ではいろいろな“人の役に 立つ”方法はあると思います。そういう人の役 に立ちたいという気持ちは本来、人間みんなが 持っているはずです。臓器提供というのはその 延長線上にあるというふうに考えてもいいかな と思います。このような“生きたい”という患 者さんの強い気持ちと、“役に立ちたい”とい う人間本来の善意を繋ぐ医療が移植医療だと考 えています。
しかし、日本ではこれまで臓器の提供が少な く、生体移植という特殊な方向に向かってきま した。世界でも生体移植の技術に関してはトッ プレベルだと思います。生体なら、腎臓、肝 臓、最近は膵臓や肺も移植できるほど技術は進 歩しています。心臓はさすがに1 つしかないか ら無理ですけれども。しかし、生体移植では法 律的に6 親等以内の親族からの提供という取り 決めがあります。だから、生体移植では、家族 が“身を削って”家族を助けているのが現状で す。生体で臓器を提供される方は本当にすばら しく尊敬に値しますし、家族の歴史としても、 みんなで困難を乗り越えたことは非常にすばら しい歴史になります。しかし、本当にそれでい いのかと毎回悩んでいます。
○司会(玉井) 健康な人の体にメスを入れ るという、ドナー側のリスクは許容しにくいものです。
○村上 日本ではこれまで生体肝移植は 5,000 例ほど行われていますが、肝臓の提供後 に1 例だけ亡くなっています。
○司会(玉井) 病気も何もない人にメスを 入れて、生体肝移植は、ほとんど親から子へと いう感じでやってますけれども、そうすると、 僕も実際に琉大の第一外科にいましたので思い 出すんですけれども、あげない、またあげられ ない親というのも立場が微妙になるんですよ ね。あげられない親はとても罪悪感を感じる。 また、何も健康上問題のない人がメスを入れた がために、5,000 人に1 人亡くなるというリス クを負わせていいのかなというのも思いますよ ね。あり方としては、やはり脳死移植のほう が、社会的には健全なのかと思ったりします。
○村上 生体移植を行うたびに、本当にこれ でいいのかと葛藤しています。生体移植におい ては、何かあったときの責任は、家族と主治医 とその関係性でとるしかありません。だから、 かなり緊張感のある治療になります。
○司会(玉井) 主治医としてジレンマがありますね。
○村上 特に健康なドナーの手術は、普段以 上の緊張感と慎重さが必要となります。
○司会(玉井) やはりリスクとベネフィッ トを秤に掛けて、ベネフィットのほうが大きいと 思っているからオペは入るわけで。
○村上 100%成功させて、100 %合併症が なく終わらさないといけませんから。100%というのは逃げ道がありません。
○司会(玉井) 実際に臓器移植に関して は、例えばその臓器を求める方が必ずいらっしゃいます。
そういう方たちの手記もいろいろ読ませてい ただいて、気持ちって複雑ですよね。何かご意 見のある方はいらっしゃいますか。
○和氣 亡くなった方からの臓器提供で健康 を取り戻した方に関しては、そういう意味での 罪悪感は少ないだろうと思うんですね。この前 講演していただいた心臓移植を受けた方がおっ しゃったのは、それよりもむしろ同じ心臓の病 気で苦しんでいる自分の仲間、戦友と言ってま したけれども、同じ病気と闘っている中で自分 だけが先に移植を受けてこんなに元気になっ て、何人かは移植を受けられずに亡くなってい ったという意味での負い目は感じているという ことをおっしゃっていました。なるほどなと思いました。
○司会(玉井) 今、腎臓移植を求めている のは1 万3,000 人ぐらいいますか。
○和氣 そうですね。沖縄では260 人。
県内では去年1 年間で献腎移植が6 人です。 それと同じぐらいの数の生体腎移植もされてい ますので、県内では年間十数人が腎臓移植を受 けておられます。
○司会(玉井) 沖縄県においては、透析の 問題というのは非常に大きな問題ではあるんで すけど、これから腎臓移植というのは増える傾 向にあるんですか。
○和氣 個人的には増えていってほしいなと 思います。沖縄の透析患者さんは確かに多いん だけれども、高齢者がだんだん多くなってきて いるんですね。臓器移植を受けることで社会復 帰してクオリティ・オブ・ライフを高められる 若い透析患者というのは、これから先だんだん 少なくなっていくのではないかと思います。
腎臓移植を受ける側もだいぶ様変わりしてき ていますので、一概に増えるといいとは言えな いけれども、少なくとも現状でいえば、まだま だ若くて社会復帰できる人たちが透析のために 縛られてますので、この先10 年くらいは、沖 縄県でも臓器移植、腎臓移植は増えていっても らいたいなと思っています。
移植希望登録者数(2010 年3 月31 日現在)
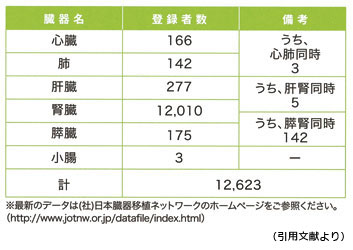
○司会(玉井) 宮島さん、今の現状というのはどうですか。
○宮島 臓器によってもかなり違いがありま す、やはり心臓、肝臓などの生命に直結する移 植を待っている方と、少なくとも腎臓のように 透析をすることで直近の生命の不安というもの を抱えない方では雰囲気も違いますね。
腎臓の方の場合には待機期間が非常に長く て、大体14 〜 15 年待ってやっと受けられる。 長い方だと30 年待ってやっと受けたという方 もいるくらいなのです。腎臓移植における問題 として出てきているのは、あまりに待機期間が 長くなりすぎて、多くの合併症の中で移植をし なくてはいけないこと、また、長く透析をされ ているので透析中の生活が当たり前になってい て、移植を受け生活が大きく変わることのスト レスもあります。ですから、もう少し早期に移 植ができれば移植による恩恵が大きく受けられ るのではないかと感じています。
○司会(玉井) 僕なんかは、透析を受ける よりも腎移植を受けたほうがクオリティ・オ ブ・ライフは上がってよかったのではないかな と思ったりするんですけど、そういう簡単な問 題ではないわけですか。
○宮島 具体的な事例をお示ししますと、70 代の方で20 数年待機して移植を受けることが できました。それによって腎臓が働いてどんど んおしっこは作られますが、膀胱が萎縮して固 くなり、広がらないので1 日に何十回もトイレ に行く状況で、最終的には尿ろうを作って QOL が低下したケースもあります。ですから 待機期間の長さがまた別の問題を生んでいるの も1 つの側面だと思います。
○司会(玉井) 今は待機期間が長すぎて、 ちょっと考えられないような問題が起きている ということですね。
あと、村上先生、実際に生命と直結するよう な臓器を先生は扱っていらっしゃる。そこでレ シピエントの思いというのは複雑ですか。どう ですか。
○村上 生体移植に関して言うと、生体移植 を受けた患者さんは、家族の犠牲のもとに元気 でいられるわけだから、やはり思いとしては複 雑です。だけど、家族の中で完結できるからう まくいっているのだと思います。
脳死での提供を受けた患者さんになると、ア メリカでの経験ですが、善意での提供に対して何かお礼を示す方法はあるかどうか考える患者 さんもいるし、それは当然の権利だというふう に受けとめる患者さんもいます。いろんな受け 止め方があると思います。
○司会(玉井) ステップを踏んでいくとい うことが大事かもしれません。
そのステップとして今回の臓器移植法の改正 があって、脳死からの肝移植というものもあり 得る。
○宮島 ただし、脳死を判定して臓器提供が できるのは、指定された病院で脳死患者が発生 したときに限られます。県立中部病院、県立南 部医療センター・こども医療センター、浦添総 合病院、琉球大学医学部附属病院。この4 カ所 ですね。この4 つの病院のどこかに入院してい て、入院中に脳死になった場合に限られますの で、明日あるかもしれないし、10 年先までな いかもしれない、そういう状況ではあります。
○豊見山 昔、大学にいたときにアメリカら しい考えだなと思う症例の経験があります。兵 士の方の事故の脳死患者さんなんですけど、24 時間預けますので脳死判定としてくれと頼まれ ました。その方はドナーとして人工呼吸器をつ ないだまま本国に連れて帰るとのことでした。 現状では、4 つ以外の病院に来た場合ご家族の 意思があってもそれを生かすことはできませ ん。善意をなるべく生かしてあげるというの も、やはり医療として将来的には絶対的に必要 な対応かなと思っています。
○宮島 将来的に可能性はありますが、現 状、法的に移動は認められていません。
○豊見山 はい。現状としてですね。たまた ま運ばれた病院が認定されていなければ、今の ところは心臓停止下のお話しかできません。
○司会(玉井) トランスポートはできないんですね。
○宮島 はい、実際に先日も八重山病院から 連絡を受けて、家族の方が臓器を提供したいと 言っているがどうしたらいいかと。それは現時 点ではどうしようもないと。
○和氣 心停止後の提供になったんですか?
○宮島 いえ、間に合いませんでした。
○豊見山 現状では心停止下という次のステ ップを早めにお話してあげるという方法はあると思いますね。
○司会(玉井) 例えば逆もあり得るわけですよね。
○村上 僕は、臓器移植の本来の形は、脳死 下および心停止下の提供と考えているので、そ こに救える命がある限りは、必ず実現しないと いけないと思っています。
○司会(玉井) 沖縄には基地がありますね。
○和氣 基地内のアメリカ人が亡くなったと きに腎臓の提供を申し出てくれたことがあったと聞いています。
○司会(玉井) そうなんですか。日米のそ ういうやりとりってあるんですね。沖縄は独特 な現状になります。
臓器移植というのがだいぶいろいろなところ で議論されていて、今後どういう動きがあるん ですか。和氣先生、広報委員として。
○和氣 県民に臓器移植医療というのを知っ てもらわないといけないわけですね。スタート はそこからだと思っています。毎年10 月は沖 縄県が定めた臓器移植普及推進月間ですから、 その月間を利用して広報をしています。今年は 10 月に北谷町で全国移植者ス ポーツ大会というのがあって 全国の臓器移植を受けた人た ちが集まって運動会をして、 こんなに健康になったんだよ というのを沖縄から全国に向 けてアピールすることができま した。10 月末には臓器移植推 進の市民シンポジウムもやりました。一般の方々向けで入場無料、ポスター をいっぱいつくってチラシも配ってやるんだけ れども、参加者は200 人ぐらいでしたね。さす がに臓器移植というのはとっつきにくくて、興 味を持ってわざわざ会場まで足を運んでくださ るという方はまだまだ多くはないですが、実は このシンポジウムは十数年前から毎年やってい て、少しずつ若い人たちが会場に増えてきてい ます。

10 年前にこのシンポジウムをやったときに、 会場は透析患者さんとそのご家族だけで、移植 体験者の話を聞いてみようと来られていたんで すけれど、最近のシンポジウムでは、若い人た ちが「自分は一般の者ですけど」とフロアから 質問してくるぐらい。若い人たちが興味を持っ てくれていて、臓器移植というのを知りたい人 たちが増えてきているのではないかなと、個人 的には思っています。
こういうことがもっと広がっていくには、例 えば学校での授業ですね。村上先生がやられた みたいに、中学校への出前授業とか、あるいは 高校での授業で臓器移植、臓器提供をとりあげ てもらいたい。臓器提供というのは自分が死ん だときに自分の臓器つまり自分の体をどうした いかということを考えることなわけですよね。 そのときに自分が死ぬってどういうことなんだ ろう、翻って生きているってどういうことなん だろう、何のために生きているんだろうという ことを考えてもらう1 つのきっかけにはなるの で、ぜひ中学や高校の授業に生きるということ や死んだらどうなるかということを取り入れて もらいたいなと思っています。そうしたら、も っと理解してもらえるのではないですか。
○豊見山 僕も教育というのは大切だと思っ ています。内閣府で年代別の意識を調査され て、明らかに若い人の6 割、7 割は臓器提供を 肯定的に考えている。年齢が進むにつれて比率 は下がってくるんですけれども、それでも4 割 ぐらいは肯定的なんです。日本人の意識調査と して70 代でも3 割強、4 割弱ぐらいが肯定的な んです。
そういう意識が生かされない点として、用語 の問題もあるかなと考えています。なぜtransplant が臓器移植という言葉になったのか。移 植でいいのになぜ臓器がついたのか。献血や、 献腎という言葉があるのに、なぜ臓器(提供) という言葉なのか。「献体」という言葉をほかで 使われちゃっているのでしょうがないんですけ れども。移植医療の前提となるドネーションと いう考え方を小さいなお子さんに教えてあげ る。子どもたちは何かの役に立ちたい。自分が 社会の役に立ちたいというふうに思っていま す。そのことを認めてあげる、くんであげるこ とが必要です。「ドネーション」は日本語で何 と言っていいかわからないんですけれども、漢 字として一番いいのは「献」なんですね。そう いう考え方を言葉にできなかったのかなという のが、そこが非常に残念ですね。献じる心の先 に成り立つのが移植です。
ただ、最近、移植医療のパンフレットを見て も「臓器」という言葉が減って「移植医療」と いうように言葉が変わってきましたが、法案と してはどうしても「臓器」という言葉が出るの で、どうしても生々しい感じがするんですね。 子どもたちの口から臓器移植という言葉は出さ せたくない感じがします。
気持ちとして自分の体の一部を誰か、献じる 形の言葉に法律用語として変えていただけない かなというが、僕のしょうもないごねです。言 葉の選び方1 つで敷居を高くしているのではと 思います。
○司会(玉井) 村上先生はアメリカでもご 経験があるんですけれども、そういうドネーシ ョンというものに対しての日米のギャップとい うか、違いがありますか。エディケーションも 含めて。
○村上 そうですね。アメリカでは思ったよ り自然にドネーションされており、社会に浸透 している感はあります。人口も多く提供数も非 常に多いです。ただ、やはり絶対嫌だという反 対派の人も必ずにいます。アメリカで移植外科 学会にいくと、会場の前に横断幕を持って、 “移植反対”と主張しているグループがたくさ んいて驚きました。アメリカでも臓器提供が本格的にはじまったのは1970 年代からですから、 ドネーションの文化の浸透にはある程度時間が 必要なのだと思います。日本はやっと欧米並み に法律が改正されたばかりですから、これから 歴史を重ね、いろんな賛同や批判をもらいなが ら、少しずつ社会に浸透していくのだと思いま す。沖縄県においても、先ほど述べたように、 生物統計学的に100 例、200 例の脳死が出るわ けではなく、ある程度数は限られてくるので、 一つ一つの善意をきちんと提供につなげて、移 植を成功させ、社会に認めてもらえればと考え ています。
○司会(玉井) 宮城会長、家族間でこうい う話をするというのは、日本人としてなじむものなんですか。
○宮城 先ほど和氣先生が話されていたよう に、移植を考えるというのは、本当はどういう 生き方をするか。生きる意味を問われているこ となんです。そういう意味では、もっともっと 家族の中で議論があってもいいと思いますよ。 死ぬということは、あるいはどういう死を迎え るかというのは、どういう生き方をするかとい うものの延長線上にあるわけですから、もっと 自由な形で生き方を問うような、話し合うよう な場が必要です。家族の中で議論が活発にやら れるべきだと思います。
教育の問題でもそうです。教育の現場でも移 植ということがどういう意味なのか。それは、 生きる意味を問うた中で移植という話が出てこ ないといけないと思います。
私は腎のほうに関係していた のですがいわゆる生体腎、身内 から腎臓をもらうというのも限 られているんです。ほとんどそ ういう環境にある人たちは移植 を受けているんです。移植を受 けたいと思っている人たちが非常に多くいる。そ ういう方たちを救ってあげるためには、どうして も献腎というものが必要になってくるんです。
その実態というものをみんな認識をしておか ないといけない。先ほど村上先生が話されたよ うに、腎臓の場合は200 人という話がありまし たし、透析に入ってくる人数というのも決まっ ております。若い人たちが何人ぐらいいるか。 それから、家族環境の中で提供者がいる家庭が どれぐらいあるのか。それは実数としてはすぐ 出てくるわけです。そういう状況というものを もっと県民のほうに広く知らせて、考える場と いうのをつくっていただきたいと思います。
それと同時に、これはただ単に移植という問 題ではなくて、生きる意味を問い直すという場 から問題提起をしていったほうがいいかもしれ ないです。
国別臓器移植数(2009) ※韓国は2007 年、フランスは2008 年の件数
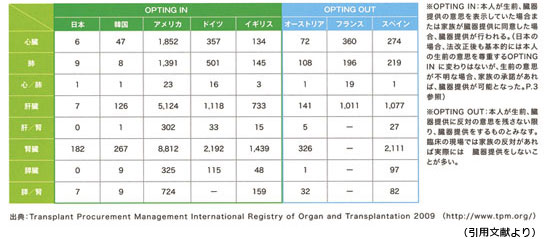
4.臓器移植の推進にはどの様な課題があるか
○司会(玉井) 臨床現場のドクターとし て、現場で何かやりにくいこととか、そういう のはありますか。
○和氣 僕自身は透析患者の側、もらう側に 近いところにいますので、患者さんや家族に 「臓器提供しませんか」という話をする機会は数 えるぐらいしかないです。
○司会(玉井) 例えば医者の間で移植医療 というものについての理解は深まっていますか。
○和氣 うちの病院でいえば、医局にたくさ んの医師や研修医がいて毎日顔をあわせていても、臓器移植とか臓器提供の話や、移植法改正 が話題になることはないですね。
○司会(玉井) どこがどう変わったのかと いうのは、実はお医者さん自身もわからないと。
○和氣 おそらく医療者でも具体的な点につ いては知らない先生のほうが多いかもしれないですね。
○司会(玉井) 豊見山先生はどうですか。
○豊見山 やはり組織としてつくり上げてい くというのは非常に難しくて、一生懸命走って わーっとやろうとしても、その後、次のステッ プはどうしていいのかわからなくて止まってし まっているというのが多くの病院の現状です。 1 人ではなくて数人でそういうことを考えてい くようにならないと前に進まない。その辺のシ ステムを構築しようとしますが、組織が大きく なると変なところでひっかかったりしますね。
病院内の意識を同じ温度にしていく。熱くす る必要はないので、あたたかくなってくれればと 思います。組織内での温度差はかなりあります。
○司会(玉井) 村上先生は、それを例えば ナースも含めてチームを組んでやらないといけな い。大変だったんじゃないですか、どうですか。
○村上 そうですね。僕はアメリカで肝移植 を100 例やるよりも沖縄で1 例やりたいと思っ て帰ってきました。先ほど述べたように、沖縄 にも肝移植で助かる患者さんは確実に存在し、 沖縄の地理的特殊性を考えると肝移植が必要な ほど重症な患者さんの、本土への搬送は肉体的 にも経済的にも非常に困難です。また、そのよ うな重症な患者さんが元気になれるほど移植医 療はすばらしいということをみんなに知ってもら いたくて帰ってきました。先生がおっしゃったよ うに、生体肝移植を始める前は、看護師さんや 各部署と何十回と勉強会を行って、準備をすす めました。そして皆の協力のもとに一例目を成 功させることができました。移植医療とくに肝 臓移植では、病院としての総合力が試されると 思います。それでも、やはり結局は結果がうま くいかないと後にはつながりません。移植医療 は常に世論の厳しい目に晒されており、社会や 地域にきちんと結果を出していかないとなかな か認めてもらえない医療だと思います。一人一 人の患者さんをきちんと助けていく事でしか前 に進めないと考えています。そして、移植後に 元気になった患者さんが自分の人生を楽しみ、 周りに感謝し、ちょっと積極的であれば、どこ かの集まりで体験談を話してくれたら、それは もう僕らが100 回言うより効果があり説得力の ある社会へのメッセージになります。そういうふ うにつながるのが一番いいのかなと思います。一 人一人の患者さんをきちんと治療し、元気にな ってもらって、地域につなげていく形です。残念 ながら、必ずしもうまくいかない場合も確かにあ りますが、それでも前を向いてしっかりやってい かないといけないと考えています。
○司会(玉井) 本当にそうですね。目の前 の患者さんに必死に取り組んで、例えばオプシ ョン提示に関しても時間をかけていろいろなこ とを話していかないと、本当に大変ですね。
宮島さんは実際に政府とか、または行政とこ ういうことをずっとかかわっていらっしゃっ て、やりにくさというのはありますか。
○宮島 やはり行政の担当者は、異動がある 職業ですから、臓器移植のようないろいろと問 題があって専門性を求められる分野において、 例えば3 年という期間の中ですべてを理解し て、どこが問題で、どこをどう解決すれば行政的に上手くいくのかを理解して、実践するには 期間的にも非常に難しいと思っています。
沖縄県でもそうですし、厚生労働省でも臓器 移植対策室があります、しかし、実際上は数名 の方だけでやっている部署で、国が悪いと言う のは容易いですが、厚生労働省も現実として難 しさがあるというのが、何年か前に行かせてい ただき正直に感じたところです。その面からし ますと、逆に沖縄なら沖縄という単位の中でし っかりした取り組みをして、それをモデルケー スとして全国に発信できるような、そういった 取り組みをしっかりやっていかなければと思っ ております。
○司会(玉井) 宮城会長、何かございますか。
○宮城 沖縄県の場合は腎移植から始まって いるんですが、透析施設と、移植をする施設、 それと行政が連携をしていたんです。当初から 非常に連携がよかったということです。施設間 の意見の相違というのはありませんでした。そ ういう意味で非常にうまく機能していたという ところがあります。
ただ、臓器移植法ができて、それが少し解体 されてきたというところがある。先ほど宮島さ んが話されていたように、沖縄でやっていたシ ステムというのは非常にいいシステムがあった わけですから、これを逆に日本全体に広げてい くべきだと思います。提供する側も一生懸命、 移植をする側も一生懸命ということで、それぞ れが連携をしているということですから、それ をもっと進めていくべきだと。もちろん医療側 全体で、今度はそういうのをバックアップして いくということですね。
移植施設だけではなくて、医療界全体がそう いう治療法があるということをもっと認識をす る。会員の中でも、あるいは医局員の中でも温 度差があるということがあったんですがこれも 全会員が知識というのを深めた上で、もっと取 り組みをしていくべきだと思います。
○司会(玉井) 何かここで発言をされたい 方はいらっしゃいますか。
○宮島 どうしても臓器移植だけですと、関 連のある先生方は限られた範囲になってしまい ますが、今、私は組織移植学会にも参加してい て、他の面から見てみますと、非常に広い分野 で移植と再生医療なども連携をしながら進んで います。例えば心臓弁や血管では循環器の先生 方、骨では整形の先生方、また最近では形成外 科でもかなりいろいろな移植がされています。 例えば研究段階ですけれども、子宮の移植、肛 門の移植、そういったこともありますし、分野 自体が広がってきています。実際に医師会の会 員の先生方にも、現時点では、臨床上直接の関 わりが無いかもしれませんが、新しい分野がど んどん広がってきているので、ぜひ少しでも興 味を持っていただけたら、この移植医療自体が 少し変わってくるのかなと考えています。
○司会(玉井) 移植医療もだんだんと変化 しているということですよね。発展していると。
○宮島 そうですね。
○司会(玉井) 多くの先生方がそれに興味 を持たなければいけないような時代に入りつつ あるということでしょうか。
○宮島 はい。
○司会(玉井) ほかにご意見のある方いらっしゃいますか。
○和氣 うちは先日新しい保険証をもらった ときに、かみさんと2 人で裏面を書いて見せ合 ったんです。これからはみんなが意思表示カー ドが持つことになりますので、それを家族の中 で話し合うきっかけにしてもらって、自分が死 んだときにこうしてほしいんだよというのを、 こういうことでもないと伝えることないですか ら、家族で話し合うきっかけにしてもらえたら いいかなと思いますね。
○司会(玉井) 村上先生、何かありますか。
○村上 移植医療に限らず、飛躍的な医学の 進歩の結果、昔は助からなかったであろう患者 さんがたくさん助かる時代になっています。し かし、一方で高齢化社会が進んでいることもあ り、昔は治療しなかったであろう患者さんにま で治療を行っているのではと感じることもあり ます。例えば、95 歳で腹膜炎で運ばれてきた 患者さんに大きな手術をして本当にいいのか、 腎臓内科の先生だったら80 歳超える患者さんに透析を導入しても本当にいいのか、といった 問題に僕らは日常的に接しています。多くの場 合、本人の意思は確認できないため、家族の希 望で治療を行う事になりますが、果たして本当 にそれでよいのでしょうか。家族は突然のこと で動揺し、また罪悪感もあるので“治療しない で下さい”とは言い切れません。このような医 療現場の現状をもっと社会に伝える必要がある と思います。自分が癌になったら、事故にあっ て脳死になったら、年老いて病気になったらど うしたいか、自分は最後はどんな形で迎えたい かなどについて、元気なうちに話し合っていて ほしいのです。臓器提供に関してもその話題の 一つにしていただきたいと思います。“延命治 療は受けない”、“臓器は提供しない”という主 張も立派な意思表示として尊重されます。普段 は避けて通っている“自分の死”“家族の死” ということに関して考える機会を持ってほしい のです。案外自分が思うほど遠いものではない のかもしれません。終末期の意思表示がきちん とできるほど社会が成熟すれば、医療ももう少 し風とおしの良いものになると思います。そう いったことを県民のみんなが考えられるような 情報や機会を医師会の方から出していただけれ ば本当にありがたいと思います。
○司会(玉井) 死生観というのは大きいで すよね。日本はこういうのを議論する機会とい うのはなかなかないですから。
○豊見山 個人の選択肢の増加というのは、 そこに至るまでのきちんとした情報を皆さんに 与えていかないといけない。ところが、今の話 もそうなんだけど、家族の中で話すというタイ ミングもちょっと難しいところがありま す。実は僕は昔の臓器移植カードは○ をつけてかなり長いこと持っていたんだ けれども、家族のカウンターサインが必 要でした。話を家族にしていいのかわか らないまま1 年半か2 年財布の中に入っ ていました。何かのはずみで「そういえ ば、これサインして」と言って渡したこ とで非常に気まずい空気が流れた。そ ういうことはあるんですね。
今、村上先生が話されたように、いろいろな カードのほかに免許証にしても、それを更新し てきたときに「これにするからね」といえる。 生活の中に自分がどう生きるか、自分が死んだ 後どうしたいかということを気楽に話せるよう な状況が作り出されねばなりません。
選択肢が増えたというのはいいことと考えま す。ただ、それをきちんと選択してもらうため に、私たちはきちんとお話しないといけないん だろうなと思います。脳死も含めて、技術も含 めてすべてを受け入れるためには、ある程度の ところまではわかっていただく。そういうこと は必要ではないかなと思います。そういう面で は責任は非常に重い。医局の先生方の意識を温 めないといけないのかなという思いもあります。
○司会(玉井) だいぶ苦労されていますね。宮城会長。
○宮城 みんなまとめてあるので追加するこ とはないですが、医師会としてはこういう場を 提供して、みんなが考えていくことが必要だと 思います。できるだけそういう機会は増やして いきたいなと思いますので、どうぞよろしくお願いします。
○司会(玉井) きょうは、長時間にわたっ て専門の先生方の貴重なご意見を、伺わせてい ただいて大変勉強になりました。きょうはどう もありがとうございました。
【引用文献】
(社)日本臓器移植ネットワーク.日本の移植事情2010 年臓器移植法改正版.2010.8.
