耳鼻咽喉科領域の内視鏡下手術
琉球大学医学部高次機能医科学講座耳鼻咽喉・頭頚部外科学分野
鈴木幹男、長谷川昌宏、伊志嶺 了
【要 旨】
耳鼻咽喉科領域では顔面や頸部の外表を除くと、外からは見ることができない腔 内に病変が生じるため、内視鏡を用いた診察や手術が発達してきた。内視鏡は撓屈 性や視野角を設けることにより顕微鏡では観察できない部位でも見ることができる。 また低侵襲で整容に優れることも利点である。内視鏡画像では深さの情報に欠ける ため、ナビゲーションシステムの導入が始まっている。今後深さの情報をもつ内視 鏡画像を得ることができればさらに適応症例の増加・安全性向上が見込まれる。内 視鏡下手術では直視下の手術と異なり、深さ情報がなく視野の歪みがあるため、内 視鏡画像下の手術操作に習熟すること、術前画像による充分な評価が必要不可欠で ある。本論文では耳鼻咽喉科各領域での内視鏡下手術の適応と問題点を鼻副鼻腔疾 患を中心に例示し概説した。
はじめに
耳鼻咽喉科領域は顔面や頸部の外表を除く と、外からは見ることができない腔内に病変が 生じるため、光を腔内に導き観察することが必 要となる。額帯鏡は耳鼻咽喉科のシンボルマー クになっているが、より詳細に深部組織を観察 するために顕微鏡や内視鏡を用いる機会が増加 している。顕微鏡は両眼視が可能で深さの情報 が多いため有用であるが、深部まで光を導くこ とが難しく観察対象が他の組織の裏側にある場 合は観察することができない。また顕微鏡には焦点距離・深度があるため視野が狭いのも欠点 である。一方、内視鏡は撓屈性や視野角を設け ることにより顕微鏡では観察できない部位でも 見ることができる。軟性内視鏡による耳、鼻 腔、咽頭、喉頭、気管、食道観察に加え、硬性 内視鏡を用いた観察も行われる。内視鏡による 観察が可能であれば、内視鏡下の処置、手術が 発達してくるのは当然である。しかし、内視鏡 下手術では深さの情報に欠けるため、ナビゲー ションシステムの導入が始まっている。今後深 さの情報をもつ内視鏡画像を得ることができれ ばさらに適応症例の増加・安全性向上が見込ま れる。手術時には保持の利便性から一般的には 硬性内視鏡が用いられている。内視鏡下手術で は直視下の手術と異なり、深さ情報がなく視野 の歪みがあるため、内視鏡画像下の手術操作に 習熟すること、術前画像による充分な評価が必 要不可欠である。
耳鼻咽喉科では硬性直達鏡を用いて、古くから食道異物や気道異物摘出術が行われてきた。 内視鏡ビデオシステムの改良にともない1990年 代から鼻科学領域手術で内視鏡を用いた手術が 広まり、最近では耳科手術、頭頸部腫瘍手術、 喉頭手術にも用いられている。本論文では各領 域での内視鏡下手術の適応と問題点を自験例を 例示し概説する。
1.耳科領域
耳科領域では内視鏡を用いて外耳道観察や鼓 膜穿孔を通した中耳観察が行われてきたが、手 術に用いられるようになったのは最近になって からである1)。中耳構造は複雑なため両眼視で きる顕微鏡が主として用いられており、内視鏡 は補助的に用いられる。耳科手術の基本は病変 を切除の上、伝音機構を再建することである。 この際良好な中耳機能を得るために不必要な骨 削開を避け、できるだけ外耳・中耳の硬性構造 を残した手術操作が必要である。耳科領域にお ける内視鏡下手術の利点は、顕微鏡では直視で きない骨の裏側を観察し、手術操作を加えるこ とができる点にある。しかし、外・中耳は操作 腔が小さい上、脆弱な耳小骨や鼓索神経が存在 している。粗暴な内視鏡操作は不可逆的な障害 をきたす恐れがあり、十分なトレーニングが必 要である。
耳用内視鏡には外径が2.7mm、3mm、視野 角が0度、30度、70度のものが一般に用いられ る。鼓室内構造に触れないように操作する必要 があり、観察できてもワーキングスペースが小 さいため鉗子操作が難しいこともある。図1に 慢性中耳炎症例の術中内視鏡像を示した。アブ ミ骨をはじめとする耳小骨、鼓索神経の関係が よくわかる。また顕微鏡で見えない部位(顔面 神経窩:*、鼓室洞:**)も観察することが できる。
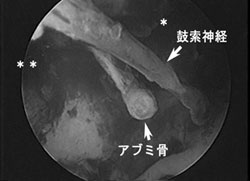
図1:慢性中耳炎症例の術中内視鏡像
顕微鏡では、顔面神経窩、鼓室洞全体を直視することはできないが、内
視鏡では観察することができる。矢印;アブミ骨、鼓索神経、*;顔面神
経窩、**;鼓室洞
2.鼻科領域
耳鼻咽喉科領域の中で、鼻科領域で最も内視 鏡下手術が発達している。悪性腫瘍を除き、多 くの上顎、鼻・副鼻腔疾患を前鼻孔からの手術 操作で摘出できる。
Hirschmann(1901)が膀胱鏡を用いて副鼻 腔を観察したのが鼻科領域における内視鏡利用 の最初の報告といわれている。耳鼻咽喉科領域 の中で特に鼻科領域で内視鏡下手術が発達した 理由として、1.額帯鏡を用いた手術では観察 不可能な上顎洞や前頭洞の内部をそれぞれの開 口部を通して観察できること、2.副鼻腔炎が 慢性化する原因は前部篩骨胞の持続する炎症に あるが、同部位を明視下に充分清掃ができるこ と、3.CTを用いた画像診断が発達し副鼻腔の 解剖・副鼻腔炎の病態把握が可能になったこ と、などが挙げられる。鼻科領域の内視鏡下手 術は慢性副鼻腔炎手術から始まったが、近年で は歯原性嚢胞手術、鼻出血止血術、髄液漏閉鎖 術、鼻副鼻腔良性腫瘍切除、鼻副鼻腔悪性腫瘍 切除にも応用されている。
通常は外径4mmの内視鏡を用いるが、小児 や鼻内が狭い症例(狭鼻)では2.7mmの内視 鏡を用いる。内視鏡の斜視角には0度、 30度、45度、70度、120度などがある が、通常は0度と70度が用いられてい る。図2 に直視(内視鏡なし)、0 度、 70度の内視鏡の視野(1cm間隔に同心 円)を示した。直視と比較して、0 度 の内視鏡視野でも周辺視野がゆがんで いることがわかる。70度内視鏡ではさ らに視野のゆがみが強くなる。
内視鏡システムはビデオモニターと 接続し、ビデオモニターを見ながら手 術操作を行う。内視鏡は前鼻孔から手 術器械(鉗子類)とともに鼻内に挿入 し、病変切除を行う。日本人の前鼻 孔、鼻腔は欧米人に比べ狭いため、鼻内操作が難しい場合があるが、同時に副鼻腔炎 を生じる原因である鼻中隔彎曲症を矯正するこ とで操作腔(鼻腔)を広げることができる。前 頭洞内から蝶形骨洞内まで明視下の操作が可能 である。
内視鏡下手術では深度の情報を得ることが難し いため、内視鏡下手術にナビゲーションシステム を導入し、より安全な手術を行う試みが始まって いる2)3)。ナビゲーションシステムは、1.用いる 画像、2.位置検出方法により分類される。

図2:鼻内視鏡の視野
A:直視(内視鏡なし)、B:0度の視野角内視鏡像、C:70度の視野角内視鏡像
1cm間隔に描いた同心円を示す。0度では画面中央部はほぼ同心円であるが、周辺視野が
歪む。70度では画面上方が引き延ばされたように見える。
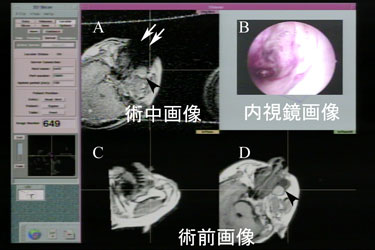
図3:術中MR画像を用いたナビゲーションシステム(Signa SP/i, GE)
一つの画面を4分割にできる。この画面では左上に術中ナビゲーション画像(A)、右上
に鼻内視鏡画像(B)、左下(C)、右下(D)に術前画像によるナビゲーション画像を示す。
左上、右下の画像は軸位断である。本症例は上顎に発生した多房性上顎嚢胞例で骨切除範
囲を減らすために嚢胞の位置を確認している。矢印は内視鏡挿入による金属アーチファク
トで欠損した鼻翼を示す。矢頭は多房性嚢胞を示す。
1.用いる画像によるナビゲーションシステム の分類
ナビゲーションシステムには術前画像を用い るものと術中画像を用いる ものがある。前者が通常用 いられているもので術前に 撮影したCT画像やMR画像 を使用する。後者は術前画 像も使用することができる が、術中に撮像を行い位置 合わせ画像を更新するもの である。腫瘍性病変は切除 進行にともない位置が術前 画像と異なってくるため、 ナビゲーションに使用する 画像を術中に更新すれば誤 差を少なくすることができ る。術中画像としてMR画 像や超音波画像を用いるこ とが多い。CT画像を使用す るシステムもあるが被曝の 問題がある。筆者は術中 MR 画像を用いたナビゲーションシステム(Signa SPi 0.5T、GE 社製)を用いて 内視鏡下手術を行ってきた 2)。本システムではMR棟の 中に手術室があり、手術室 に設置されたMR装置内で 手術を行う。術者は必要に 応じてMR撮影を術中に行い位置を確認するこ とができる。図に術中画像を示す(図3)。現段 階では、画像解像度が低い、ナビゲーションシ ステム関連機器が高い、手術で使用するMR対 応機器開発が必要、などの問題点がある。
2.位置検出法によるナビゲーションシステム の分類
光学式、機械式、磁気式などがある。磁気式 は手術機器や麻酔関連機器と干渉しやすい。機 械式は機械が大きくまた自由度が低いことが問 題である。光学式が最も広く用いられている。 琉球大学では術前画像を用いた光学式ナビゲー ションシステムが稼働し、脳神経外科・整形外科・耳鼻咽喉・頭頸部外科 で用いている(図4)。当科 では、鼻内視鏡下手術を中 心に、頭頸部腫瘍手術、形 成外科手術、耳科手術に適 宜用いて安全な手術をおこ なっている。
鼻内視鏡下手術の適応症 例について簡単に概説する。
慢性副鼻腔炎
筆者の施設では全例内視 鏡下に副鼻腔炎手術を行っ ている。副鼻腔炎の症状は 鼻閉、頭痛・頭重感、鼻 汁・後鼻漏、嗅覚障害であ るが、アンケート調査では 手術後6ヶ月以上経過した 時点で約90%の症例で日常 生活障害度が改善していた 4)。症状改善が少ない症例 の多くは喘息を伴う好酸球 性副鼻腔炎であった。手術 により一旦症状が改善して も再発しやすいため定期的 な耳鼻咽喉科診察・処置が 必要である。喘息をともな う副鼻腔炎症例は術後喘息が改善することが多 い。入院期間が短く(5日前後)、低侵襲、痛 み・出血が少ないことから、特殊な例を除き、 副鼻腔炎手術では内視鏡下手術が第1選択とな り、広く普及している。
歯原性嚢胞
歯原性嚢胞の90%を歯根嚢胞と含歯性嚢胞 が占める。このうち内視鏡下手術の適応になる のは上顎に発生した嚢胞である。歯根嚢胞は数 mm程度のものから3〜4cmになり上顎骨破壊 を伴うものまであるが一般的には含歯性嚢胞よ りも小さい。歯根嚢胞は主に歯科で経口腔的に 摘出または開窓されている。小嚢胞であれば良 好な治療成績であるが、大きくなった嚢胞では 上顎欠損を生じる。骨移植などが行われるが、 侵襲が大きく感染の危険性もある。著者は経鼻 的に嚢胞を上顎洞経由で鼻内に解放し、上顎・ 口蓋欠損を生じない術式を行っている5)。口腔 内を切開しないため、術直後から通常の食事を 摂れる。また歯科的治療では大きな嚢胞になる と歯牙の保存が難しいが本法では抜歯せず歯牙 保存が可能であり、長期的には欠損した上顎骨 は再生する(図5)。
歯根嚢胞と異なり含歯性嚢胞は初期症状に乏 しく5〜6cm大となり嚢胞が上顎洞全体を占め る場合も多い。含歯性嚢胞では稀に扁平上皮癌 の発生が報告されているため開窓術ではなく全 摘出を行うのが望ましい。含歯性嚢胞は歯科で 経口腔的な摘出を受けている場合が多い。しか し、顔面骨の一部を切除する経口腔的手術を行えば程度の差はあるが、顔面の変形が生じる。 さらに数年以上経過して上顎嚢胞が発生するこ とがある。本疾患は若年者に多くみられるため 筆者は歯根嚢胞と同様に顔面骨を保存し、嚢胞 発生が少ない前鼻孔からの手術操作のみで摘出 している(図6)。
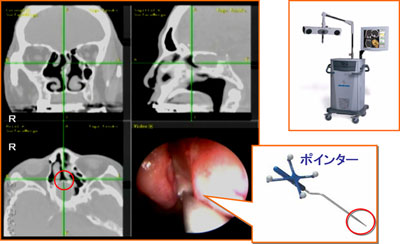
図4:術前画像を用いたナビゲーションシステム(Stealth Station TriaR, Medtronic Japan)
琉球大学で稼働中の術前画像を用いた光学式ナビゲーションシステムを示す。術者はポイ
ンターを対象に当てることにより操作部位を知ることができる。患者の頭部にリファレンス
フレームを取り付け位置決めを行う。誤差は1mm以内である。症例は蝶形骨洞嚢胞である。
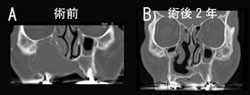
図5:歯根嚢胞の術前後画像
A:術前CT画像。上顎に大きな嚢胞を形成し上顎骨の菲薄化を認める。歯牙は動揺していた。
B:術後2年のCT画像。嚢胞の再発はなく、嚢胞腔は著明に縮小し、欠損していた上顎骨が
再生している。歯牙の動揺は消失した。
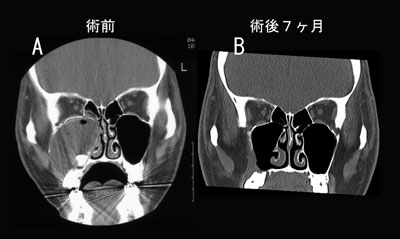
図6:含歯性嚢胞の術前後画像
A:術前CT画像。上顎洞を占拠する大きな病変を認める。腫瘤内には未萌出の歯牙が含ま
れていた。
B:術後6ヶ月のCT画像。前鼻孔経由で摘出した。再発、顔面の変形はない。
鼻涙管狭窄症
従来は顔面に外切開をおこない鼻内へ鼻涙管 を開放する方法が行われてきた。しかし、前鼻 孔から鼻涙管・涙嚢に到達することは、顔面外 切開アプローチより簡易であり整容に優れるた め内視鏡下に鼻内から狭窄部を解放する術式も 行われる。狭窄改善に関する手術成績は外切 開、鼻内視鏡下手術で差はない。
鼻出血止血術
鼻出血の出血部位の同定には内視鏡が有効で ある。出血点を焼灼しても止血できない場合は 血管結紮術が行われる。筆者はサージカルクリ ップを用いた内視鏡下動脈結紮法を考案し良好 な治療成績を得ている6)。難治性鼻出血では動 脈塞栓術も用いられるが、約4%の中枢神経系 合併症(脳塞栓など)があり、よく説明のう え、熟練した放射線科医が行うのが望ましい。
鼻性髄液漏
鼻性髄液漏は外傷性、医原性(手術にともなうもの)が多い。髄液漏の閉鎖術式は開頭術で も内視鏡下手術でも成功率は95%以上で差はない。開 頭術を行った場合、嗅覚脱失や脳浮腫などの危険性がある。頭蓋底の複合骨折や 脳内出血がある場合を除け ば、まず低侵襲な内視鏡下 閉鎖術を行い、閉鎖できな ければ開頭術による閉鎖を 行う施設もある。
下垂体腫瘍手術
下垂体腫瘍手術は顕微鏡下経蝶形骨洞手術(ハーディ手術)が主に行われてい る。本術式の問題点は口腔切開し鼻中隔を経由して下垂体に至るため、術後口唇の著しい腫脹、鞍鼻、鼻中隔穿孔、鼻内痂皮形成を生じることである。前鼻孔から内視鏡下に蝶形骨洞へアプローチすればこのような合併症を減らすことができる。顕微鏡に較べ鼻 内視鏡の視野は広く明るいため、最近では鼻内視鏡下下垂体手術も行われている。通常下垂体に到達するまでは耳鼻咽喉科医が、下垂体窩内の操作は脳神経外科医が行う。顕微鏡下手術と異なり深度の情報がないため、内視鏡下下垂体腫瘍手術を行う脳神経外科医は十分にトレーニ ングを積み内視鏡下操作に慣れる必要がある。
鼻・副鼻腔腫瘍
鼻副鼻腔に発生した良性腫瘍の多くは内視鏡下に摘出可能である。再発率が高い内反性乳頭 腫、若年性血管線維腫でも再発は少なく、外切開による摘出術と手術成績は変わらない。このため、整容に優れ低侵襲な本手術が選択されることが増えている(図7)。悪性腫瘍ではen bloc切除が必要であるが、腫瘍存在部位周囲を含めて切除する必要があるため内視鏡下手術では小腫瘍を除きen bloc切除が難しい。内視鏡 下に悪性腫瘍切除を行った報告もあるが、まだ長期予後が報告されておらず術式も確立されていない。このため筆者は現時点では、内視鏡下 にen bloc切除可能、低悪性度腫瘍、他のアジュバント治療可能(放射線、 化学療法)な症例に限定して行っている7)。
3.頚部領域
近年頚部疾患に対しても 内視鏡下手術が行われるようになってきた8)。この理由は、内視鏡下手術では術後 の瘢痕形成、拘縮が少なく 傷が残りにくいためである。 腹部と異なり頚部では操作 腔を新たに作成する必要が あり外切開より手術時間は 長く、手技も複雑で難易度 が高い。このため、小さな外 切開を併用する内視鏡補助下手術も行われる。主な対 象は、甲状腺腫瘍・嚢胞、 先天性嚢胞などの良性疾患 が多い。一部の施設では甲 状腺悪性腫瘍を内視鏡下切除する試みも行われている。 腫瘍摘出に際し合併症(出 血、反回神経麻痺など)を 生じることもあり、すぐに外 切開に移行できる準備が必 要である。
4.その他の領域の内視鏡下手術
口腔・咽頭領域
細径の内視鏡をワルトン管、ステノン管から 挿入し、結石や病変の観察、除去する(筆者は 1mmの涙道内視鏡を用いている)9)。図8はス テノン管内に内視鏡を挿入し耳下腺内を観察し た像である。1mmのスコープでは視野が悪い が狭窄部の拡張術は可能である。海外では結石 除去を行う報告も散見される。
喉頭・気道・食道領域
本論文では触れないが古くから硬性直達鏡を 用いて気道・食道異物除去や病変切除が行われ てきた。食道領域では軟性内視鏡の利便性が改 善されたため、現在では食道異物では義歯など の大きいものやしっかりとした把持が必要な症 例のみに硬性鏡を用いる施設が多い。気道異物 は成人では軟性内視鏡下に摘出されることもあ るが、小児では硬性鏡下摘出術が行われる。術 中換気や異物把持の際には硬性鏡が優れるため である。喉頭領域では直達喉頭鏡下に顕微鏡を 用い操作をおこなう喉頭マイクロ手術が一般に 行われるが、喉頭展開が難しく声帯の前方をみ ることができない症例を時に経験する。このよ うな場合でも喉頭内視鏡を用いて病変を明視下に処置することができる。また、声帯の裏面に 病変が存在し、顕微鏡下に観察できない場合に も喉頭内視鏡は有用である。
以上、本論文では耳鼻咽喉科領域の内鏡視下手術の適応と問題点を自験例を中心に概説し た。内鏡視下手術の利点には、低侵襲性、整容性に優れること、顕微鏡では直視できない部分 を観察できること、などが挙げられる。医療機 器の更新は日進月歩である。常に新しい情報で 知識をアップデートし、よりよい医療を提供す るように心がける必要がある。
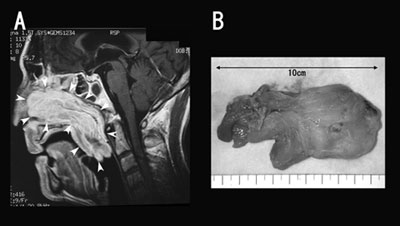
図7:鼻副鼻腔乳頭腫の内視鏡下切除
A:術前MR画像。腫瘍は左中鼻道、篩骨洞から上咽頭、鼻中隔へ広がる巨大な腫瘍(矢
印)を認めた。
B:摘出標本。長径は10cmあったが、en blocに切除できた。
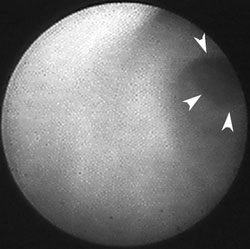
図8:耳下腺導管内の内視鏡像
症例は耳下腺導管狭窄症である。狭窄部を同定するため耳下腺導管内の内視鏡検査を行
った。耳下腺開口部は口内にありここから外径1mmの涙道内視鏡を挿入し観察した。細
径のため光量が少なく、視野が狭いが狭窄部位(矢頭)は確認することができた。
文献
1) M. Badr-el-Dine : Value of ear endoscopy in
cholesteatoma surgery, Otol Neurotol 23: 631-635,
2002.
2)M. Suzuki, et al: Use of real-time magnetic resonance
image guidance in endoscopic sinus surgery, Minim
Invasiv Ther 14: 376-384, 2005.
3)瀬野悟史,他:鼻副鼻腔内視鏡手術におけるナビゲー
ションシステムの比較,日耳鼻108: 1101-1109, 2005.
4)櫻井弘徳,他:当科における鼻内視鏡副鼻腔手術の治
療成績,日耳鼻 108: 117, 2005.
5)瀬野悟史,他:鼻内視鏡下に治療を行った歯原性嚢胞
症例,頭頸部外科16: 55-60, 2006.
6)有方雅彦,他:難治性鼻出血症例の検討 鼻内視鏡下
血管クリッピングを中心に,日耳鼻109: 649-654,
2006.
7)鈴木幹男,他:鼻副鼻腔腫瘍の内視鏡下手術.日耳鼻
108: 724-733, 2005.
8)H. Kitano, et al: Endoscopic surgery for a parathyroid
functioning adenoma resection with the neck regionlifting
method. Otolaryngol Head Neck Surg 123: 465-
466, 2000.
9)鈴木幹男,他:内視鏡を用いた耳下腺導管拡張症の観
察.耳鼻臨床98: 401-408, 2005.
著 者 紹 介

琉球大学医学部 高次機能医科学講座
耳鼻咽喉・頭頚部外科学分野
鈴木 幹男生年月日:昭和36年10月30日
出身地:岐阜県 高山市
出身大学:滋賀医科大学 昭和61年卒
略歴
昭和61年 滋賀医科大学附属病院耳鼻咽喉科入局
平成7年 米国テネシー州立大学医学部免疫アレルギー科に留学
平成8年 滋賀医科大学 耳鼻咽喉科助手
平成11年 同耳鼻咽喉科講師
平成17年 福岡記念病院耳鼻咽喉科部長
平成18年 2月から現職専攻・診療領域
耳鼻咽喉・頭頚部外科学、聴覚改善手術・人工内耳・
低侵襲副鼻腔手術・頭頚部癌治療・メニエール病その他・趣味等
映画、下手なゴルフ
Q U E S T I O N !
問題:次の中から間違っているものを選べ。
- 内視鏡は顕微鏡とくらべ、視野が広く構造 物の裏面も観察できる。
- 内視鏡画像では奥行きの情報も得られる。
- ナビゲーションシステムには術前画像を用 いるものと術中画像を用いるものがある。
- 鼻副鼻腔良性腫瘍は内視鏡下手術の良い適 応である。
- 耳鼻咽喉科領域では主として硬性内視鏡が 手術に用いられる。