����19�N�x�s���{����t��n���ÒS�������A�����c��
�`�V���Ȉ�Ìv��ɂ��ā`

��C�����@�����@�N�D
����6��21���A���{��t��ɂ����ĕW�L���c ��J�Â��ꂽ�̂ŕ���B
�㐭�Ǒ����ے�����j���́w���ʂ̈�Ö@ �����ɂ��āx��7���ڂ̊T�v�i�}1�j�ɂ� �āA���ɂ��̒��́u�V���Ȉ�Ìv��ɂ��āv �Ɓu��Ö@�l���x���v�ɂ��āv�𒆐S�ɁA�� ���A�w����̒n���Â̂�������ɂ��āx��4 ���ڂ̊T�v�i�}2�j�ɂ��ẮA���Ɂu��t�s �����ɂ��āv�𒆐S�ɘb���ꂽ�B
���x��̈�Ë@�ւ̋@�\�����i����@�\�a�@�A�n���Îx���a�@�A�e���_�a�@�E�~���~�} �Z���^�[���j��a���敪�ɉ����A�u�V���Ȉ�� �v��v�̒��S�ł���4���a�i����A���A�a�A�} ���S�؍[�ǁA�]�����j�ʁA5���Ɓi�~�}��ÁA �ЊQ��ÁA�ւ��n��ÁA���Y����ÁA������ �Áj�ʂ̈�Ë@�\�̕����ƘA�g�̐��i�i�}3�j ������A���{�����悤�ɂȂ�B�ŏ��A�� ��͎��a�ʂ̃q�G�����L�[�ɐ��肩�˂Ȃ��Ƃ� �����ƂŔ����Ă������A����͒n���Â�S ���Ă���n��̈�t��i����t����͒n��� �t��j�����S�ƂȂ�ׂ��ŁA���̈�Ìv��ɁA ���߉�ł��ǂ�����o�čs���āA����t��͐� �ɓI�Ɋւ���Ē��������Əq�ׂĂ����B

�}1

�}2

�}3
���������Č��Ă��A��������Z���^�[���� �_�ɂ���A�s���{�����x���̌�����f�ØA�g�� �_�a�@�i����1�����j�A2����Ì����x���i1�� ���ȏ�j�̒n�悪��f�ØA�g���_�a�@�Ƒ��̈� �Ë@�ւƂ̘A�g�����čݑ�×{�E�K��f�ÂƂ� ��̂ł��낤�B���A�a�͂ǂ��ł��낤�A������ �ۈ�ÃZ���^�[�����_�ɂ���A�����x���E2�� ��Ì����x���i2����Ì����z���Ă��ǂ��Ƃ� ���Ɓj�̈�Ë@�ւ̕����E�A�g�͂ǂ��\�z���Ă����̂��낤���B�}���S�؍[�ǁE�]�����͍��� �z��Z���^�[�����S�ƂȂ�A�����x���E2�� ��Ì����x�������đ��̈�Ë@�ւƂ̘A�g�ɂ� �낤�B���Ȃ킿�A4���a�𒆐S�ɋ������Z���^ �[�A�s���{���̒��S�I�ȋ}�����E���̈�Ë@ �ցA���}�����E���̈�Ë@�ցA�f�Ï��ƈ� �����̎{�݂����čݑ�×{�E���Ƃ̘A�g���� ��A���̒��ŁA�n��A�g�N���e�B�J���p�X�̕� �y�ƌ��ʓI���p���Ȃ���A��ڂ̂Ȃ���Â� ����邱�Ƃ��A�u�V���Ȉ�Ìv��v�̎�| �ł���B���J�Ȃ�12���܂łɁA��Ìv����쐬 ���A����łł���͈͂ŏ����Ă��炢�A��Â� ����ɂ��킹�āA���{�����Q�l�ɂ��A�������� �i�����Ă��炢�����Əq�ׂĂ����B
��Ö@�l���x���v�i�}4�j�ɂ��ẮA1�j�� �Ö@�l�����̂��߂̑����ېł̖��A2�j�ގЁE ���S���̏o�������ɉ������x�����͊�ƂƂȂ� ��ς��Ȃ��Ƃ�������E�p�i������Ђ̈�� �ւ̎Q���j�~�̂��߁j���āA��Ö@�l�̔�c�� ���E���v�������߂邽�ߕ���19�N4�����o�� �����Ȃ��̈�Ö@�l�̐ݗ��݂̂��F���ꂽ �i�o�������̂���90���ȏ�̊�����Ö@�l�̍s ���́H�j�B3�j�Љ��Ö@�l�̐ݗ��i�}5�j�͌��� �a�@���S���Ă����Â̑�����S���Ă��炢�A ���Ƃ��Č����a�@�̎M�ɂ����肤��B���v ���Ƃ�@�l�̔��s���\�Ƃ͌����A�@�l�� �i�}6�j���ŏI�ۑ�ł��낤�B
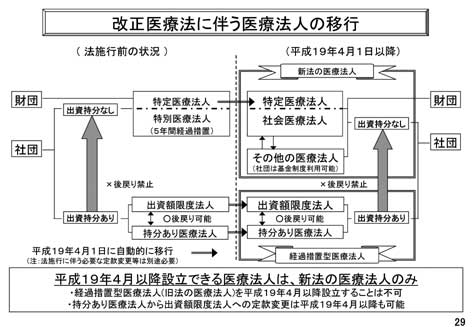
�}4
�}5
�}6
��t�s�����Ɋւ��ẮA���̔w�i�ɁA1�j�� �w��w���i�������ǁj�̈�t�h���@�\�̒� ���A2�j�a�@�Ζ���̉ߏd�J���A3�j������t�̑� ���A4�j��ÂɊւ�镴���̑����ɑ��錜�O�A �����Ă���ɉ����āA�l�I�ɂ�5�j��Ô�̗} �����傫���e�����y�ڂ��Ă���Ƌ��������Ă� ��B��Ƃ��āA�T�j��t�h���ɂ��Ă̓s�� �{�����̖����Ƌ@�\�̋����A1�j�s���{���ɂ��� ��u��Ñc��v�̐��x���A2�j��t���W�� �鋒�_�a�@�����p������t�̔h����A��t�s�� �n��ł̈�Âւ̏]����g�ݍ����C���Ƃ� �̏����A3�j�����x���ł́u�n���Îx�������� �c�v�ɂ��s���{�����ւ̎x���B�U�j�J�ƈ�� ���������B�V�j�n��̋��_�ƂȂ�a�@�Â���� �l�b�g���[�N���y�ъ��҂̃A�N�Z�X�̎x���B�W�j ������t�̏A�J���̐����B�X�j�㎖�����̑� �������B�Y�j�f�Õ�V��̑[�u�B�Z�j��w���� �Ɛ��̒n���蒅�̑��i�A1�j��w���ɂ�����n�� �o�g�҂̂��߂̓��w�g�̊g�[��A�s���{���ɂ� ��n���蒅�������Ƃ������w���̐ϋɓI���p�A 2�j��t�s���[�����ɂ�����b��I�Ȓ�����i10 ����Ώۂɍő�10�l���A�ő�10�N�ԑ����j�A�� ����ȑ�w�̎b��I�Ȓ��������Ă���ю��{ ����邱�ƂɂȂ����B
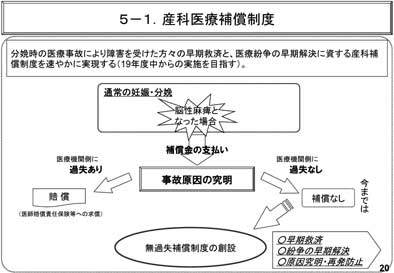
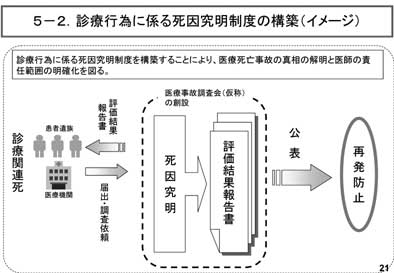
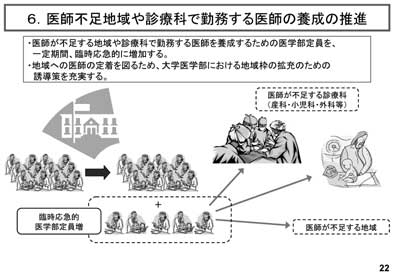
�ߓ��A�u�ً}��t�m�ۑ�ɂ��āv���� �{�E�^�}�i����19�N5��31���j���o���ꂽ�B ���̓��e�́A1�j��t�s���n��ɑ��鍑���x���ً̋}�Վ��I��t�h���V�X�e���̍\�z�i�}7�j�A 2�j�a�@�Ζ���̉ߏd�J�����������邽�߂̋Ζ� ���̐������i�}8�j�A3�j������t���̓����₷ ���E����̐����A4�j���C��̓s�s�ւ̏W���� ���̂��߂̗Տ����C�a�@�̒���̌��������A5�j ��Ã��X�N�ɑ���x���̐��̐����i���Y�Ȉ� �Õ⏞���x�A���f�Ís�ׂɌW�鎀���������x�� �\�z�j�i�}9�A10�j�A6�j��t�s���n���f�ÉȂ� �Ζ������t�̗{���̐��i�i�}11�j�i��t���s ������n���f�ÉȂŋΖ������t��{������ ���߂̈�w��������A�����ԁA�Վ����}�I�� ��������j�ł������B
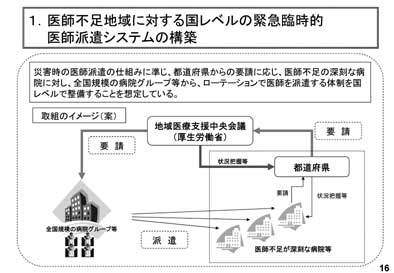
�}7

�}8
�}9
�}10
�}11
�V��Ìv��A�V�ی����Ɓi���茒�f�E����� ���w���j�A��쎖�Ɓi�n��P�A�����\�z���j�� �c���Ƃ���ƁA��Ô�K�����v��i��Ô�}�� �v��H�j�������ɂ���B��Ð��x�͑傫���ς� �낤�Ƃ��Ă���A���Ғ��S�́A����ł��Čo�� �I�Ɍ����I�Ȉ�Ð��x���ƁA�������A��Ô �������āA��L��A�̎��Ƃ��t�s�����̑� ��̎����͕s�\�ƍl����B��Â��̂��̂̔j �]�𗈂����Ă���C�M���X�ł����A2005�N�̑� GDP �䑍��Ô�x�o��8.4 ���ƕ���Ă� ��A���{�i2003�N8���j���v�����āA10���� �܂ő��z������i�h�C�c10.8 ���A�t�����X 10.4���j�A���Ғ��S�̂�Ƃ肠��A���S�Ŏ��� ������Â��ł���̂ł͂ƍl���A���̂��� ���Ă��鎞���i�n���Õ���̑O�Ɂj������ ����̂ł͂Ɣ@���Ɋ���������ł���B
�ȉ��A���{��t��̕��j�Ǝ��g�y�ю��^ �������L���B
���{��t��̕��j�A��g��
���{��t��ł́A����܂ň�ÊW���ψ��� ���ɂ����āA�Q�l�l�Ƃ��ďo�Ȃ��A�l�X�Ȉӌ� �q����_�̎w�E�A���邢�͕��ь��c�Ɍ��� �����������s���Ă����B
��Ð��x���v�֘A�@�ĐR�c�ɑ�����{��t ��̗��ꂨ��юp���́A��ÒS���҂Ƃ��āA�� ��R�c���̏�ŁA��Ð��x���v�֘A�@�Ă̖�� �_���w�E���铙�A���ǂ���Ò̐��̊m�� ��ڎw���A���ь��c��K�ȉ^�p��v�����Ă� �����Ƃł���B�i�K�I�Ɏ��s������Ð��x�� �v�̒��ŁA���ɁA����20�N�A24�N�̎{�s�����d �v�ŁA����̎�ȉۑ�́A�V������Ìv��̃X �^�[�g�A��Ë@�\�����x����эL���K�� �ɘa�A��t�E�Ō�E�����̊m�ہA��Ö@�l���x ���v�A�×{�a���̍ĕғ��A�������ׂ������͎R �ς��Ă���B��Ð��x���v�̃L�[���[�h�́A�� �ØA�g�̐��ł���A��Ë@�\�̑��݂̕��S�y�� �A�g���m�ۂ��邽�߂̒n�斈�ł̑̐��\�z���K �v�ł���B�܂��A��ØA�g�̐����厲�Ƃ��A �l�X�ȃe�[�}���d�w�I�A�����I�Ɋւ���Ă��� �̂��A����̈�Ð��x���v�ł���A��̕a�@ �ň�Â���������̂ł͂Ȃ��A��ØA�g�ɂ� ��A�n��Ŋ���������Ƃ����̂����j�ł���B
�������A��ØA�g�̐��̍\�z�́A�n��̈�� �̐����\����n���t����S�ƂȂ�Ȃ��� �A���ǂ��̐����m������Ȃ��B
�܂��A����̒n���Â̂�����̎�ȉۑ�� ����1�j��t�A�Ō�E�����̗{���A�m�ہA2�j�n�� ��Îx���a�@�A����@�\�a�@�i�n��ɂ����邠 ����j�A3�j����A��含���i�A4�j�\�z��̈� �ØA�g�̐��A5�j�����×{�A���@�A�O���A�ݑ�� �{�̂�����A6�j�������E���I�a�@�A�Љ��Ö@ �l���̒n���Âɂ�����ʒu�t���A�����A7�j�� �������@�\�A������A�f�ÉȕW�ԁA8�j��� �@�ւ̎{�݊�������A�ۑ�͑���������̐� ���Ȃ��琭��ɔɉh�������Ƃ����B
���^����
�i�\�ߒ�o����Ă��鎿�^����т���Ɋ֘A�� ���Ȏ��^�j
�i1�j����̑����F��㐧�x�ƌ��J�Ȃ̐i�߂� ���鑍���ȂƂ̌W����Ƃ��̑�ɂ��� �i��t����t��j
�i���c��C�����j
�����I�Ȑf�Ô\�͂�����t�̗{���́A���� �̒n���Â̒��ł��A�����I�ȗv���������ƍl ���Ă���B����ɑ��錟���Ƃ��āA�����̊w �p���i��c�Ɏ傽��e�[�}�Ƃ��Č������Ă��� �Ƃ���ł���B�܂��A�v���C�}���E�P�A�w��� �A�g���A���オ���߂鑍����̂�����y�і��́A �J���L�������̓��e�ɂ��Ă��������Ă���B
���J�Ȃ����߂Ă��鑍���Ȃɂ��ẮA���� �ȂƓ��l�A���J�Ȃ��W�Ԃ�������Ƃ������x �𗧂��グ�����ƒ�Ă��Ă���B����́A��t �Ƌ��̓�d�ێ��A�t���[�A�N�Z�X�A�l�������� �̐��x�Ɍq���肩�˂Ȃ����̂ł���A���J�ȔF ��Ƃ������x���Ɋւ��ẮA���{��t��Ƃ��� �͐�Δ��ł���B
�i���J�ȓ��ے��j
5���̘A�x�����ɁA�㓹�R�c��㓹���ȉ�f �ÉȖ��W�ԕ���֒@����Ƃ��Ē�o�����B�W�� �Ȃ̌������ƕ����āA�V���������Ȃ̗����グ �ɂ��Ē�Ă����B
�������W�ԉȂ̕����Ɋւ��Ă��A�F�X�Ȋw ��̐搶���̈ӌ��������Ă���̂ŁA�������� ���Ȃ���A�ŏI�I�ɗ����ēZ�߂Ă��������B
�܂��A�����Ȃɂ��Ă����J�ȂƂ��ẮA�� ���f�Â�ڎw���Ă����t�Ɍ��I�ȑ[�u���Ƃ� �Ƃ����Ӗ��Œ�Ă����B�����܂Œ@����Ƃ��� ��Ă��Ă���̂ŁA�\���ɋc�_���Ă��������B
�����
���݁A���{�v���C�}���E�P�A�w��A���{�ƒ� ��w��A���{�����f�È�w���3�w��i���{�� �w��ɂ͔F�肳��Ă��Ȃ��j�ŁA������ɂ��� ��悤�ȃJ���L���������쐬���Ă���B
�F��E�w��ɊW�Ȃ��A������ɂȂ�ׂ��J ���L���������w�K�����Ƃ������Ƃ��ؖ�����P �̓I�Ȃ��̂ł���B
����
�����ȂƂ����͉̂��Ăł���GP�i��ʈ�Áj ��ڎw�����̂Ȃ̂��B������𑝂₵�Ċ뜜�� ��邱�Ƃ́A�f�Ís�ׂ���������邱�Ƃł���B �Ⴆ�A�t�����X�ł́A�����̎d���ł����_�� �̐��サ���o���Ȃ��Ƃ���������������B
�i���c��C�����j
���{��t��̖ڎw���Ă��鑍���I�Ȑf�Ô\�͂�����t�Ɋւ���{���ł́A�t�����X���ōs ���Ă����d�̈�t�Ƌ������V�X�e�����l ���Ă���킯�ł͂Ȃ��B����������Ȃ���A �����I�Ȑf�Ô\�͂��֗^����Ƃ����ӂ��Ɏ�� �g��ł���B
�i���J�ȓ��ے��j
��{�́A����Ɠ����ł���B�����Ⴄ�̂́A ����Ɠ����Ȃ��̂������J����b�̔F��ɂ� ��A�����ڎw����t������̂ł͂Ȃ����� ������̒�Ăł���B���e�́A�����W�w ��ōl���Ă�����̂Ə\���ɒ����������̂ł� ����Ȃ�Ȃ��B
����
�ȑO�A�����a�@�Ƃ������̂�����A�����Ƃ� ���͉̂��ł��ł���Ƒ������Ă����B���� ���A���ۂɂ͂ł��Ȃ��̂�����ł���B
���݂̗Տ����C���x�́A�ŏ�������Ȃɂ� ��Ȃ��悤�Ɍ��C���2�N�ԃ��[�e�[�V������ ����ɃX�y�V�����X�g��ڎw�����̂ł���B�� �ɁA2�N�ԂɃx�[�V�b�N�ȑ�����Ƃ��Ă̔\�� ��t����Ƃ������Ƃ�����Ă���ɂ��ւ�� ���A�����V���ɑ����Ȃ��o���Ă����ƍ����� �����B����ɍs���O�ɁA�����f�È�Ŋ��҂� �~�߂��A���Ƀl�b�N�ɂȂ��Ă��܂��B
�����Ȃ̂���������̌��C�㐧�x�Ƃ������� ��r���Ȃ���i�߂Ă����Ȃ��ƁA�ʂ̂��̂�V ���ɍ��Ƃ����j���A���X���A�}�X�R�~�ɂ�� �āA�I�t���R�̏������f���A�Đf�Â������� �Ƃ����悤�Ȃ��ƂƓ����悤�Ȃ��Ƃ�����Ă��� �����B�����͑����Ȃ��ł���Ƃ������Ƃ�F�� ���Ă���B�������A�����������c�A���_�͈�� �o�Ă��Ȃ��B��������J�Ȃ��}�X�R�~�ɗ����� ���܂��ƈ�Â̌���͔��ɍ������Ă��܂��B ���J�Ȃ͂�����������蔽�Ȃ��Ă������������B
�i���J�ȓ��ے��j
�����Ȃ��o����Ƃ������Ƃ����������Ƃ͂� ���B�R�c��ɂ��ꂩ�玐��Ƃ������Ƃ͂����� ���Ă���B
�i���c��C�����j
�����Ȃ��摖���Ă��邪�A���A����ł���� ���邱�Ƃ́A�w�p���i��c�Ɏ��₵�Č������� ���������Ă���B���̒��ŁA�v���C�}���E�P�A�w ��A�֘A3�w��Ɠ��e�̌������l�߂Ă������� �Ă���B����A�w�p���i��c�Ō���������ŁA ���{��t��̂͂����肵����������������B
�i2�j�]���A��w�a�@�i��ǁj����̈�t�h�� ���F���Ƃ���Ă��邪�A���̕⋋�i�����j�� �ǂ������a�@�����ׂ����B�܂��A���J�Ȃ� ������}�O�l�b�g�z�X�s�^���i���I�z��j �̂����A�����a�@�@�\�͎�������Ă��邪�A �n��Ƃ��đz�肳���\�z���������������� �����B�i��t����t��j
�i���J�ȓ��ے��j
����܂ň�t�̋����͑�w�ɔC���Ă����B�� �����A��t����w�ɏW�܂�Ȃ��Ȃ��Ă����B�� �w�͍ő�̃}�O�l�b�g�z�X�s�^���ł��邱�Ƃ� �m���ł��邪�A�]���قǑ�w�����ōs����Ƃ� �����Ȃ��B
��{�I�ɂ́A�ǂ��̕a�@�����̒n���Â̒S ����Ƃ��āA�n���Â�S���Ƌ��ɂ��̒n��� ��t�h���@�\�������x�̖����������ė~�����B
�a�@�̈ӌ��Ŕh������̂ł͂Ȃ��A���̈�� �̐��m�ۂ��ǂ̂悤�ɂ��邩���e���ł���Ă� ���������A�����Ń}�O�l�b�g�z�X�s�^���Ƃ��� �@�\���ė~�����B
�����łőS�Ęd����Ηǂ����A�o���Ȃ��ꍇ �ɂ͒����őΉ�����Ƃ����d�g�݂ł���B
�����a�@�@�\�ɂ��ẮA�����x���ł̑Ή� �ɋ��͂��Ă����Ƃ����p�����Ƃ��Ă��邵�A�e ���ɂ��鍑���a�@�ɂ��ẮA���̈�Ís���� ���͂��Ă����͓̂��R���ƍl���Ă���B
�i���c��C�����j
�����A�}�O�l�b�g�z�X�s�^���̑��k�������� �����ɂ́A�q�g�A���m�A�J�l���S�Ĉ�ɏW�� ���Ă��܂��̂ł͂Ȃ����A����̕a�@���܂��� ���敾���Ă����̂ł͂Ȃ����Ɗ뜜���Ă����B ���ɁA�ꕔ�̎��I�a�@�O���[�v����t�̕����� �݂ɏ��o���āA�����B�̃O���[�v�̒��ł�� �J�肷��̂ł͂Ȃ����Ƃ�����肪����B
����Ɋւ��ẮA���̏�ł����Ȃ�Ȃ��悤 �咣���Ă��������B�܂��A�n��ɂ����Č����� ������Ȃ��悤��t��Ƃ��āA�n���Ñ� �c��̒��Ŏ��g��ł������������B
�v�]
��w�͌����ă}�O�l�b�g�z�X�s�^���ł͂Ȃ��B
���m���̈�Ì��ꂩ�猩�Ă��A���݂̈�t�� �͈��|�I�ɕs�����Ă���B����́A��Ô�̗}������q�����Ă���ƍl���Ă���̂ŁA���J�� ���\���ɔF�����Ă������������B
�܂��A�ꎟ�~�}��ÂƂ����̂́A��t��A �g���Ƃ�A��Ԑf�Â��[�������悤�ƍl���Ă� �邪�A�P�Ƃ̈�t��ł͂ł��Ȃ��ł���B ����́A��t��m�̘A�g���厖�ł���Ƃ��� ���Ƃ��A�s�[�����Ă������������B
����ɁA���C��̓A���o�C�g���֎~����Ă� �邪�A2�N�ڂ̌��C��̃A���o�C�g�ɂ��ẮA �F�߂Ă����������A�ɘa���Ă������������B
����
���J�Ȃ́A��t�s����肪�����������́A�V ��t�Տ����C���x���n�܂��Ă���ł���ƔF�� ���Ă���̂��B
�܂��A���C��̒�����팸���铙�̈Ă����� ��Ă��邪�A���ۂɂ�������ǂ̂悤�ɂ��� ���ƍl���Ă��邩��̓I�ɂ��f���������B
�i���J�ȓ��ے��j
��w�Ɏ���t���W�܂�Ȃ��Ȃ����̂́A�V ��t�Տ����C���x���������ƂȂ������Ƃɂ͎� ���Ƃ��ĔF�����Ă���B�������A������~�߂� �猳�ɖ߂�̂��Ƃ����Ɩ߂�킯�ł͂Ȃ��ƍl ���Ă���B����܂ő�w�ɗ�����Ă������� �������������̍s���̒��ŁA�e�n��ł̈�t�m �ۑ̐���V���ɍ\�z�������Ȃ���Ȃ�Ȃ��� �l���Ă���B
�܂��A�Տ����C��̒萔��z�u�̌������̋� �̓I�Ȍv��ɂ��Ă͖��肾���A����A�l�߂� ���������B
�v�]
�}�����a�@�ł́A�݉@���������Ȃ��Ȃ��Ă���B
�܂��A��È��S�̊m�ہA������A���㌤�C ��̎w���A���҂���̃N���[���Ή��A�O�����A �Ζ���̎d�������ɑ����Ă���Ƃ�����Ôw �i���ӂ݂Č����������������B
�i���c��C�����j
�}�N���I�����@�ɂ́A��t�𑝂₷�Ƃ����c �_�����邪�A�������V���ȍ����̊m�ۂ��Ȃ� �ƁA���̖��͌��E�ɂ��Ă���Ƃ����̂����� �ł���̂ŁA���ݎ��g��ł���Ƃ���ł���B
�i3�j����܂œ��{�̈�Â͕a�f�A�g�ŕ��S�� ����ɗǂ������B����A�a�@��������� ����������A�a�@�̕��j�ɂ��Ă��������� ���B�܂��A�a�@�ɂ����鐳��Ȑf�Õ�V�̒� �߂͂��邩�A���q�˂������B�i��t����t��j �i���J�ȓ��ے��j
���̏�Őf�Õ�V�ɂ��Ă͂͂����肵���� �������Ȃ��B
�㐭�ǂ́A���㋦�����ǂ��Ă���ی��ǂɑ� ���ėv�]���Ă�������ł���̂ŁA�����̓��e ��ی��ǂ֘b���Ă��������B���ɁA�a�@�Ζ��� �ւ̕��K�v�ł���Ƃ������Ƃ͏�X�F���� �Ă���B�{���̈�t��̐搶���̈ӌ����\���� ���~�߂āA���N�̗\�Z���X�\���Ɍ������Ă��� ��悤�w�͂������B
�i���c��C�����j
����̈�Ö@�����́A�n���ØA�g�̐����� ���\�z���邩�Ƃ����̂���Ԃ̃|�C���g�ł� ��B���̒��ŁA�e�a�@�E�f�Ï��̒n�搫����� ���������Ȃ���A�n���Ñc��̏�Œn ���Ò̐��̍\�z�����g�݂����B
����
���J�Ȃ́A�a�@�͐��O���ɓ����A�J�ƈ�� �ߑO���͐f�ÁA�ߌ�͉��f�A��͋~�}�Ή����� �悤�͂�����ƌ����Ă���̂ɂ�������炸�A �����̊m�ۂ��l���Ȃ��Ƃ������Ƃ͗L�蓾��� ���B�����܂ł͂����肢���̂ł���A���J�� �Ƃ��Ă��������m�ۂ�����Œ��铙�A�ӔC �������Ă����Ȃ���Έ��Ղɂ����Ă�����B
�i���J�ȓ��ے��j
��������̂��ߐf�Õ�V���Ő���𐄐i���� �Ƃ������Ƃ͎����Ă���B��̓I�ɉ��ɂ����� �Ƃ����̂͌����Ȃ��B�C�����Ƃ��Ă͏\���F�� ���Ă���B�����ň�Â��i�ނƂ͍l���Ă��Ȃ��B
�v�]
���N�̐f�Õ�V����ŁA�݉@������30 ���A �Ō�t�䗦��70�����A������������������_ �Ŗw�ǂ̈�Ë@�ւ͂���グ�ł���B���Ȃ̎{ �݂ł���A�������̉����n��×{�^�ő� ���ł��邪�A�O�Ȍn�̋}������Ë@�ւ��S�Ė� �����ɂȂ�A�O�Ȍn���ǂ�ǂ�Ȃ��Ȃ�B�� ������ƎႢ��t���O�Ȍn��ڎw���Ȃ��Ȃ�A 10�N��A20�N��ɂ͊O�Ȍn����t�s���ɂȂ� ���A���Ԃ������Ă���B
�ȑO���A���J�Ȃ͈�Ô���팸���邱�Ƃ� �l���Ă��邪�A����́A�N�����Ō����N�� �����Љ�ی����ƑS���������Ƃł���B���A�N��l�Ƃ��Č��J�Ȃ̐����S���҂��ӔC���Ƃ� �Ȃ��Ƃ������ӔC�Ȋ����x�z�̈�Ð��x������ ���ƂɂȂ�B���낻���Ð��x�ɂ��Ċ����x �z�̐ӔC���Ƃ�Ȃ��̐����Ă������������B
��X���{��t��́A�s���{���A�s�����ł̈� �����Ƃ��A���J�Ȃ̐���������Ɏ������� ����B��������X�����e���Ȃ���Γ��{�̈� �Â͕���B���܂ł����{��t��������� ��悤�Ȑ���͂�߂Ă������������B
�i���J�ȓ��ے��j
�}�����a�@�̖��ɂ��ẮA�Y�ȁE������ �̈�t�s���̖��Ɠ��l�ɘb�͂������Ă���B
�a�@�̑̐������鎖����t�s����Ɉ� �ʘ_�Ƃ��Ē��Ă��邪�A��̓I����ɂ� �ẮA�܂��m�b������Ă��Ȃ��Ƃ���ł���B ����A��̍�Ƃ��Ĉ�t��̐搶���̂��ӌ��� ���f��������������肪�����B
����
�Љ��Ö@�l�ɂ��āA���{��t����� �I�Ɍ��J�Ȃɂǂ̂悤�ȗv�����������Ă���� ���B�Ⴆ�A�����łɂ��Ă̌��œ��͗v���� �Ă���̂��B���邢�́A���J�Ȃ͍����Ȃƒ��� ����Ă���̂��B
�i���J�ȓ��ے��j
�����łɊւ��ẮA�@�l���l�J�ƈ�Ȃ̂� �ō�������͕̂��ʂł͍l���ɂ����B�Ő��[�u �ɂ��Ă͓���Ƃ���������g��ł��������B
�i���c��C�����j
�S�����Ⴄ�̂ŋ�̓I�ȓ��e�ɂ��Ă͐��m �ɂ͔c�����Ă��Ȃ����A�Ő������Ɍ����Ă̗v �]�����ɏ����ł̌��ł͎�����Ă���B
�i4�j�a�@�A�L���f�Ï��̍���ɂ��āA�܂��A �J�ƈ�̈ʒu�t���ɂ��āA���エ��ь��J �Ȃ�茩���������������B�i�啪����t��j
�i���J�ȓ��ے��j
�e�n��ɂ����āA���̈�Ë@�ւɂ�������� ��ǂ��l���Ă������������ƌ����Ă����B�e�n ��ɂ�����@�\���������肵�ė~�����ƍl���� ����B�����Č����ƁA�ǂ��̈�Ë@�ւ������@ �\�ŁA�f�p�[�g�݂����ɉ��ł����܂��Ƃ����� �Ƃ������̂��Ƃ������Ƃ́A����A��Ë@�\�� �������̂��悭�l���Ă������������ƐF�X�ȏ� �Ō����Ă���B
�J�ƈ�ɂ��ẮA���ʂ͐f�Ï��Ǝg���Ă� �邪�A������₷���������A�������Ƃ��Ďg�� ��Ă����ʓI�Ȃ��̂ł���Ǝv���B
�i���c��C�����j
����܂Œn��̐f�Ï����邢�͌��I�a�@�ȊO ���ʂ����Ă��������͔��ɑ傫���d���~ �߂Ă���B
�l�I�Ȉӌ��ɂ͂Ȃ邪�A���{�͒��Ô�� ���ŁA���Ɏ��̍�����Â���Ă����B�� ��͒n��ɂ�����f�Ï��̐搶���A���I�E���I �̐搶���ɂ�錣�g�I�ȓw�͂ɂ���Ďx����� �Ă������̂ł���B����ɑ�����J�Ȃ̈�� �@�����Ƃ����̂́A���ɑ�Ƃ��Đ��{�E�^�} �̒��Ō��܂��Ă������Ƃł��邪�A���x������ ���Ċ�����̂́A�����J���Ȃ�2�N�Ԃ��ƂɃ| �W�V�������ς��A2�N�Ԃ̎��тŃL�����A�A�b �v����A�]�������Ƃ����V�X�e�������ɋ� ���B���̂��߁A��Â̌����������ƕ]�����A ���_�E�����_���������Ă����Ƃ�������ł� �Ȃ��Ƃ����̂�������B�����ɑ����t ��Ƃ��Ă̊ւ�肪�ɂ߂ďd�v�ł���ƍl����B
����̐��x�����ɂ����ẮA��Ò̐��� �ĕ҂Ƃ����̂����ɑ���������Ă��Ă���B
���̉��v�ɓ������ẮA�V���Ȉ���I�ȍ��� ��t����Ƃ����̂��ő�̉ۑ�ł���B���̒� �Ō��I�E���I��Ë@�ւƂ����`�ł͂Ȃ��A�n�� �̈�Ò̐����@���ɒn����������Ȃ� ��n��̃j�[�Y�ɉ����邱�Ƃ��ł���悤�A�a �@�E�f�Ï��̋�ʂȂ��A�g���č\�z���Ă����� �Ƃ��d�v�ł���B����Ƃ������a�@�A�f�Ï��� �����͋ɂ߂ďd�v�ł���Əq�ׂĂ����B