第14回沖縄県医師会県民公開講座
ゆらぐ健康長寿おきなわ
慢性腎臓病〜なぜ多い沖縄の腎不全〜

理事 玉井 修

今回は急増する糖尿病性腎症によって増えて きている慢性腎臓病について取り上げ、全国で 2番目に多いとされる沖縄の人工透析の現状を 何とか啓発したいと考えこのテーマと致しまし た。人工透析は患者さん自身に多大な負担とな り、社会生活において大きな障害となるだけで なく、大きく考えれば国の医療財源を大きく圧 迫する原因ともなります。透析治療の回避の為 に違法な臓器売買が発展途上国において問題に なっており、これは単に日本の医療に関わる問 題ではなく、社会問題、犯罪組織にも関与する 国際問題にも拡大していきます。しかし、そも そもなぜ腎不全が生じるのか、人工透析という ものがどういったものか、沖縄がいかに人工透 析患者が多いのかはあまりよく知られていない のが現状です。
公開講座は今回も700人を超す聴衆でいっぱ いとなり、健康に関する県民意識の向上がもは やブームではなく、しっかりとした地盤を形成 しているのを感じました。
司会は私が務め、まず初めに、沖縄県医師会 から真栄田篤彦常任理事よりご挨拶を頂きまし た。続いて仲宗根正県福祉保健部保健衛生統括 監にご挨拶いただき、進行を沖縄県立南部医療 センター・こども医療センター腎リウマチ科部 長の和氣亨先生にお願いし、いよいよ講演が始 まりました。
先ずは、和氣亨先生より腎臓の果たす役割と 解剖学的な位置など、講演内容の理解に必要な 事をわかりやすく解説して頂きました。引き続 き、「意外に多い慢性腎臓病」と題して、琉球 大学医学部血液浄化療法部助教授の井関邦敏 先生より御講演頂きました。講演の中で沖縄県 の腎不全が急激に増加し、特に糖尿病性腎症の 割合が多く、400人に1人が透析を受けている 現状は人口比で全国で2番目に多いというショ ッキングなデータを示して頂きました。また透 析に導入される年齢が比較的若いのが特徴で、 その原因として糖尿病や高血圧などの継続加療 が充分になされていない可能性を指摘して頂き ました。なんくるないさではどうにもならない のですね。慢性腎臓病( Chronic Kidney Disease)は、糖尿病をしっかりコントロール し、血圧の厳重な管理を行うことで進行をくい 止める事ができます。医師もこの事に関してし っかりと患者さん側に伝える義務がありそうで す。引き続き「増え続ける糖尿病透析患者」と 題して、すながわ内科クリニック院長の砂川博 司先生より御講演頂きました。糖尿病の病期進 行によって徐々に腎機能が低下する事を解説し て頂きました。自覚症状に乏しい時期にいかに 腎機能維持に関しての意識を持って頂くかが鍵 の様です。またメタボリック症候群に関しても お話頂き、肥満がもたらす様々な問題がドミノ 倒しのように最終的には糖尿病や腎不全にいた るという道筋をわかりやすく説明して頂きまし た。はるか上流にある肥満の解消が肝要である とお話して頂きました。次に「腎不全にならな いために」と題して、豊見城中央病院副院長の 潮平芳樹先生より御講演頂きました。糖尿病治 療薬や降圧薬などの適切な使用により多くの慢 性腎臓病の加療が可能であり、集学的治療によ って大きな治療効果が期待できる事をお話頂き ました。また鎮痛剤や感冒薬の使用により腎機 能が悪化する事があり、腎機能が低下している 患者さんは服薬に関しては主治医とよく相談し て欲しいとのアドバイスを頂きました。
講演終了後フロアからの質問用紙を回収して、 講演者をパネラーとしてパネルディスカッション を行いました。和氣亨先生の巧みな進行で、和 気あいあいとした中、途中会場が笑いに包まれ る事もあり時間が経つのも忘れておりました。 フロアからは、お酒は少しぐらいは良いのです か?などの面白い質問もありましたが、昨今の 病期腎移植問題に関連して腎移植の現状につい ての質問が多く寄せられていました。腎移植に 関しては今回多くの時間を割かず、後日その事 に関して別の講演会が計画されていると和氣亨 先生よりご案内がありました。フロアからは慢 性腎臓病(Chronic Kidney Disease)に関して もっと県民に啓発すべきです、という有り難い ご意見も頂戴しました。慢性腎臓病の存在を正 しく伝え、一人でも多くの腎不全患者を減らす 事が急務です。県民に慢性腎臓病を理解して貰 うための素地を作る必要性を感じました。
私自身も苦い経験があります。高血圧で通院 中の患者さんに、クレアチニンが上昇してきた 事を指摘して、しっかりと血圧のコントロール をしないと腎不全になってゆくゆくは透析にな ってしまいますよとムンテラしたら、血圧の治 療をして透析の話をするのはあなただけだと立 腹して、顔を真っ赤にしてその患者さんは帰っ てしまいました。血圧の薬をもらいに来たの に、透析になります等と縁起でもないことを言 うなということでしょう。医師は時に患者さん に厳しい事を言わなくてはならないことがあり ます。そんな時素直にその事に耳を傾けてもら えるか、またはこの様に一気に信頼関係を破壊 してしまうかは日頃の人間関係に信頼が裏打ち されている必要があります。広報活動は畑を耕 す事に似ています。どんなに種を蒔こうとも、 コンクリートの上では植物は育ちません。豊穣 な土地に蒔いて初めて植物は育ちます。県民公 開講座はそこに来場している人、また来場して いる人の周辺にじわりじわりと医師の気持ちを 伝える重要な役目を担っていると思っていま す。時に厳しいことを言わなくてはならない先 生方の真意が正しく伝わり、ひいては患者さん に良い医療が届く為にもこの様な地道な広報活 動はあり続けたいと願っています。
講演の抄録
座長ごあいさつ

沖縄県立南部医療センター・こども医療センター
腎リウマチ科部長 和氣 亨
昭和53年 那覇高校卒
昭和59年 筑波大学医学専門学群卒
昭和63年 県立中部病院卒後臨床研修終了
昭和63年 県立宮古病院内科勤務
平成3 年 県立八重山病院内科勤務
平成5 年 県立南部病院内科勤務
平成18年 県立南部医療センター・こども医療センター腎リウマチ科部長
所属学会:日本透析学会専門医
日本腎臓学会広報委員会沖縄県キーパースン
日本内科学会、リウマチ学会
慢性腎臓病はどんな病気?
どこかで聞いたような気もする病名ですが、 実はほんの数年前に国際腎臓学会が提唱したば かりの新しい病名で、英語のChronic Kidney Disease(以下CKDと略)を日本語にしたもの です。血液・尿・レントゲンなど腎臓の諸検査 で、何らかの異常が3ヶ月以上続けてみられる 状態がCKDで、例えば「去年の検診で蛋白尿 があり今年もまた蛋白尿といわれた」などは典 型的なCKDです。
慢性腎臓病って多いの?
急性・慢性の腎炎や、高血圧、糖尿病、動脈 硬化、膠原病、遺伝病などさまざまな病気が CKDの原因です。CKDは進行度によってステ ージ1から5に分けられ、そのうちステージ3以 上(腎機能が中等度以上に低下)の、放ってお くと将来腎臓が悪くなる可能性のある人は、日 本人成人の20%弱、約2千万人と推定されてい ます。詳しく知りたい方は、これからはじまる 井関邦敏先生のお話をお聞きください。
慢性腎臓病は治るの?
早期に発見されて適切な医療を受ければ、 CKDの大部分は治るかまたはそれ以上進行し ません。それなのにCKDが問題になるのは、 この病気には自覚症状がなく治療の開始が遅れ てしまう人が多いからです。いったん進行して しまってからの治療は、進行を遅らせるのが精 一杯で、治すことは難しくなりますが、最近の 治療の進歩について、潮平芳樹先生のお話をお 聞きください。
糖尿病は何の関係があるの?
CKDが進行して透析を受ける方が全国で増 えています。その原因で一番多いのが実は糖尿 病なのです。糖尿病は早期発見して生活習慣を 改善し、必要な治療をしていれば透析にはなり ませんが、現実には多くの方々が糖尿病合併症 である腎症になり、透析が必要になっていま す。どうすれば合併症を起こさずにすむのか、 砂川博司先生のお話をお聞きください。
沖縄の腎不全(透析)の現状はこうです!
平成17年の沖縄県の透析患者は3,600人で、 県民百万人当たりの比較で全国6番目、同年一 年間で新たに透析を開始した新患者数496人は 全国2番目の多さでした。糖尿病がその半分近 くを占め、平均年齢が全国一若いのが特徴で す。新患者が多いということはこれから患者数 が増加していくことを意味し、若くして透析に なっているのは、十分な治療が行われず病気の 進行が早かったか、進行するまで放置されてい たことを表しています。沖縄には糖尿病予備軍 というべき肥満者が極めて多い状況があり、こ のままでは沖縄の腎不全患者は増え続けるばか りです。
ではどうすればいいの?
日本は世界で一番透析患者が多い国で、その なかでも特に多い地区であるこの沖縄県が、世 界に先駆けて透析になる人を減らすことができ れば、これからの世界のモデルになります。そ のために必要なのは高度で最先端の医学や高額 な医療などではなく、1)生活スタイルを見直し て肥満を解消し、2)検診を受けてCKDを早期 発見し、3)腎不全にならないよう積極的に治療 することです。
本日の県民公開講座で学んだことを、ご家 族・ご友人、ひとりでも多くの方にお伝えくだ さい。県民ひとりひとりが自分自身と自分の家 族の健康づくりに取り組めば、そう遠くない将 来沖縄の透析患者は減りはじめます。健康長寿 県の名誉を取り戻すことも夢ではありません。
「意外に多い慢性腎臓病」〜早期発見・治療の重要性〜

琉球大学医学部血液浄化療法部助教授
井関 邦敏
昭和49年3 月27日九州大学医学部卒業
昭和49年5 月27日福岡赤十字病院内科研修医
昭和50年5 月19日九州大学医学部附属病院(研修医)
昭和56年11月16日九州大学医学部附属病院助手
昭和57年7 月1 日米国、南カリフォルニア大学医学部腎臓部門
昭和62年1 月16日九州大学医学部附属病院第2内科(助手)
平成元年4 月1 日琉球大学医学部附属病院第3内科(講師)
平成7 年5 月1 日琉球大学医学部附属病院血液浄化療法部(助教授)現在に至る
資 格:認定内科医、認定透析医、認定透析指導医、認定腎臓専門医、認定腎臓指導医
評議員:日本腎臓学会、日本透析医学会、日本高血圧学会
いまなぜ慢性腎臓病か?世界の潮流
わが国は世界でも有数の透析大国であり、国 民の約500名に1人が透析を受けています(沖 縄ではさらに400人に1人です)。特に、糖尿病 による透析患者数は増加の一途をたどっていま す(図1)。この背後には膨大な数の透析予備軍 である慢性腎臓病(CKD=Chronic Kidney Disease)患者が存在していることが最近明ら かになりました。腎機能の指標である糸球体濾 過率(GFR=Glomerular Filtration Rate)が 60 ml/min/1.73m2未満(世界的な基準のステ ージ3=中程度の腎機能低下にあたる)の人口 は、20 歳以上で全人口の約18 %(約1800 万 人)、50未満は4.3%(約420万人)と推計され ます。血清クレアチニンが2mg/dl以上の方は 平均約5年で透析に移行しますが、2mg/dl以 上のCKD頻度は検診データ数の変動にもかか わらず約0.2%前後(千人に2人)と一定です (沖縄県総合保健協会の資料による)。
更に、循環器医の立場から、重要な指摘がな されています。腎機能が悪ければ悪いほど (CKDのステージが増加するほど)、心血管疾 患の発症危険度が高まるのです(心腎連関)。 これ以外にも、原因の如何を問わない総死亡 や、総入院も腎機能の低下の程度に従って高く なることが大規模疫学調査によって明らかにな っています。
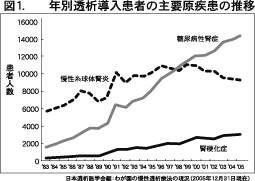
CKD予備軍とは
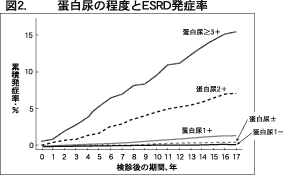
CKD の発症には様々な原因がありますが、 もともと腎臓に原因がある場合と、糖尿病や肥 満に伴って2次的に起こってくるものがありま す。特に高血圧、糖尿病や喫煙は心血管病発症 のリスクですが、CKDのリスクにもなります。 CKDは多くの場合、自覚症状がなく尿異常か ら始まり、徐々に腎機能が低下して末期腎不全 に進行します。CKDの後期になってからでは、 血圧や脂質のコントロールなども難しくなりま すので、出来るだけ早期に発見し、治療するこ とが重要です。これまでに報告された透析導入 の発症危険因子のなかで最も鋭敏で簡便な検索 法は試験紙法による検尿(蛋白尿)です。蛋白 尿の程度別(マイナスから3+ 以上までの5 段 階)に透析導入例の発症率をみてみますと、蛋 白尿が多いほど高い事が分かります(図2)。高 齢になると腎機能が低下しますが、蛋白尿を伴 わなければ透析導入が必要になるほどは低下し ません。検尿以外の項目では血圧が重要です。 血圧値は高いほど、性別に関係なく透析導入が 増えます。
高血圧は患者数が多いこと、降圧薬で治療可 能であることを考慮すると、血圧コントロ−ル の重要性が伺えます。肥満は蛋白尿発症および 透析導入の有意な危険因子で、とくに男性にお いて肥満の影響が大です。なぜ男女差があるの か不明ですが、男性では女性に比し生活習慣、 治療コンプライアンスが悪いのではと考えられま す。空腹時血糖値:126mg/dl以上では糖尿病の 可能性が高く、透析導入率も高くなります。
いま何が必要か?予防対策
CKDは進行すれば必要な薬物の数が増える ばかりでなく、効果が限定されます。また心血 管疾患を発症すれば活動範囲が狭められ日常生 活の質が低下します。薬を処方されて、安心し てはいけません。定められた治療目標にコント ロールされているかどうか、定期的に経過をみ てもらう必要があります。
世界腎臓デー(World Kidney Day)が2006 年度より制定され世界的規模で予防対策が模索 されています(毎年、3月の第2木曜日)。これ にはCKD対策が専門医だけのものではなく、 一般医、コメディカル、患者、行政、保険者、 社会一般に広く認知・理解され、大きな運動と ならなければ、透析や移植を必要とする腎不全 や心血管疾患などの合併症の予防・減少という 大目標を達成できない、という熱いメッセージ が込められています。
「増え続ける糖尿病透析患者」〜その予防と治療〜

すながわ内科クリニック院長
砂川 博司
<取得資格>
日本内科学会認定 内科専門医・指導医
日本糖尿病学会 専門医・指導医
日本腎臓病学会 専門医
日本透析学会 認定医・指導医
1983年3月 信州大学医学部医学科卒業
1993年4月 沖縄県立中部病院内科医長(腎臓病・糖尿病担当)
1995〜96年 米国オレゴン州オレゴン・ヘルス・サイエンス大学医学部腎臓内科
留学
1999年4月 沖縄県立中部病院 内科副部長(腎臓病・糖尿病担当)
2003年4月 沖縄県立中部病院地域医療連携室長兼内科副部長
2006年3月 すながわ内科クリニック開院
本県における糖尿病患者数は6万人前後で、 その半数(約3万人)は未治療であるといわれ ている。糖尿病予備軍を含めると患者数は20 万人前後と推測され、糖尿病の予防・早期発 見・早期治療は急務である。
一般に、空腹時血糖が126mg/dl以上または 随時血糖が200mg/dl以上、75gブドウ糖負荷試験で2時間後の血糖が200mg/dl以上あれば、 糖尿病と診断される。高血糖が持続すると様々 な臓器に障害が生じ、「糖尿病性合併症」を発 症する。代表的なものに腎臓に障害をきたす 「糖尿病性腎症」、失明のおそれのある「網膜 症」、手足にしびれや痛みを生じ、時には切断 にいたる「神経症」がある。糖尿病は特に細く て小さな血管にダメージを与える病気である。 腎臓や網膜は細小血管が集中している臓器であ るため、特に障害が起こりやすい。進行した症 状として、「網膜症」は眼のかすみや視力低下、 「神経症」は手足のしびれ、痛みなどがある。 しかし、「糖尿病性腎症」は蛋白尿が出ても自 覚症状が無く、下肢の浮腫(むくみ)が出ても ひどいむくみでない限り重篤感がない。そのた め治療への取り組みが遅くなる傾向にあり、腎 症患者数増加の一因となっている。
1998年、「糖尿病性腎症」は我が国透析導入 疾患第1位となったが、沖縄県ではこれより早 い1997年に1位となり、その後も増加の一途で ある。2005 年の透析導入患者数は全国で約 36,000人だったが、その42%を糖尿病性腎症 患者が占めていた。導入時の平均年齢は64.9 歳。全透析患者約26万人の31.4%は糖尿病性 腎症患者である。
本講座では、はじめに糖尿病性腎症について 以下の項目に沿って説明する。
(1)糖尿病性腎症とは?
(2)なぜ糖尿病で腎障害がおこるのか?
(3)糖尿病性腎障害がなぜ問題になるのか?
(4)糖尿病性腎障害を早く発見する方法は?
(5)糖尿病性腎障害の進展予防と治療法は?
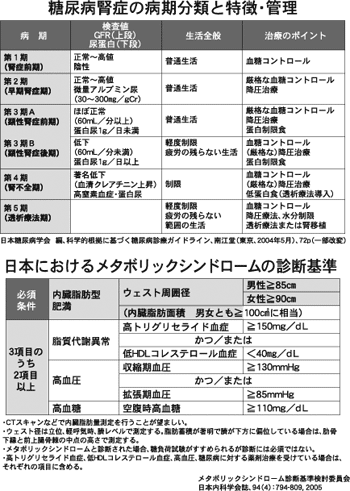
次に今話題のメタボリックシンドロームを通 して、腎症の発症要因である糖尿病予防につい て考える。さらに、過食、肥満(内臓肥満)、 運動不足が糖尿病のみならず、高血圧・高脂血 症・腎臓病の発症に大きく関与していることを 確認していく。
「腎不全にならないために」

豊見城中央病院副院長
潮平 芳樹
<資格>
内科専門医・指導医
腎臓内科専門医・指導医
透析専門医・指導医
リウマチ登録医・リウマチ専門医
<評議員>
日本腎臓学会評議員
日本透析学会評議員
日本リウマチ学会評議員
日本内科学会九州支部評議員
1980年 千葉大学医学部卒業
1985〜97年 県立中部病院内科勤務
1989年 東京女子医大にて腎移植研修、名古屋市立大学第3内科にて腎移植病理研修
1992〜93年 オレゴン健康科学大学腎臓内科及び腎移植部門留学
(Oregon Health Sciences University)
1997年〜 県立那覇病院内科勤務
1999年〜 豊見城中央病院内科勤務
腎臓病は検診で蛋白尿や腎機能低下(血液検 査)がわかる程度で、血圧の上昇や足のむくみ で気づく事もありますが、実際はかなり進行す るまで自覚症状はない事が多いです。それで腎 臓病と疑われたり、あるいは検診で腎臓病を指 摘された場合、検査や治療をきちんと受けるこ とが重要です。腎臓を悪くならないようにする ためには、腎臓病の患者さんがきちんと通院し て治療を受けているか、あるいはクリニックや 病院で適切な治療を提供されているかの2点が 大事です。
まず、はじめに腎臓病の診断と病期、あるい は重症度を確定する検査をします。初期には血 液検査、尿検査、必要に応じて腎生検(腎臓の 組織を調べる検査)を行います。腎炎の治療と しては副腎皮質ホルモンや免疫抑制薬などが使 われます。腎機能が正常の半分以下になってき ますと(保存期腎不全と言います)、これらの 薬はあまり効かなくなってきます。この時期以 降の治療の良し悪しが腎臓の寿命を決めてしま います。塩分制限(1日6〜7g)、肥満予防(と くに本県では重要課題)、禁煙、適度な運動が 基本です。腎機能が30%以下になってきます と、蛋白制限(1日0.6〜0.8g/kg)も必要にな ってきます。推奨される治療は1)血圧は 130/80mmHg以下を目標とし、ACE阻害薬や アンギオテンシン受容体拮抗薬、長時間作用型 のカルシウム拮抗薬などの降圧薬が推奨されて います。2)糖尿病の方は空腹時血糖110mg/dl 以下、食後血糖180mg/dl以下、HbA1c 6.5% 以下、3)高脂血症( L D L コレステロール 100mg/dl以下目標)、4)高尿酸血症(6mg/dl 以下目標)、5)貧血の是正、6)経口吸着薬など があります。その他の注意事項としては、鎮痛 剤や感冒薬などは腎機能を低下させる事があ り、注意が必要です。
腎臓病を疑われたり、指摘されたら、放置せ ず是非かかりつけの先生か腎臓専門医に相談し て下さい。