子宮頸癌の放射線治療
琉球大学医学部附属病院放射線科戸板 孝文、村山 貞之
同 産婦人科長井 裕、青木 陽一
【要旨】
子宮頸癌は近年再び若年女性を中心に増加傾向にある。放射線治療は手術ととも に根治性をもつ治療法として重要な役割を果たしてきた。沖縄県内においては、コ バルト装置が用いられ専門医不在のまま治療が行われていた時代は重篤な晩期合併 症が頻発し、残念ながら信頼性が高い治療法とはいえなかった。しかし近年は、治 療装置及び技術の急速な進歩と専門医の増加により、安全で根治性の高い治療法と して認知されつつある。化学療法を同時に行う「同時化学放射線療法(CCRT)」 はエビデンスレベルの高い治療法であり、琉大病院では全国に先駆けて積極的に適 用されてきた。今後更に有効な化学療法レジメの開発とともに、手術可能のI,II 期 例に対する適応拡大も重要な課題である。強度変調放射線治療(IMRT)等の更に 高度な治療法の開発とともに、質の高い多施設共同臨床試験の実施に向けたシステ ム整備を進めていく必要がある。
はじめに
子宮頸癌は長らく減少傾向といわれてきた が、近年特に若年女性を中心に再び増加傾向に あるという。発癌にはヒトパピローマウイルス が関与するとされ、初性交の低年齢化等の影響 によるものと考えられている。最近話題のがん 予防ワクチンによる一次予防とともに、検診に よる二次予防、すなわち早期発見が期待されて いる。ごく早期の上皮内癌にて発見されれば円 錐切除により子宮を温存しほぼ100 %完治する が、検診率は依然十分ではないのが現状であ る。沖縄県は全国的にみて患者数が多い特徴が ある。
子宮頸癌放射線治療の実際
子宮頸癌の放射線治療は、子宮頸部の原発病 巣とともに骨盤内のリンパ節領域もターゲット とした「外部照射」と、腟・子宮内部から集中 的に高い線量を直接投与する「腔内照射」の組 み合わせにて行われる。
外部照射は高圧X 線を発生するライナック治 療装置(図1)により行われる。以前放射線治 療の代名詞であった「コバルト」治療装置は現 在用いられていない。治療計画は、X 線透視像 上の骨解剖に基づく2 次元計画から、CT を用 いた3 次元計画にシフトした。まず、放射線が 投与されるべき範囲(target volume)と、可 及的に被曝を避けるべき臓器(organ at risk)の輪郭をCT 画像上に描く作業(contouring) が行われる(図2)。その後、target volume に 対し十分な線量を投与しかつorgan at risk の 線量を最小化するビームアレンジがコンピュー タ上で検討される(図3)。最近では、強度変 調放射線治療(Intensity modulated radiation therapy: IMRT)という更にtarget に選択的 に照射する技術が開発され、主に前立腺癌や頭 頸部癌へ適用(2008 年に保健収載)されてい る。現在厚生労働省がん研究助成金指定研究 (20 指-5)「放射線治療を含む標準治療確立の ための多施設共同研究」班において子宮頸癌へ の適用に向けた準備を進めている1)。
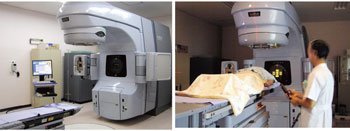
図1.ライナック治療装置(琉球大学附属病院放射線部)
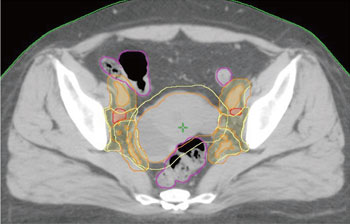
図2.3 次元治療計画(contouring)
3-5mm 間隔で撮影されたCT 画像(治療計画専用機にて撮影)
は位置座標とともに放射線治療計画装置(RTP)に転送され
る。RTP では、1 スライスごとに標的体積とリスク臓器の輪
郭を注意深く入力していく。
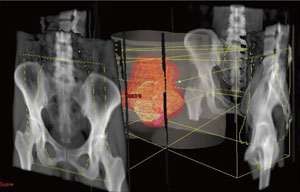
図3. 全骨盤照射(4 門照射)
図2 で入力した標的は3 次元的に立体として再構成され、各
方向からその形状に合致させた照射野として自動的に設定さ
れる。
腔内照射は、腟から子宮内に小さなアプリケ ータを挿入しイリジウム等のラジオアイソトー プを封入した小線源を送り込み行われる。線源 の送り込みは遠隔操作で行われ、リモートアフターローディングシステム(RALS)といわれ ている(図4)。腔内照射には外部照射とは別 のシステムが必要であり、沖縄県内では琉球大 学附属病院のみで行われている。腔内照射にお いてもCT やMRI を用いた3 次元治療計画が実 用化されつつある(図5)

図4.遠隔操作式高線量率腔内照射:治療装置と線量分布 (琉球大学附属病院放射線部)
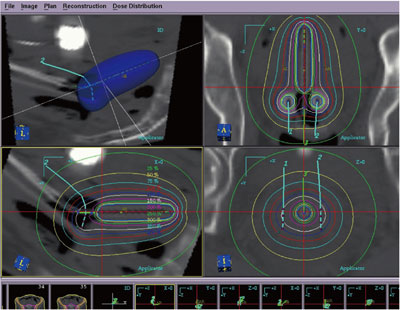
図5.CT を用いた画像誘導腔内照射
(Image guided brachytherapy : IGBT)
1)線量分布図

図5.CT を用いた画像誘導腔内照射
(Image guided brachytherapy : IGBT)
2)IGBT 専用アプリケータ(カーボンファイバー製)
子宮頸癌治療における放射線治療の位置づけ
III, IV 期の切除不能進行例に対しては、放射 線治療が第一選択の治療法として行われてきた。 もともと放射線感受性の高い扁平上皮癌が多い ことより、進行例といえども5 年生存率約40 〜 50 %と高い治癒率が得られてきた。1999 年に 米国より放射線治療に加えシスプラチンを中心 とした化学療法を同時に併用する「同時化学放 射線療法: Concurrent chemoradiotherapy (CCRT)」の有効性を示すランダム化比較試験 の結果が相次いで報告され、現在では進行例の 標準治療はCCRT と考えられている2)。琉大病 院でも1997 年より全国に先駆けてCCRT を開 始し、良好な成績を得てきた3, 4)。一方全国的に は日本人での認容性を危惧する意見が多く、日 本独自の前向き臨床試験によるエビデンスが求 められていた。そこで、婦人科悪性腫瘍化学療 法研究機構(JGOG : http://www.jgog.gr.jp) において「局所進行子宮頸癌に対する高線量率 腔内照射( High-dose-rate intracavitary brachytherapy: HDR-ICBT)を用いた同時化 学放射線療法(Concurrent chemoradiotherapy: CCRT)に関する多施設共同第II 相試験: JGOG1066」が行われ、全国25 施設から予定 70 例の登録を終了した(2009 年1 月)。中間モ ニタリングにて高いプロトコル治療完遂率が報 告され、日本人でもCCRT が安全性に施行可能 であることが示唆された。今後本試験の最終結 果を待つとともに、更に有効な化学療法のレジ メンを明らかにするための、前向き臨床試験を 進めていく必要がある。
I,II 期の切除可能例に対しては、手術と放射 線治療でその治療成績に差がないことが報告さ れてきており、欧米では古くから手術と並んで 放射線治療が根治的治療法の選択肢であった。 一方、我が国では主に手術(広汎子宮全摘出 術)が適用され、放射線治療は手術が不適と考 えられる高齢者や全身状態不良例にのみ適用さ れてきた。1997 年にLancet 誌にイタリアより 手術と放射線治療のランダム化比較試験の結果 が報告された5)。I,II 期例を無作為に手術と放 射線治療に振り分けて検討した結果、5 年生存 率は手術、放射線治療ともに83 %と全く差が ないことが示された。更にこの試験では手術後 に再発予防の放射線治療(術後照射)が行われ た場合、腸閉塞等の後遺症の頻度が高いことが 示された。この結果をふまえ、2007 年秋に出 版された子宮頸癌治療ガイドラインにおいて、 放射線治療が手術と並ぶ根治的治療のオプショ ンであることが明記された6)。琉球大学医学部 附属病院では、ガイドラインに示される前か ら、切除可能のI,II 期例であっても術後に術後 照射が必要になる可能性が高い患者さん(扁平 上皮癌)に対しては、手術はせず放射線治療を 行う方針をすすめている。治療成績はほぼ満足 のいくものであり、今後もこの治療方針をとり うるものと考えている。しかし、前述のガイド ラインでは、本邦でのエビデンスが不十分なた め実際の適用には十分な検討が必要との但し書 きが記載された。2004 〜 2007 年にI,II 期子宮 頸癌に対する根治的放射線治療の安全性と有効 性を確認するための多施設共同前向き試験 (JAROG0401/JROSG04-2)が行われ、予定 60 例の登録が終了している。放射線治療の品 質評価に関する検討が終了し7)、現在最終結果 (2 年無骨盤内再発率、晩期合併症発生率等) の集計中である。本試験により、切除可能I,II 期子宮頸癌に対する根治的放射線治療の安全性 と有効性が欧米のデータと同じく確認され、次 回のガイドライン改訂時には前述の但し書きが 削除されることを期待したい。
I , I I 期であっても、腫瘍径が大きいもの (4cm を超える)、骨盤内リンパ節転移があるも のの予後は不良であり、「高リスクI,II 期」と して手術や放射線治療に加えて様々な補助療法 が試みられてきた。本邦では術前に化学療法を 行う導入化学療法(Neoadjuvant chemotherapy: NAC)が広く行われてきた。子宮頸癌は 化学療法への感受性が高く、生存率を改善する 効果が期待されてきた。しかし、これまでの多 くのランダム化比較試験にて手術単独群と比較 して有意に生存率を改善したものはなく、前述した子宮頸癌治療ガイドラインでも「推奨され ない治療」と明記された6)。一方、CCRT は前 述したランダム化比較試験のメタ解析で、特に 高リスクI,II 期症例で有効であることが明らか にされている8)。琉大病院では高リスクI,II 期 例に対し積極的にCCRT を適用し、1997 〜 2007 年に治療された123 例について5 年生存 率83 %という有望な結果が得られている9)。
後遺症(晩期合併症)の問題
子宮頸癌の放射線治療後、多くの患者さんを 腸閉塞等の重篤な晩期合併症(後遺症)に苦し ませた不幸な時代があった。人工肛門増設術等 の外科的処置を要することも少なくなく、県内 外科医の放射線治療に対する評価は一般に厳し いのが現状である。以前は放射線治療装置が不 十分な精度のものであったことに加え、放射線 治療専門医(放射線腫瘍医)の不在が原因であ ったと考えられる。近年の放射線治療技術の進 歩は著しい。治療装置の機能や精度とともに前 述したように3 次元画像やコンピュータを駆使 した治療技術は日々進歩している。20 年前の 放射線治療と現在の放射線治療は、全く別の治 療といっても過言ではない。放射線治療の専門 学会(日本放射線腫瘍学会: www.jastro.jp)が 約20 年前に設立され、認定医制度も整備され た。放射線治療に携わる医師・スタッフの技術 は確実に向上していると思われる。その結果、 現在手術を要する重篤な合併症の頻度は数%に まで減少している3,4,10)。今後IMRT、画像誘導 放射線治療(IGRT)等の積極的な導入により 更に安全な治療法を提供し、患者と医師の信頼 を得ていくことがわれわれの責務である。
今後の課題
最適な子宮頸癌治療を行うためには、婦人科 腫瘍医と放射線腫瘍医のコミュニケーションと 連携は不可欠である。琉大附属病院では週1 回 合同カンファレンスを行い、子宮頸癌患者の治 療方針についてディスカッションを行い診療を 進めている。治療中のみならず、治療後も両診 療科で定期外来フォローを行っている。今後は 全国的にもこのような婦人科医と放射線治療医 のコミュニケーションと連携が強化されていく ことが期待される。
また、新しい治療法を開発し、科学的に有効 性と安全性を証明し、標準治療として患者さん に提供していくためには、科学的によくデザイ ンされ適切に運用された多施設共同臨床試験が 不可欠である。しかし多忙な臨床の合間に我々 医師がすべてをマネージメントすることは不可 能に近い。現在りゅうきゅう臨床研究ネットワ ーク(琉球大学、沖縄県医師会、南西地域産業 活性センター連携)のがん臨床研究部会におい て、ワークショップ開催を中心に、沖縄県内の がん臨床試験/治験の活性化に向けて、実施支 援や臨床研究コーディネーター(CRC)の育 成が実施されている。沖縄県に多い子宮頸癌を 大きなターゲットとして、今後大規模な全国レ ベルの多施設研究を実施し、沖縄県から質の高 いエビデンスを世界に向けて発信することが期 待される。
文献
1)Toita T, Ohno T, Kaneyasu Y, et al. A consensusbased
guideline defining the clinical target volume
(CTV) for pelvic lymph nodes in external beam
radiotherapy for uterine cervical cancer. Jpn J Clin
Oncol. (in press).
2)Cervical cancer. Vol.2009. NCCN Clinical practice
guideline in oncology. http://www.nccn.org/
professionals/meetings/15thannual/default.asp
3)Toita T, Moromizato H, Ogawa K, et al. Concurrent
chemoradiotherapy using high-dose-rate intracavitary
brachytherapy for uterine cervical cancer. Gynecol
Oncol. 2005; 96: 665-70.
4)Hirakawa M, Nagai Y, Inamine M, et al. Predictive
factor of distant recurrence in locally advanced
squamous cell carcinoma of the cervix treated with
concurrent chemoradiotherapy. Gynecol Oncol. 2008;
108: 126-9.
5)Landoni F, Maneo A, Colombo A, et al. Randomised
study of radical surgery versus radiotherapy for stage
Ib-IIa cervical cancer. Lancet. 1997; 350: 535-40.
6)子宮頸癌治療ガイドライン2007 年版、日本婦人科腫
瘍学会/編. 金原出版.
7)Toita T, Oguchi M, Ohno T, et al. Quality assurance
in the prospective multi-institutional trial on
definitive radiotherapy using high-dose-rate
intracavitary brachytherapy for uterine cervical
cancer: the individual case review. Jpn J Clin Oncol.
2009; 39: 813-9.
8)Chemoradiotherapy for Cervical Cancer Meta-
Analysis Collaboration. Reducing uncertainties about
the effects of chemoradiotherapy for cervical cancer:
a systematic review and meta-analysis of individual
patient data from 18 randomized trials. J Clin Oncol.
2008; 26: 5802-12.
9)Hirakawa M, Nagai Y, Toita T, et al. High-risk group
for locoregional recurrence in patients with stage IBIIb
squamous cell carcinoma of the cervix treated
with concurrent chemoradiotherapy. ASCO 2010.
10)Toita T, Kakinohana Y, Ogawa K, Combination
external beam radiotherapy and high-dose-rate
intracavitary brachytherapy for uterine cervical
cancer: analysis of dose and fractionation schedule.
Int J Radiat Oncol Biol Phys. 2003; 56: 1344-53.
Q U E S T I O N !
子宮頸癌の放射線治療について
次の設問1〜5に対し、○か×印でお答え下さい。
- 問1.切除不能進行例や全身状態不良例に対す る姑息的治療方法である。
- 問2.治癒には高線量を必要とするため、腸管 等の重篤な合併症が避けがたい。
- 問3.化学療法にて腫瘍の縮小をはかった後に 手術あるいは放射線治療を開始する方法が注 目されている。
- 問4.切除不能のIII 期例の約半数の患者は放 射線治療で完治し、同時併用化学療法により 更に治癒率は向上する。
- 問5.I,II 期に対して手術と放射線治療とでは 治癒率(5 年生存率)に差がない。
CORRECT ANSWER! 2月号(vol.46)の正解
小児のリウマチ性疾患について〜若年性特発性関節炎を中心に〜
問題:若年性特発性関節炎に関する記載の中で 誤っているものを1 つ選んでください。
- 1) 若年性特発性関節炎は、全身型、少関節型、 多関節型の3 型に分類される。
- 2) 若年性特発性関節炎のわが国での発症頻度 は、小児人口10 万人あたり10 〜 15 人である。
- 3) 若年性特発性関節炎では、メトトレキサー ト(MTX)少量パルス療法の投与量が、RA で認められている最大投与量よりも多くなる ことがある。
- 4) 全身型若年性特発性関節炎では、マクロフ ァージ活性化症候群を合併することがある。
- 5) RF 陽性の多関節型若年性特発性関節炎で は、治療抵抗性で関節破壊が進行する場合、 生物学的製剤の適応になる事がある。
正解 1)